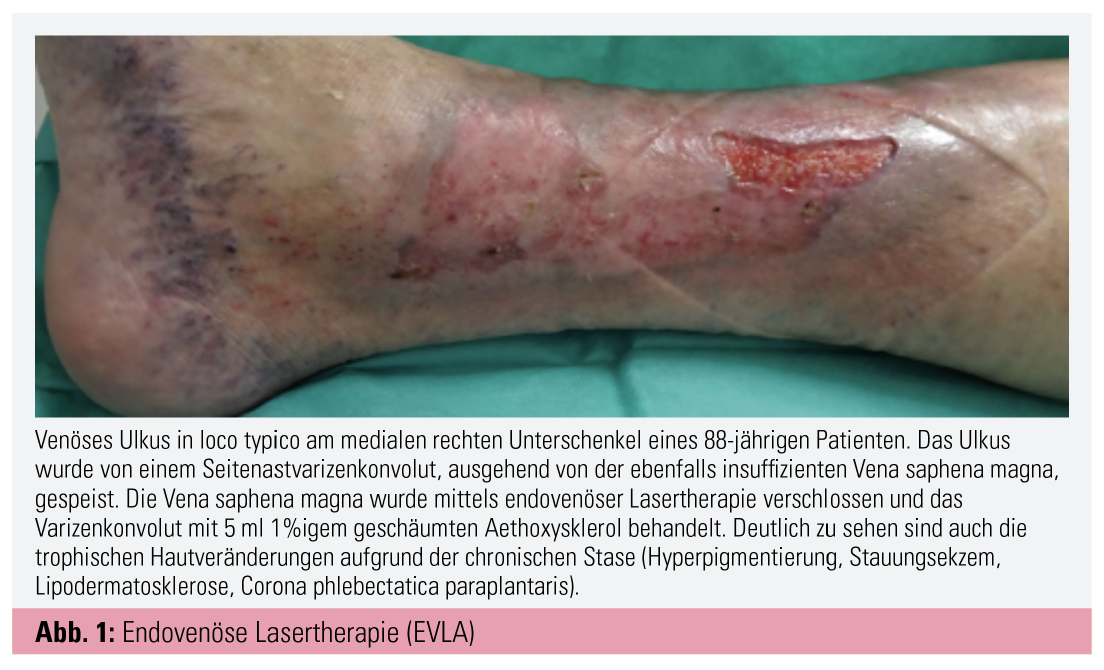
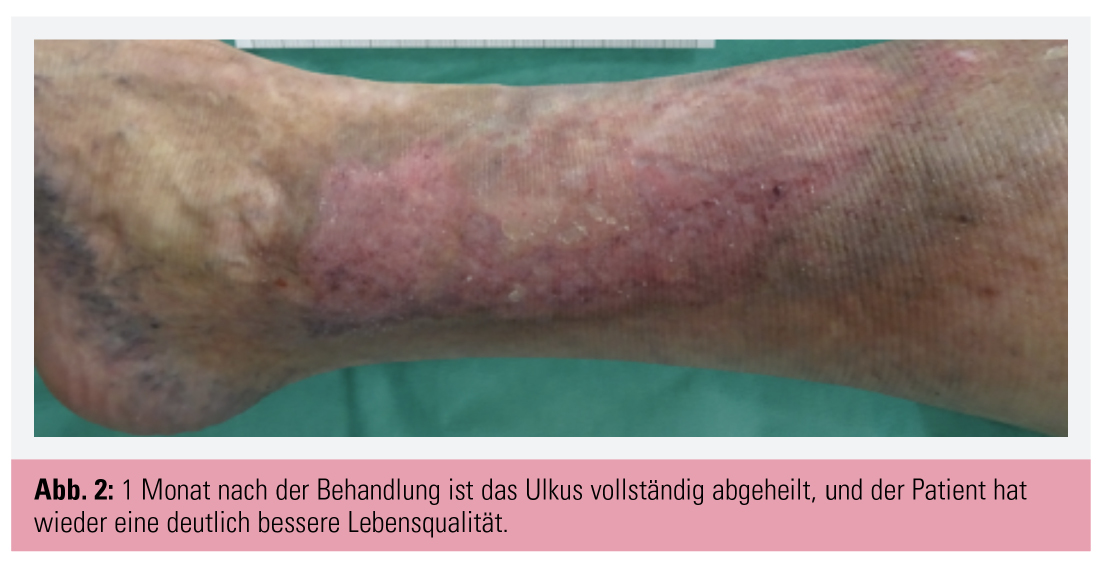
Moderne Varizentherapie im Kurzüberblick
Krampfadern sind nicht nur unschön, sondern können aufgrund des gestörten Blutflusses zu Beschwerden wie Schwellneigung und Schweregefühl der Beine führen. Schwerwiegende Komplikationen wie Venenentzündungen, Vernarbungen bis hin zum offenen Bein können durch eine rechtzeitige Therapie verhindert werden.1 In den letzten Jahren wurden minimalinvasive Techniken zur Behandlung von Krampfadern etabliert.2
Endovenös vs. gefäßchirurgisch: Endovenöse und offen chirurgische Techniken sind laut den aktuellen deutschen Leitlinien zur Behandlung von Krampfadern gleichwertige Methoden.2, 3 In der Regel haben endovenöse Verfahren ein geringeres Risiko für Komplikationen und einige wesentliche Vorteile im Vergleich zur chirurgischen Behandlung (z. B. Crossenligatur, Stripping der Stammvene, Perforansligatur).2, 3 Die Vorteile von endovenösen Verfahren gegenüber dem gefäßchirurgischen Eingriff liegen vor allem in der geringeren Rate an Nebenwirkungen, der besseren Lebensqualität nach dem Eingriff und der kürzeren Arbeitsunfähigkeit.3, 4 Bei endovenösen Verfahren ist weder ein Schnitt noch ein Herausziehen der krankhaften Vene und auch keine Vollnarkose erforderlich. Der Eingriff kann ambulant durchgeführt werden, und blutverdünnende Medikamente müssen in der Regel nicht mehr abgesetzt werden. Ein stationärer Aufenthalt bleibt den Patienten somit erspart. Durch die geringe Invasivität profitieren sowohl multimorbide Patienten, die für eine offene Operation nicht mehr tauglich wären, als auch junge berufstätige Patienten, da für sie keine berufliche Ausfallszeit entsteht. Da keine Schnitte benötigt werden, werden auch hervorragende ästhetische Ergebnisse ermöglicht.
Endovenöse Techniken
Die endovenösen Verfahren kann man in 2 Gruppen unterteilen: thermische Verfahren und nichtthermische Verfahren.3 Thermische Verfahren sind z. B. Laser- und Radiofrequenz-Verfahren. Nichtthermische Verfahren sind die mechanochemische Venenablation und das Venenkleberverfahren.
Nichtthermisch: Die mechanochemische Venenablation ist ein Verfahren, bei dem Venen anstatt mit Hitze (wie beim Laser oder der Radiowelle) von innen mit einem sich bewegenden Draht gereizt und dann mit einem Schaum verschlossen werden.5 Beim Venenkleberverfahren wird eine kleine Menge eines speziell entwickelten medizinischen Klebers (Cyanacrylat) in die erkrankte Vene abgegeben.6 Der Vorteil von nichtthermischen Verfahren ist, dass aufgrund des Fehlens von Hitzeabgabe kein Risiko einer Nervenschädigung besteht und deshalb auch keine Tumeszenzanästhesie benötigt wird.
Dies resultiert in einer kürzeren Behandlungsdauer und scheint vor allem für ungeübte Ultraschall-Anwender von Vorteil zu sein, da vor allem die Applikation der Tumeszenzanästhesie besonderes sonografisches Geschick erfordert. Aktuelle Untersuchungen zeigen jedoch, dass die mechanochemische Methode weniger effizient zu sein scheint als thermische Verfahren.7 Das Venenkleberverfahren scheint aufgrund einiger Berichte nicht so risikoarm zu sein wie ursprünglich angenommen.8–10
Thermisch: Radiofrequenztherapie und endovenöse Lasertherapie (EVLA) sind von der Anwendung her ähnliche und von der Effektivität gleichwertige Verfahren zur Behandlung von Krampfadern. Beide Techniken beruhen auf dem Prinzip der thermischen Schädigung der Venenwand.3, 11
Wir führen an unserer Abteilung die endovenöse Lasertherapie seit einigen Jahren erfolgreich durch. Wie bei einer Blutentnahme wird die Krampfader ultraschallgezielt mit einer 16-Gauge-Venenverweilkanüle oder alternativ mit einer speziellen Punktierhilfe punktiert. Über diese Kanüle wird die Lasersonde in die Krampfader eingeführt, unter Ultraschallkontrolle bis zur Einmündung in die tiefen Venen vorgeschoben und genau und sicher platziert. Danach wird unter Ultraschallkontrolle die Tumeszenzanästhesie – ein Gemisch aus 0,9%igem Natriumchlorid, Lidocain als Lokalanästhetikum und Natriumbicarbonat als Pufferlösung – um den zu behandelnden Gefäßabschnitt (subfaszial) appliziert. Die Tumeszenzanästhesie wirkt wie ein Schutzmantel um das zu behandelnde Gefäß, wodurch Hitzeschäden auf das umgebende Gewebe verhindert werden. Eine einwandfreie Applikation der Tumeszenzanästhesie ist entscheidend für die Sicherheit und Schmerzfreiheit bei der thermischen Venenbehandlung. Zudem werden dadurch postoperative Schmerzen und Hämatombildung minimiert. Anschließend wird die Lasersonde aktiviert, und der Arzt zieht diese langsam und schrittweise zurück. Die abgegebene Laserenergie verschließt die kaputte Vene so von innen. Die Vene baut sich über einige Monate hinweg bindegewebig ab und verschwindet. Nach der Behandlung empfehlen wir das Tragen eines Kompressionsstrumpfs für zumindest eine Woche, um so die Entstehung eines Hämatoms zu minimieren. Weiters empfehlen wir abhängig vom individuellen Thromboembolierisiko der Patienten eine postinterventionelle Thromboseprophylaxe mit niedermolekularem Heparin für zumindest 5 Tage. Abhängig vom Gefäßdurchmesser und der Länge des behandelten Gefäßabschnitts können die Patienten nach dem Eingriff Schmerzen haben, hier eignen sich zur Schmerzbekämpfung nichtsteroidale Antiphlogistika wie z. B. Diclofenac. In der Regel werden aber kaum Schmerzmedikamente nach dem Eingriff benötigt. Ungeeignet ist die EVLA bei besonders stark gewundenen Varizen, da es aufgrund der beschränkten Elastizität der Lasersonde schwer bzw. nicht möglich ist, diese in einem gewundenen Gefäß vorzuschieben und so die Gefahr einer Gefäßperforation droht. Weiters sollte man bei sehr weitlumigen Venendurchmessern (> 1,5 cm) eher zurückhaltend sein, da hier keine kontinuierliche Hitzeabgabe an die Venenwand gewährleistet ist.
Therapie von Seitenästen
Für stark gewundene Venenanteile bzw. für die Therapie von Seitenästen eignen sich die Miniphlebektomie oder die Schaumsklerosierung besonders gut. Während sich mit einer Miniphlebektomie vor allem kleinere bis mittelgroße oberflächliche Krampfadern gut entfernen lassen, eignet sich die Schaumsklerosierung für die Behandlung tief liegender Krampfadern oder bei Patienten, die aufgrund der Stase bereits chronische Haut- und Bindegewebsveränderungen aufweisen.
Bei der Miniphlebektomie werden die zu behandelnden Venen zuerst im Stehen angezeichnet (Mapping). Im Rahmen des Eingriffs wird wie bei der EVLA eine Tumeszenzanästhesie appliziert. Über minimale Hautstiche von 1–3 mm, die entweder mit einer Kanüle oder einem feinen Skalpell gesetzt werden, können die Krampfadern mit Hilfe kleinster Häkchen hervorgezogen werden. Aufgrund der minimalen Punktionen bzw. Schnitte ist das Ergebnis, wie bei den endovenösen Verfahren, in der Regel narbenfrei.
Bei der Schaumsklerosierung von Varizen wird durch die intravenöse Injektion eines flüssigen oder aufgeschäumten Sklerosierungsmittels (Aethoxysklerol) die Venenwand chemisch zerstört und anschließend längerfristig in einen bindegewebigen Strang umgewandelt. Nicht angewendet werden darf die Schaumsklerosierung bei einer bekannten Allergie gegen Aethoxysklerol oder bei einem offenen Foramen ovale, da hier mit ernsthaften neurologischen Nebenwirkungen zu rechnen ist.
Fazit
Komplikationen treten bei endovenösen Verfahren prinzipiell sehr selten auf, können aber durchaus schwerwiegend sein. Mögliche Nebenwirkungen sind ähnlich wie bei der offenen Operation, sofern diese auftreten aber in der Regel schwächer ausgeprägt, wie z. B. Hämatome und Ekchymose, Hyperpigmentierungen im Verlauf der behandelten Vene (reversibel), tiefe Beinvenenthrombosen, Nervenläsionen sensibler Nerven und damit empfundene Dysästhesien im behandelten Bereich (die Gefahr steigt, je weiter distal man behandelt) oder Venenentzündungen. Endovenöse Verfahren sind sichere und wirksame Behandlungsmöglichkeiten für Krampfadern und bieten im Vergleich zu offen chirurgischen Verfahren einige Vorteile. Essenziell hierfür ist jedoch der geübte und sichere Umgang mit der Duplexsonografie. Durch die scheinbar einfache Durchführung ist die Verlockung groß, dass sich auch ungeübte Anwender dieser Verfahren betätigen. Dadurch besteht die Gefahr von ernsthaften Komplikationen und die Gefahr eines Qualitätsverlustes der Behandlung. Deshalb sollten diese Verfahren nur von Ärzten mit fundierten angiologischen oder phlebologischen Kenntnissen durchgeführt werden.