Plötzlicher Herztod und die Rolle der diastolischen (Dys-)Funktion
Die diastolische Dysfunktion wird als führende Pathophysiologie bei der diastolischen Herzinsuffizienz angenommen. Während bei der systolischen Herzinsuffizienz primär die Auswurfphase betroffen ist, steht bei der diastolischen Herzinsuffizienz eine Störung der Kammerfüllung im Vordergrund. Charakteristisch für die diastolische Herzinsuffizienz ist ein Anstieg der linksventrikulären Steifigkeit. Diese führt dazu, dass erheblich höhere Füllungsdrücke notwendig sind, um das linksventrikuläre Volumen zu steigern (z. B. unter Belastung). Somit kann das Schlagvolumen unter Belastung nur eingeschränkt bis gar nicht gesteigert werden. Beinahe die Hälfte aller Fälle von chronischer Herzinsuffizienz ist der diastolischen Herzinsuffizienz zuzuordnen.1, 2 In der aktuellen Literatur findet sich häufig der Begriff „heart failure with preserved ejection fraction“ (HFpEF, Herzinsuffizienz mit erhaltener Ejektionsfraktion).3
Epidemiologie
Die diastolische Funktionsstörung ist eine Erkrankung des älteren Menschen (durchschnittliches Alter ca. 75 Jahre), Frauen sind häufiger betroffen als Männer, und die Mehrheit hat einen arteriellen Hypertonus. Eine koronare Herzkrankheit liegt hingegen bei weniger als 30 % der Patienten vor.4 Wichtige andere Ursachen sind Diabetes, Adipositas und die Aortenstenose. Seltener ist die Störung durch myokardiale Erkrankungen wie hypertrophe Kardiomyopathie, Speicherkrankheiten und Amyloidose oder Sarkoidose oder durch eine Erkrankung des Perikards bedingt. Im Gegensatz zur systolischen kann die diastolische Herzinsuffizienz isoliert auftreten.
Diagnostik
Klinik: Sofern fortgeschritten, kann sich jede Herzinsuffizienz durch Müdigkeit, Belastungsdyspnoe, paroxysmale nächtliche Dyspnoe, Orthopnoe, Halsvenenstauung, Rasselgeräusche, Tachykardien, Hepatomegalie und Ödeme manifestieren.
Echo: Der Doppler-Echokardiografie kommt hinsichtlich des diastolischen, transmitralen und pulmonalvenösen Blutflusses in der Diagnostik große Bedeutung zu: hier entspricht die Spitzengeschwindigkeit des Blutflusses durch die Mitralklappe in der frühdiastolischen Füllungsphase der E-Welle. Die Vorhofkontraktion entspricht der A-Welle. Aus diesen Werten wird der E/A-Quotient errechnet. Normalerweise ist E größer als A, und der E/A-Quotient beträgt etwa 1,5. Bei der diastolischen Dysfunktion (Grad I) im Frühstadium ist die Relaxation gestört und der E/A-Quotient sinkt bei kräftiger Vorhofkontraktion auf < 1,0. Bei fortschreitender Erkrankung (Grad II) nimmt die linksventrikuläre Compliance ab, was den Druck im linken Vorhof und die frühe linksventrikuläre Füllung trotz gestörter Relaxation erhöht. Diese paradoxe Normalisierung des E/A-Quotienten heißt „Pseudo-Normalisierung“. Bei Patienten mit schwerer oder restriktiver diastolischer Dysfunktion (Grad III) kommt es insbesondere in der frühen Diastole zur Füllung des linken Ventrikels, was zu einem E/A-Quotienten > 2,0 führt. Bei unklarem Verhältnis kann die Messung der Pulmonalvenengeschwindigkeit weiterhelfen, sie ist aber technisch anspruchsvoll und kann nicht immer durchgeführt werden. Gewebe-Doppler (TDI) und Farbdoppler-M-Mode sind zusätzliche echokardiografische Techniken, die bei der Diagnose unterstützend eingesetzt werden.
MRT: Neuerdings gibt es Bemühungen, auch die Magnetresonanztomografie (MRT) als diagnostisches Werkzeug zu normieren.5
Herzkatheter: Bei fortgeschrittenen Fällen kann sich eine postkapilläre pulmonale Hypertension und daraus resultierend eine rechtsventrikuläre Funktionseinschränkung entwickeln.
Labor: Plasma-NT-proBNP-Werte > 220 pg/ml bzw. Plasma-BNP > 200 pg/ml bei Patienten mit normaler systolischer Linksventrikelfunktion, diastolischer Funktionsstörung in der Echokardiografie und Herzinsuffizienz-Zeichen können zusätzlich wertvolle Informationen bringen.
Medikamentöse Behandlung
Bei diastolischer Funktionsstörung ist es wichtig, die Herzfrequenz zu kontrollieren und eine tachykarde Frequenzregulation zu verhindern, um die diastolische Füllungsperiode zu maximieren. Betablocker sind zu diesem Zweck besonders nützlich, doch sie beeinflussen die myokardiale Relaxation nicht direkt. Eine Optimierung der Hämodynamik wird durch eine Senkung der kardialen Vorlast und Nachlast erreicht. ACE-Hemmer und Angiotensin-Rezeptor-Blocker beeinflussen die myokardiale Relaxation und Compliance direkt, indem sie die Bildung von Angiotensin-II hemmen oder Angiotensin-II-Rezeptoren blockieren und so die interstitielle Kollagenablagerung und Fibrose reduzieren. Zuletzt zeigte sich auch, dass die Kombination aus Sacubitril und Valsartan (Entresto®) Symptome lindern kann. Das Hormon Aldosteron fördert die kardiale Fibrose. Der Aldosteronantagonist Spironolacton (Aldactone® oder Generika) wurde in klinischen Studie bei Patienten mit systolischer und zuletzt auch diastolischer Herzinsuffizienz untersucht: es kam zu einer Reduktion der herzinsuffizienzassoziierten Mortalität.6, 7 Kalziumantagonisten bessern die diastolische Funktion direkt durch eine Myokardrelaxation und indirekt durch Senkung des Blutdrucks und der Herzfrequenz und Minderung der myokardialen Ischämie. Doch sollten Kalziumantagonisten vom Nicht-Dihydropyridin-Typ wie Verapamil (Isoptin® oder Generika) und Diltiazem (Dilzem® oder Generika) bei Patienten mit linksventrikulärer Funktionsstörung nicht verwendet werden. Vasodilatatoren wie Nitrate und Hydralazin können aufgrund ihrer antiischämischen und vorlastsenkenden Wirkungen hilfreich sein, jedoch ist Vorsicht bei reduzierter systolischer Funktion geboten.
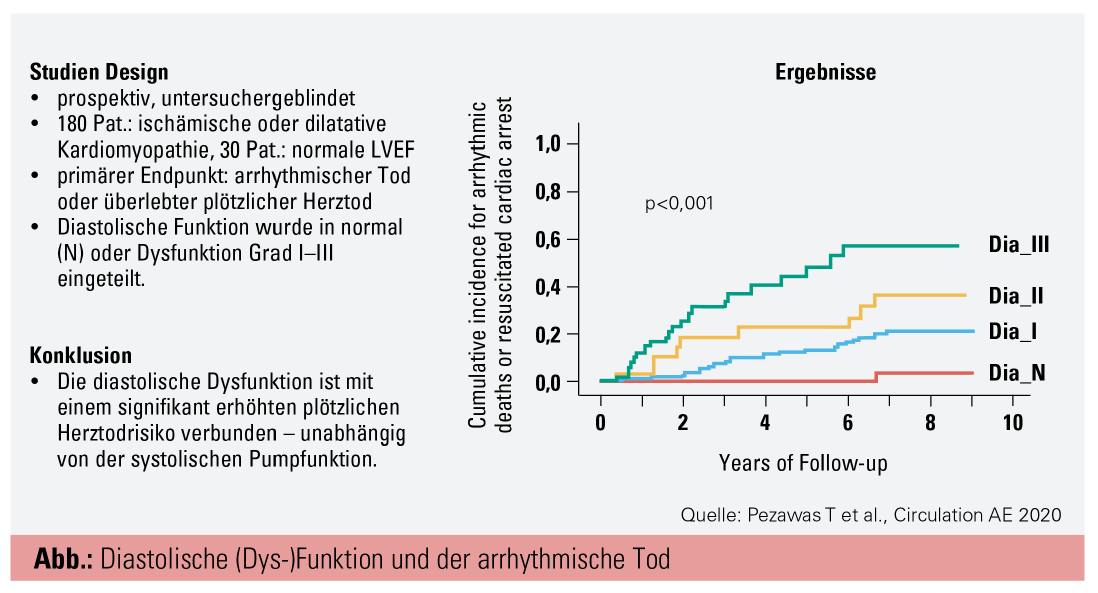
Diastolische Funktion und plötzlicher Herztod
Bislang wurde die diastolische Funktion in der Risikobewertung für den plötzlichen Herztod vernachlässigt. Einerseits wurden Patienten mit nichtsystolischer Herzmuskelschwäche mit einem geringeren plötzlichen Herztod-Risiko beurteilt und erhalten daher seltener einen primärprophylaktischen Defibrillator; andererseits war die Datenlage mangels vorhandener Studien bislang einfach zu dünn. Dass auch die diastolische Dysfunktion gefährlich ist, konnte nun im Rahmen einer Studie an 210 Risikopatienten mit bislang nicht vorhandenen oder ungefährlichen Herzrhythmusstörungen über einen Zeitraum von bis zu 10 Jahren gezeigt werden.8 Die Anzahl der potenziell arrhythmisch, tödlich verlaufenden Fälle war viel häufiger als erwartet, und der Zusammenhang mit der Ausprägung der diastolischen Funktionsstörung ist frappant (Abb.) Leider betrifft der plötzliche Herztod auch Patienten mit nur gering reduzierter Linksventrikelfunktion bzw. ist von dieser unabhängig (multivariates Cox-Model).8 Diese Publikation entstand aus einer Kooperation der MedUni Wien (Klinische Abteilung für Kardiologie, Studienleiter Thomas Pezawas) und der Vanderbilt University (Departments of Medicine and Autonomic Dysfunction Center, Nashville, TN, USA) und wurde vom National Institute for Advancing Translational Science of the National Institute of Health (NIH), USA, unterstützt.
Prävention
Zur Primärprävention der diastolischen Herzinsuffizienz zählen die Nikotinabstinenz und die aggressive Behandlung von Bluthochdruck, Diabetes, Hypercholesterinämie und koronarer Herzkrankheit. Änderungen des Lebensstils wie Gewichtsabnahme, Einstellung des Rauchens, Ernährungsumstellung, Einschränkung des Alkoholkonsums und körperliche Aktivität dienen der Prävention der diastolischen und der systolischen Herzinsuffizienz. Inwieweit Antidiabetika (SGLT2-Inhibitoren) eine günstige Wirkung entfalten, wird derzeit im Rahmen klinischer Studien untersucht. Die diastolische Dysfunktion kann jahrelang asymptomatisch bleiben. Eine frühzeitige Diagnosestellung und Behandlung ist wichtig, um irreversible strukturelle Veränderungen und Folgeschäden zu verhindern.
Resümee
Der steife linke Ventrikel wird seit längerem mit Komorbiditäten wie Hypertonie, Adipositas, koronare Herzkrankheit, Niereninsuffizienz und Diabetes mellitus assoziiert. Im Fokus steht der Zusammenhang der Ausprägung der diastolischen Dysfunktion mit der Häufigkeit des plötzlichen (arrhythmischen) Herztodes. Auch wenn die linksventrikuläre Pumpfunktion die „magischen“ 35 % noch nicht unterschritten hat, kann die Ausprägung der diastolischen Dysfunktion die Entscheidungsfindung für einen prophylaktischen Defibrillator beeinflussen.