Rheumatologie als Teil des Netzwerks
Nach den Zahlen der Statistik Austria sind Krankheiten des Muskel-Skelett-Systems und des Bindegewebes beständig auf Platz 3 der Krankenstandursachen (hinter Atemwegserkrankungen und Infektionen) zu finden. Die schiere Zahl der von Rheuma Betroffenen macht es also unmöglich und unnötig, dass alle diese Patienten laufend und andauernd von Fachärzten für Rheumatologie betreut werden. Allgemeinmediziner und auch Spezialisten anderer Fachrichtungen müssen daher entscheiden, wen sie wie dringend zur Rheumatologie zuweisen.
Womit befasst sich die Rheumatologie?
Nach der Definition der Europäischen Facharztgesellschaft UEMS ist Rheumatologie der Zweig der Medizin, der sich mit (internistisch) muskuloskelettalen Störungen befasst.1 Dies umfasst systemisch entzündliche Bindegewebserkrankungen („Kollagenosen“), entzündliche Gelenkerkrankungen (Arthritis), degenerative Gelenkerkrankungen (Osteoarthrose), Rücken- und Wirbelsäulenerkrankungen (entzündlich und degenerativ), Weichteilrheumatismus und nichttraumatische Knochenerkrankungen. Vereinfachend ließe sich „Rheuma“ folgendermaßen definieren: „Alles, was (im Bereich des Bewegungsapparats) wehtut und nicht durch Verletzung bedingt ist“.
Rheumatische Erkrankungen betreffen aber nicht nur Strukturen des Bewegungsapparats (Muskeln, Sehnen, Knochen, Gelenke, Nerven etc.), sondern auch viele andere Organe: Haut/Schleimhäute, Herz/Gefäße, Lunge, Niere, Augen, Hirn/Nervensystem, Darm etc. Die Aussage, dass rheumatische Erkrankungen vorwiegend durch Schmerzen charakterisiert sind, wird dadurch relativiert, dass manche rheumatische Erkrankungen oft schmerzarm, nichtsdestoweniger aber (lebens-)gefährlich sein können. Das gilt insbesondere für die systemisch entzündlichen Kollagenosen.
Die Gesamtzahl rheumatischer Erkrankungen verteilt sich auf folgende Kategorien:
- Arthrose (Spondyl[arthr]ose, Großgelenkarthrose [Gon-, Cox-, Omarthrose etc.], Fingerpolyarthrose): > 80 %
- entzündliche Gelenk- und Wirbelsäulenerkrankungen mit Systembeteiligung (chronische Polyarthritis und Spondyloarthritiden wie ankylosierende Spondylitis [M. Bechterew], reaktive Arthritis, IBD-assoziierte Arthritis, Psoriasisarthritis): 3–5 %
- Schmerzerkrankungen (Fibromyalgie, myofasziale Schmerzsyndrome, M. Sudeck etc.): ≈ 8 %
- Stoffwechselerkrankungen mit rheumatischer Manifestation (Uratarthropathie/Gicht, Pyrophosphat-Arthropathie/Pseudogicht/Chondrocalcinose): ≈ 8 %
- „Kollagenosen“ (systemischer Lupus erythematodes, Vaskulitiden, Myositiden, Sklerodermie …): < 1 %
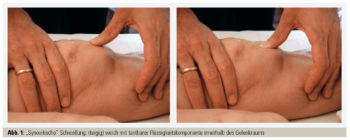
Vor allem bei Arthritis, also einem oder mehreren Gelenken mit Weichteilschwellung (Abb. 1), die meist schmerzhaft mit Steifheit verbunden ist, sollte eine Untersuchung durch einen Rheumatologen innerhalb von 6 Wochen nach Symptombeginn erfolgen.2
Andererseits empfehlen etwa die Richtlinien des britischen National Institute for Health and Care Excellence (NICE), dass die Diagnose einer Arthrose klinisch ohne weitere Untersuchungen gestellt werden sollte bei:
- 1. Alter > 45 Jahre
und - Gelenkschmerz abhängig von Bewegung
und - Fehlen von Morgensteifheit oder Steifheit < 30 Minuten
Lediglich atypische Symptome, wie Traumaanamnese, lange Morgensteifheit, rasche Symptomverschlechterung, heiße(s) oder geschwollene(s) Gelenk(e) legen alternative oder zusätzliche Diagnose(n) nahe.3
Wen wann wie dringend zuweisen?
Entsprechend ihrem Bedarf an Spezialbetreuung durch Fachärzte für Rheumatologie kann man Rheumakranke in drei Gruppen unterteilen (UEMS-Dokument: „A Rheumatology Service“, 2006):
Patienten mit „Kurzzeitproblemen“, die von spezifischer Diagnostik oder Therapie profitieren (z. B. reaktive Arthritis, M. Sudeck, Polymyalgia rheumatica etc.). Diese haben oft starke Schmerzen oder Funktionseinschränkungen und sprechen gut auf (möglichst frühe) Therapie an. Sie sollten möglichst bald der Rheumatologie vorgestellt werden. Der Rheumatologe stellt/bestätigt die Diagnose und leitet die Therapie dieser oft ausheilenden Erkrankungen. Spezialisten anderer Fachrichtungen (Neurologie, Schmerzmedizin, Augenheilkunde, Dermatologie etc.) sollten bei speziellen Fragestellungen und entsprechenden Krankheitsmanifestationen zugezogen werden, dem Hausarzt kommt in erster Linie die Koordinationsfunktion zu.
Patienten mit chronischen Problemen, die eine fachärztliche Sicherung der Diagnose, Überprüfung/Ergänzung der Therapie und fallweise Betreuung, insbesondere bei Verschlechterung, benötigen (z. B. Arthrose, Gicht, Rückenschmerz, Fibromyalgie etc.). Diese chronischen Krankheiten sollten in erster Linie von Hausärzten betreut werden. Eine Untersuchung durch Spezialisten (Rheumatologie, Orthopädie, Schmerztherapie …) sollte insbesondere bei Therapieversagen oder Verschlechterung des Zustandes überlegt werden.
Patienten mit potenziell progressiven rheumatischen Erkrankungen (z. B. chronische Arthritis, Spondyloarthritis, Autoimmunerkrankungen etc.). Für diese Patienten ist eine rasche Vorstellung beim Rheumatologen und eine zumindest initial engmaschige Kontrolle durch diesen für optimales Outcome erforderlich. Auch andere Spezialdisziplinen, wie z. B. Neurologie, Nephrologie, Angiologie, Infektologie etc., sind bei der medizinischen Betreuung fallweise zuzuziehen. Insbesondere bei dieser Patientengruppe „führt“ der Rheumatologe die Therapie, „shared care“ mit Hausärzten ist natürlich empfehlenswert.
„Rheumatologists are few and far between“ und mögliche Lösungen
Trotz der oben erwähnten großen Zahl von Patienten mit muskuloskelettalen Beschwerden ist die verfügbare Zahl an Spezialisten relativ gering. Im Jahr 2018 waren bei der Österreichischen Ärztekammer knapp über 200 Fachärzte für Innere Medizin und Rheumatologie registriert. Zudem ist bedingt durch das Honorierungssystem in der niedergelassenen Praxis die Mehrzahl dieser Ärzte in Spitälern oder Ambulanzen/Ambulatorien, also in Ballungsräumen tätig. Daher ist nur ein Teil der Arbeitszeit dieser Ärzte Rheumapatienten gewidmet, der Rest (nach einer jüngst durchgeführten Erhebung etwa 50 %) ist der Betreuung von Patienten mit allgemein-internistischen Problemen vorbehalten. Weiters kommt Rheumatologie in der ärztlichen Ausbildung meist nur am Rande vor, sodass Allgemeinmediziner nur selten die zur einigermaßen sicheren Erstdiagnose nötige Erfahrung haben. Daher wird häufig überflüssige Labordiagnostik oder Bildgebung betrieben bzw. erfolgt eine nicht zwingend notwendige Zuweisung zur Rheumatologie, und die Patienten klagen (zu Recht) über oft monatelange Wartezeiten.
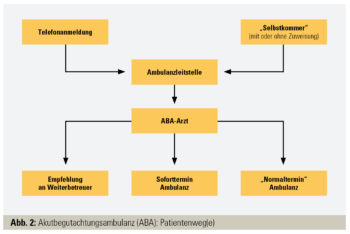
Mögliche Lösungen wurden in zwei Modellversuchen erfolgreich erprobt: In Wien wurde 2007 an der Klinischen Abteilung für Rheumatologie die „Akutbegutachtungsambulanz“ etabliert, in der Patienten mit minimaler Wartezeit eine kurze orientierende Erstuntersuchung erhalten. Dies führt entweder zu einer Empfehlung zur weiteren Diagnostik oder Therapie durch den Zuweiser (insbesondere bei nichtentzündlich rheumatischen Beschwerden) oder zu einer unmittelbaren Einleitung einer spezialisierten Diagnostik oder Therapie in der Rheumaambulanz der Klinik (Abb. 2). In einer Subanalyse mit Follow-up konnte die Korrektheit eines hohen Prozentsatzes der in dieser kurzen Zeit gestellten (Verdachts-)Diagnosen bestätigt werden.4
Das Modell in Oberösterreich basiert auf dezentralen Akutsprechstunden und wird von Fachärzten für Innere Medizin und Rheumatologie getragen, die jeweils einen halben Ordinationstag pro Woche für Erstzuweisungen mit kurzer Wartezeit oder für Patienten auch ohne Zuweisung reserviert haben. Auch in diesem Modell konnte die hohe diagnostische Sicherheit demonstriert werden.5
Weiters konnte gezeigt werden, dass Patienten mit rheumatoider Arthritis im Zuge dieses Angebotes signifikant früher vom Rheumatologen untersucht (und behandelt) wurden, wenn sie ohne Zuweisung durch den Hausarzt den Facharzt aufsuchten (Tab.).
Fazit für die Praxis
- Patienten mit (hoch-)rotem, heißem, schmerzhaft geschwollenem Gelenk &142; „anbehandeln“ (mit NSAR) und zum nächsten Rheuma-Ambulanz-/Ordinationstag zuweisen.
- Patienten mit synovitisch geschwollenem/n Gelenk/en, (lang) steif, Schmerzen v. a. in Ruhestellung, Besserung bei Bewegung -> möglichst bald z. B. in die Akutbegutachtung/Akutsprechstunde schicken.
- klinisch sehr kranke/r Patient/en (Fieber, Atemnot, massiver Ausschlag, Ödeme …) → telefonisches Aviso
- alle anderen: Vorstellung zur Abklärung (nach Bedarf)