Sind direkte orale Antikoagulanzien in der Pädiatrie angekommen?
Thromboembolien bei Kindern
Thromboembolien (TE) bei Kindern unterscheiden sich von denen bei Erwachsenen in ihrer Epidemiologie, Pathophysiologie, anatomischen Lokalisation und klinischen Präsentation. TE treten hauptsächlich bei hospitalisierten Kindern als sekundäre Komplikationen schwerer Grunderkrankungen und derer Behandlung auf. Wichtigste Risikofaktoren für TE bei Kindern sind zentrale Venen- oder Arterienkatheter, oft in Kombination mit anderen klinischen Faktoren wie Infektion, Trauma, Operation, Immobilisation und Medikamente. Das Thromboserisiko bei Kindern ist altersabhängig, mit Häufigkeitsgipfel bei Neugeborenen und in der Pubertät. TE bei Kindern sind deutlich seltener als bei Erwachsenen, ihre Inzidenz hat jedoch in den letzten Jahrzehnten zugenommen. Dies ist einerseits Folge verbesserter Behandlungsmöglichkeiten von lebensbedrohlichen Erkrankungen, mit mehr sekundären Komplikationen wie TE, andererseits werden aufgrund erhöhter Wahrnehmung und verbesserter diagnostischer Möglichkeiten TE bei Kindern vermehrt beobachtet. Daher wird Antikoagulation heute in vermehrtem Ausmaß bei Kindern eingesetzt.
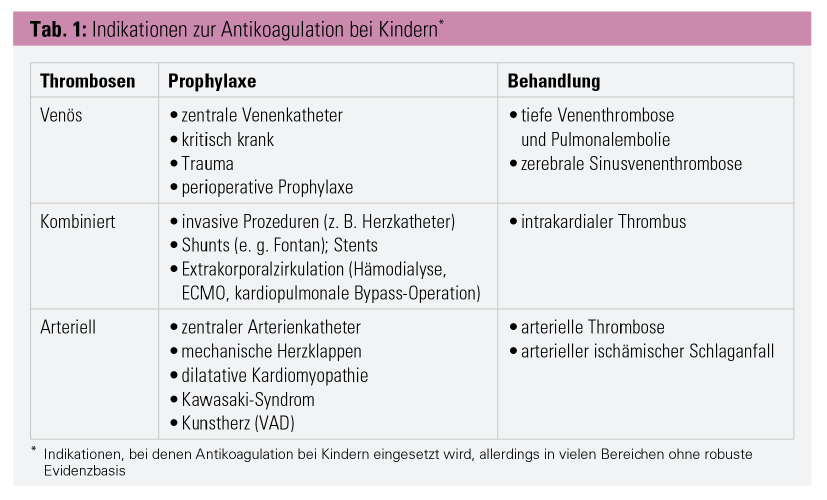
Indikationen: Es existieren Empfehlungen für die Antikoagulation bei Kindern, die aber überwiegend auf der Evidenz von Erwachsenen beruht. Tabelle 1 zeigt die wichtigsten Indikationen, bei denen Antikoagulation zur Prophylaxe oder Therapie bei Kindern verwendet wird, allerdings in den meisten Bereichen ohne solide Daten bei Kindern. Indikationen zur Antikoagulation überschneiden sich zum Teil bei Kindern und Erwachsenen, z. B. die Behandlung der akuten Venenthromboembolie (VTE), aber auch hier beeinflussen unterschiedliche Auslöser und Thromboselokalisationen den Verlauf und das Ansprechen auf die Behandlung. Zusätzlich gibt es eine Reihe von Indikationen zur Antikoagulation spezifisch für Kinder, z. B. manche angeborene Herzfehler. Zudem haben Kinder mit TE häufiger Komorbiditäten, von denen manche ausschließlich bei Kindern existieren, z. B. Frühgeburtlichkeit. Alter und Komorbidität spielen eine Rolle für die Wahl des Antikoagulans, den Dosisbedarf, die Wirksamkeit und das Blutungsrisiko sowie das Risiko von Wechselwirkungen mit Begleitmedikamenten.
Klassische Antikoagulanzien bei Kindern
Die bislang hauptsächlich bei Kindern eingesetzten Antikoagulanzien sind unfraktioniertes Heparin (UFH), niedermolekulares Heparin (NMH) und die Vitamin-K-Antagonisten (VKA). Diese klassischen Antikoagulanzien haben zahlreiche Herausforderungen für den Einsatz bei Kindern. Heparine wirken über den endogenen Kofaktor Antithrombin, dessen Spiegel bei Säuglingen physiologisch niedrig und bei kranken Kindern häufig vermindert sind. Die Pharmakokinetik (PK) und Pharmakodynamik (PD) von UFH sind abhängig vom Alter und anderen klinischen Faktoren, und insbesondere bei klinisch instabilen Kindern ist die Korrelation zwischen UFH-Dosis und Wirkung schlecht. Trotzdem wird UFH als Mittel der Wahl für kurzfristige Prophylaxe und Behandlung bei akut kranken Kindern mit erhöhtem Blutungsrisiko eingesetzt, weil es eine kurze Halbwertszeit hat und mit Protamin antagonisierbar ist. Die NMH haben stabilere, wenngleich ebenfalls altersabhängige PK/PD-Eigenschaften, und erfordern selteneres Monitoring als UFH. Längere Halbwertszeiten machen NMH für längerfristige Antikoagulation auch im ambulanten Setting geeignet.
Einige neuere parenterale Antikoagulanzien haben den Vorteil einer gezielteren und teils direkten (ohne Kofaktor) Wirkung auf Faktor Xa oder Thrombin (Fondaparinux, Argatroban, Bivalirudin), wodurch sie verlässlichere PK/PD-Eigenschaften als die Heparine haben. Obwohl auch einzelne Daten bei Kindern existieren, gibt es nicht viele praktische Erfahrungen, und diese Substanzen werden relativ wenig bei Kindern eingesetzt. Parenterale Verabreichung ist zwar bei kritisch kranken Patienten unabdingbar, aber für die längerfristige Behandlung bei Kindern problematisch.
VKA sind die einzigen oralen Antikoagulanzien, die bislang für Kinder verfügbar sind. Sie haben einen langsamen Wirkungseintritt und -abfall, werden stark von der Diät beeinflusst und zeigen multiple Arzneimittelwechselwirkungen. Dies ist im Besonderen bei chronisch kranken Kindern problematisch, die häufig Ernährungsprobleme haben und noch andere Medikamente erhalten. Der Dosisbedarf für VKA bei Kindern ist abhängig vom Alter und anderen Grunderkrankungen. Besonders schwierig zu dosieren sind VKA bei Säuglingen aufgrund der variablen Vitamin-K-Zufuhr über Muttermilch und Milchfertignahrungen.
Keines der klassischen Antikoagulanzien wurde für Kinder systematisch geprüft und zugelassen. Entsprechend gibt es auch keine kindergerechten Verabreichungsformen, die eine genaue und verlässliche Verabreichung gewährleisten. Parenterale Antikoagulanzien gibt es nur in Dosisstärken für Erwachsene, welche für Kinder verdünnt werden müssen, mit erhöhtem Risiko für Medikationsfehler. VKA gibt es in keiner kindergerechten flüssigen Formulierung. Letztlich benötigen alle klassischen Antikoagulanzien bei Kindern regelmäßiges Monitoring und Dosisanpassungen.
Direkte orale Antikoagulanzien für Kinder
Mehrere direkte orale Antikoagulanzien (DOAK) sind für Erwachsene für diverse Indikationen zugelassen, wo sie etablierte Wirksamkeit und Sicherheit ohne Notwendigkeit für Monitoring haben. Ihre pharmakologischen Eigenschaften machen sie für Kinder besonders attraktiv: orale Gabe, verlässliche PK, keine Abhängigkeit von Kofaktoren, wenig Diät- und Arzneimittelinteraktionen, damit ein weites therapeutisches Fenster und möglicherweise kein Monitoring.
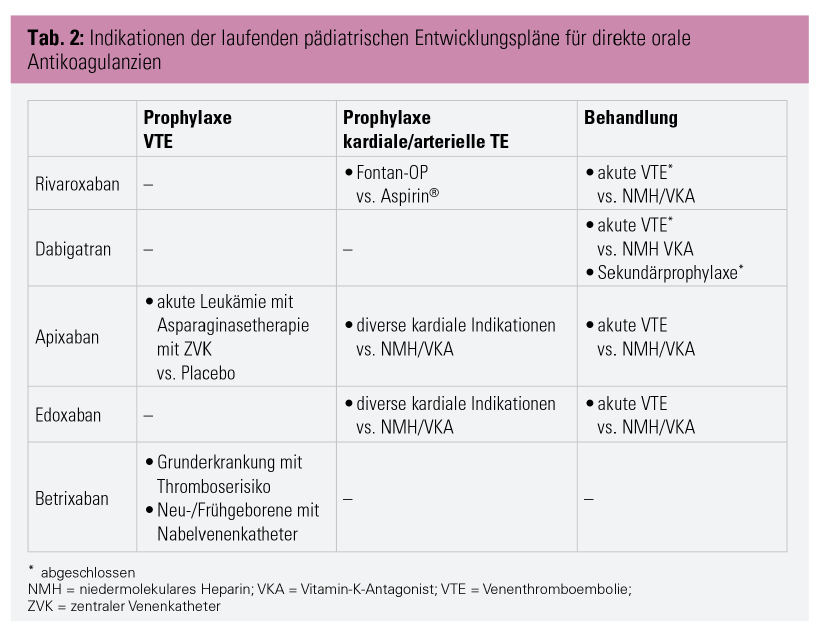
Aufgrund neuer gesetzlicher Erfordernisse für Pharmafirmen, ihre Medikamente auch bei Kindern zu testen und zuzulassen, laufen für alle DOAKs pädiatrische Entwicklungspläne (Paediatric Investigation Plan, PIP). Diese evaluieren verschiedene Indikationen der Antikoagulationsprophylaxe und -therapie bei Kindern (Tab. 2). Der PIP für Rivaroxaban, der die Behandlung von akuten VTE untersuchte, wurde kürzlich abgeschlossen. Es wurde eine kindergerechte Suspension von Rivaroxaban entwickelt und gewichtsbezogene Dosierungen für Kinder aller Altersstufen in Phase-I- und Phase-II-Studien etabliert. Abschließend wurde Rivaroxaban in einer randomisiert kontrollierten Phase-III-Studie an 500 Kindern mit akuter VTE evaluiert. Es zeigte sich eine mindestens gleich gute Wirksamkeit und Sicherheit von Rivaroxaban, in fixer Dosis ohne Monitoring, im Vergleich mit klassischen Antikoagulanzien (NMH oder VKA). Die Ergebnisse sind bereits veröffentlicht.
Auch der PIP für Dabigatran, der ebenfalls die Behandlung akuter VTE evaluierte, ist abgeschlossen, die pivotale Studie jedoch noch nicht publiziert. Der Dabigatran-PIP enthielt auch eine Studie zur Langzeit-Sekundärprophylaxe nach VTE, die schon publiziert ist und ein niedriges Rezidivrisiko und gute Sicherheit zeigte. Dabigatran-Dosierungen für Kinder sind bislang nicht öffentlich verfügbar. Für Rivaroxaban und Dabigatran ist mit pädiatrischen Zulassungen in den untersuchten Indikationen in den nächsten 1–2 Jahren zu rechnen. Erst dann werden kindergerechte Verabreichungsformen kommerziell verfügbar sein, weswegen vorerst nur ältere Kinder mit den für Erwachsene vorhandenen Tabletten behandelt werden können.
Neben der Behandlung der akuten Venenthrombose evaluieren einige der laufenden PIPs auch die Thromboseprophylaxe, z. B. bei Kindern mit Leukämie und zentralen Venenkathetern oder bei diversen kardialen Indikationen (Tab. 2). Von diesen Studien liegen noch keine Ergebnisse vor.
Die bisher verfügbaren Ergebnisse von DOAK-Studien bei Kindern deuten darauf hin, dass die DOAKs die Erwartungen für die Pädiatrie erfüllen könnten: kindergerechte Verabreichungsformen, etablierte Dosierungen, ein positives Benefit/Risiko-Verhältnis und andere praktische Vorteile. Inwieweit bei Kindern auf Monitoring ganz verzichtet werden kann, ist noch nicht endgültig geklärt. Für eine weitreichende Verwendung der DOAKs bei Kindern bedarf es noch mehr Daten aus den laufenden Studien, so wie praktische Erfahrungen, vor allem zu Alters- und Indikationsbereichen, die von diesen Studien nur bedingt evaluiert wurden, sowie Daten zur Langzeitsicherheit.