Unterdruck-Wundtherapie in Theorie und Praxis
Die Anwendung des Unterdrucks in der medizinischen Heilkunst fand sich bereits im klassischen Altertum, basierend auf der theoretischen Grundlage und dem humoralpathologischen Wissen, dass Erkrankungen auf einen zu hohen schlechten Säfteanteil im Körperinneren zurückführen sind und mit dieser Methode entfernt werden können. Auch in der chinesischen Medizin wurde die Anwendung eines Sogs als Ergänzung der Akupunkturtechniken etabliert. Der Einsatz von Sog im Rahmen der Wound Bed Preparation1 (WBP) nutzt nicht nur durch die Entfernung von Säften, sondern auch durch die Anregung der Gewebedurchblutung.
Hintergrund
Akute und chronische Wunden sind weit verbreitet. Genaue Angaben zur Prävalenz von chronischen Wunden liegen aufgrund der fehlenden ICD-10-Codierung der chronischen Wunde nicht vor. Erklärung liefert der Umstand, dass die chronische Wunde in den meisten Fällen keine Erkrankung im eigentlichen Sinn, sondern nur ein Symptom einer Grunderkrankung ist, z. B. Ulcus cruris venosum als Symptom der chronisch venösen Insuffizienz. Aus diesem Grund fällt die Versorgungsforschung schwer. Die S3-Leitlinie „Lokaltherapie chronischer Wunden bei den Risiken CVI, PAVK und Diabetes mellitus“2 empfiehlt im Kapitel 4.2 Verschlüsselung von chronischen Wunden in der ambulanten und stationären Versorgung, eine Codierung entsprechend der zugrunde liegenden Erkrankung.
Laut dem Wundreport3 leben ca. 250.000 Österreicher mit einer chronischen Wunde. Gemäß der genannten S3-Leitlinie ist das Ziel jedes lokalen Therapiekonzeptes, die Schaffung von lokalen Bedingungen, die eine Abheilung ermöglichen, bzw. die Vorbeugung von schädigenden Faktoren:
- Schaffung eines Wundgrundes, der frei von avitalem Gewebe, Fremdkörpern, Belägen und Detritus ist
- Förderung der Angiogenese
- Prophylaxe von Entzündung und Infektionserkrankung
- Herstellung und Erhaltung eines optimal feuchten Wundmilieus
- Schutz des Wundrandes und der Umgebung (z. B. vor Mazeration)
Um diese Ziele erreichen zu können, beruft sich das „moderne Wundmanagement“ auf Turner, der 1982 die feuchte Wundversorgung propagierte.4
Die Anwendung des Unterdrucks ist eine Sonderform der WBP. Unterdruck wurde in der medizinischen Heilkunst im klassischen Altertum angewendet, basierend auf der theoreti-schen Grundlage und dem humoralpathologischen Wissen, dass Erkrankungen auf einen zu hohen schlechten Säfteanteil im Körperinneren zurückführen sind, die entfernt werden müssen. Verwendung fanden Saugglocken zum Schröpfen. Unter Hippokrates von Kos (460 v. Chr.) fanden Holzrohre Verwendung, um Abszesse zu drainieren. Aurelius Cornelius Celsus (25 v. Chr. bis 50 n. Chr.) gebrauchte Blei- und Messingrohre, und Charles Marie Édouard Chassaignac (1805–1879) setzte perforierte Kautschukschläuche unter Sog, um Abszesse zu behandeln. Christian Albert Theodor Billroth (1829–1894) drainierte mittels Kautschukdrainagen, und Charles Bingham Penrose (1862–1925) fand in der Verwendung eines gazegefüllten, gekappten Gummikondoms die perfekte Drainagetechnik. Redon, Jost und Torques5 führten im Jahr 1954 die Redondrainage als geschlossenes System mit Unterdruck ein. Mit dieser Innovation wurde erstmalig die Anwendung eines kontrollierten Unterdruckes möglich. Im Rahmen des chirurgischen primären Wundverschlusses zeigt sich die Verwendung von Redondrainagen (Niedrigvakuum 300 bis 500 mbar = 225 bis 450 mmHg bzw. Hochvakuum bis 900 mbar = 675 mmHg) nutzbringend. Auch im Rahmen der sekundären Wundheilung, dem Auffüllen einer Wunde mit Granulationsgewebe (vgl.: Theodor Billroth)6 findet der Einsatz eines Unterdruckes erfolgreich Verwendung. Die Entwicklung der Unterdruck-Wundtherapie im Jahr 19977 stellt die logische Weiterentwicklung der seit Jahrhunderten praktizierten Technik der Anwendung des Sogs in der Medizin dar.
Die Unterdruck-Wundtherapie, die viele Synonyme hat (NPWT = Negative-Pressure Wound Therapy, V.A.C.®-Therapy = Vacuum-assisted Closure Therapy, Vakuumtherapie, TNP = Topical Negative-Pressure Therapy und CNP = Continuous Negative-Pressure Wound Therapy), gehört heutzutage zu den etablierten Verfahren in der Behandlung von akuten Haut- bzw. Weichteildefekten, Wundheilungsstörungen und chronischen Wunden in den verschiedenen chirurgischen Fachgebieten der Medizin.
Die Gruppe um L. Argenta und M. Morykwas in Winston-Salem (USA) und die Gruppe um Prof. Fleischmann8, 9 in Ulm/Bietigheim (BRD) arbeiteten an der Entwicklung einer Wund-versiegelungsmethode, die die Einwirkung eines Sogs auf den Wundgrund ermöglicht. Diese Art der Wundversorgung wurde von Kinetic Concepts, Inc. (NYSE: KCI), patentiert und weltweit vertrieben. Auch im deutschsprachigen Raum etablierte sich dieser medizinische Heilbehelf schnell und findet heute sowohl unter stationären als auch ambulanten Bedingungen Anwendung.
Wirksamkeitsprinzip
Unter „negativem Druck“ ist ein Unterdruck zu verstehen, also Druckverhältnisse unter dem normalen atmosphärischen Druck. Bei Raumtemperatur und auf Meereshöhe enthält ein definiertes Luftvolumen Moleküle, die sich in alle beliebigen Richtungen bewegen. Diese sich bewegenden Moleküle üben eine Kraft aus, die dem normalen atmosphärischen Druck von 760 mmHg entspricht. Ein solcher Unterdruck (Vakuum) kann aufgebaut werden, indem Luftmoleküle vom Ort des Geschehens (z. B. der Wunde) mit einer Saugvorrichtung (Vakuumpumpe) abgezogen werden. Vereinfacht gesagt handelt es sich bei der NPWT um einen „Staubsauger“ der Wunde. Die Wunde wird mit einem Wundfüller locker auf Hautniveau aufgefüllt. Es gibt verschiedene Wundfüllmaterialien mit unterschiedlichen Porositäten und Eigenschaften. Die Wunde wird anschließend mit einer transparenten, wasser-dampfdurchlässigen und erregerdichten Polyurethanklebefolie luftdicht abgeschlossen. Auch Hydrokolloide sind zum Versiegeln geeignet. Danach wird ein Loch in die Folie eingeschnitten, ein Verbindungsschlauch aufgeklebt, der zu einer externen Vakuumquelle, einer computergesteuerten Pumpeinheit, führt, welche den gewünschten Sog (meist –80 bis –125 mmHg) erzeugt. Mit Inbetriebnahme der Pumpe zieht sich der Wundfüller aufgrund der luftdichten Situation und der Sogwirkung zusammen. Hierdurch entsteht ein lokaler Sog im Gewebe, und der Abtransport von an der Wundoberfläche liegenden Stoffen und ein stetiger Wundflüssigkeit-Exsudat-Abtransport ist die Folge. Es resultieren eine lokale Ödemreduktion, Durchblutungsveränderungen am Wundgrund, aber auch in der Wundumgebung. In Summe führt die Sogwirkung zu vielfältigen, bis heute nur teilweise verstandenen Verände-rungen in der Physiologie der Wundheilung.
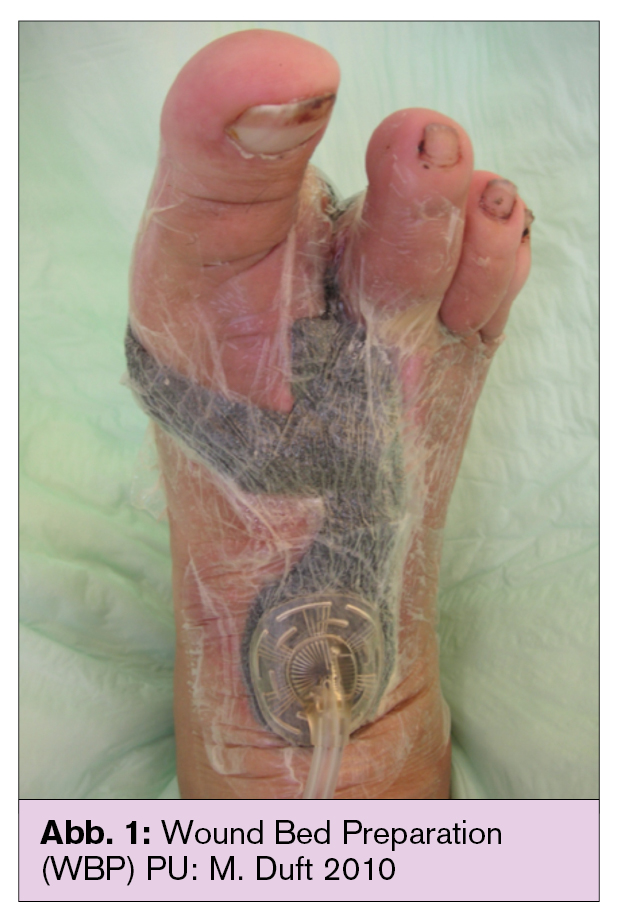
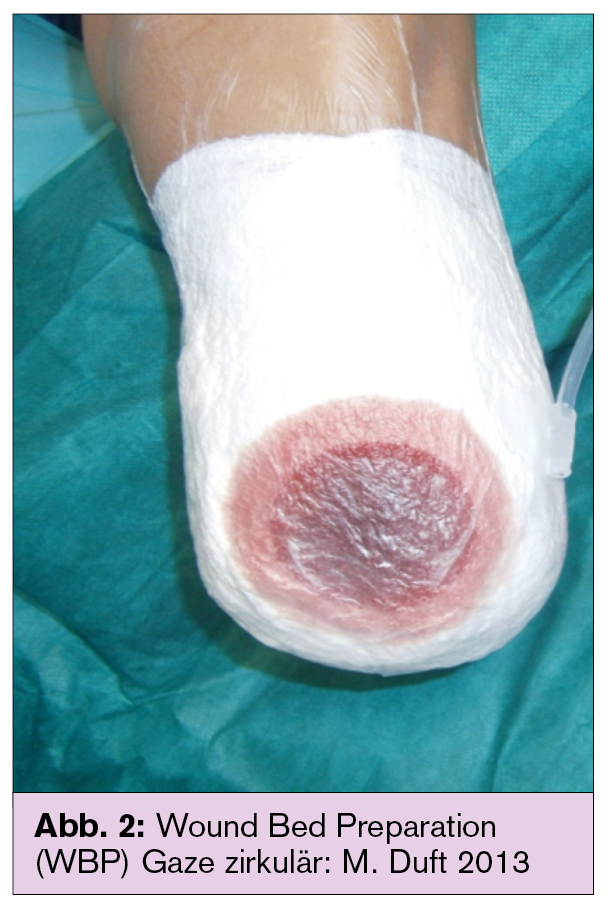
Als Wundfüller standen der weiße Polyvinylalkohol (feinporig, feucht, ermöglicht einen geringeren Durchfluss von Exsudat, Verwachsungstendenz ca. 7 Tage) und der Polyurethan-schwamm (Abb. 1) (grobporig, hydrophob, mit oder ohne Silber ermöglicht einen hohen Exsudatdurchfluss, Verwachsungstendenz ca. 3–4 Tage) bis vor wenigen Jahren monopolistisch in Verwendung. In den vergangenen Jahren gesellte sich zu den beiden bisher verwendeten Gaze (Abb. 2) (polihexanidbedampfte Baumwollgaze, keine Verwachsungstendenz, fördert Epithelisation, einfache auch zirkuläre Anwendung) als Wundfüller hinzu. Bereits 1989 hatten Mark Chariker und Katherine Jeter ein Vakuumsystem unter Verwendung von Gaze als Wundeinlage bei einem Unterdruck von –80 mmHg beschrieben.10 Erst 2008 wurde Gaze als weiterer möglicher Wundfüller im Rahmen der Vakuumtherapie vorgestellt: Basis dafür war eine retrospektive klinische Studie mit 30 Patienten, in der sich für die kostengünstigere Gaze eine mit den bisher für PU-Schwämme vorhandenen Daten vergleichbare Volumenreduktion zeigte.11 Mit dem Wegfall des Patentschutzes traten weitere Unterdruckanbieter in Erscheinung, und die Verwendung neuer Wundfüller bereichert seitdem die NPWT.
Indikationen
Die Ziele der lokalen Wundtherapie: Exsudatmanagement, Infektsanierung, Gewebeaufbau, Wundhöhlenverkleinerung, mechanische Wundstabilisierung, Wunddekontamination, Hauttransplantatfixation, die effiziente Behandlung des abdominellen Kompartiments und die Versorgung enteraler Fisteln können mit der lokalen Unterdrucktherapie gut erreicht werden und stellen daher die am weitesten verbreiteten Indikationen für die NPWT dar. Hierbei besteht kein Unterschied, ob es sich um akute subchronische oder chronische Wunden jeglicher Ätiologie handelt; entscheidend sind die Wundanalyse und die Definition der Behandlungsziele. Gründe, die Wundbettvorbereitung mittels NPWT zu beenden, ergeben sich aus dem Fortschreiten der Wundabheilung und der Evaluierung der definierten lokalen Behandlungsziele. Die Abnahme der anfallenden Exsudatmenge, ein stabiles und gesundes Wundbett, definiert mit 100 % Granulationsgewebe, das die Voraussetzung für eine chirurgische Deckung ist, aber auch die Umstände, dass mit alternativen Verbänden klinisch besser und kosteneffektiver verbunden werden kann, sind als Endpunkt der NPWT zu nennen.
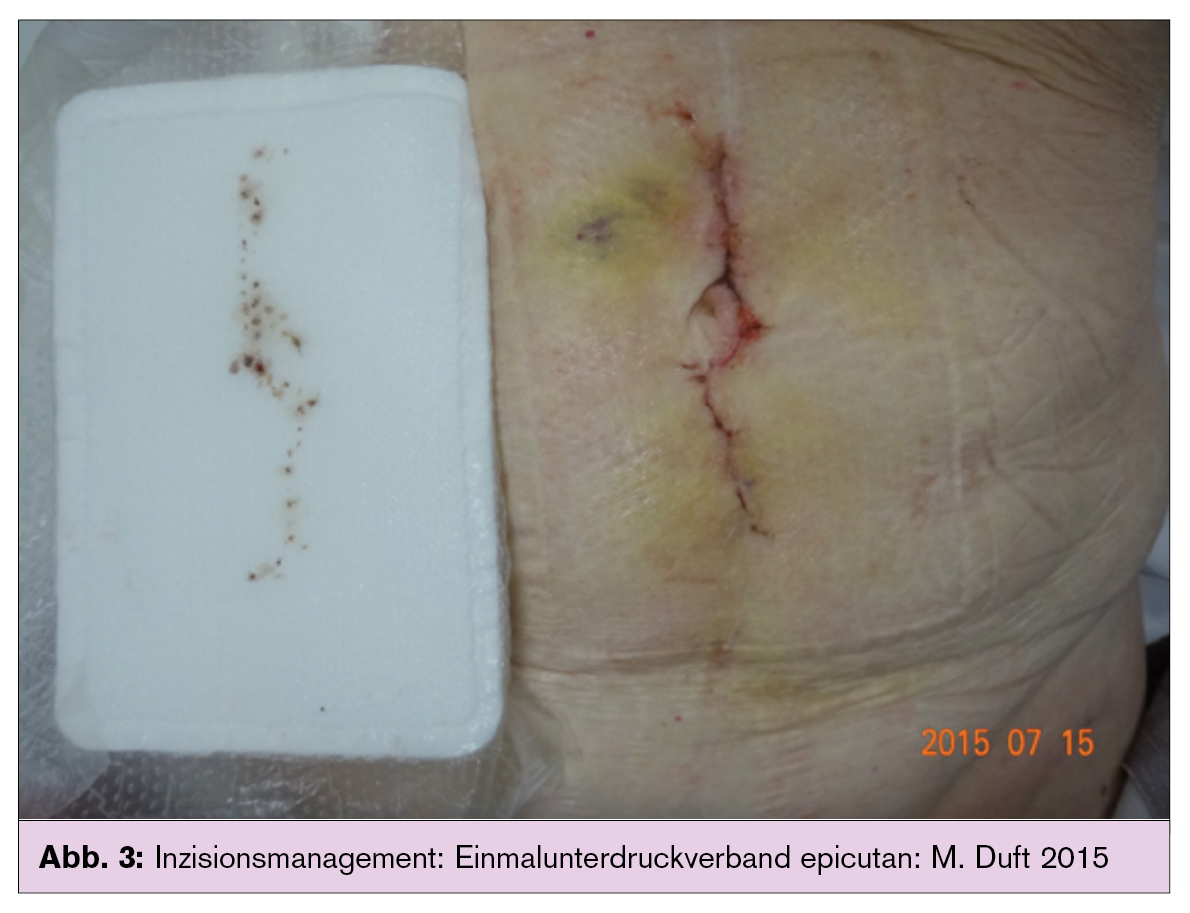
Neben der WBP sekundär heilender Wunden gewinnt die NPWT im Rahmen der Versorgung operativer Zugänge zunehmend an Bedeutung, um Wundheilungsstörungen zu verhindern. Unter dem Begriff des Inzisionsmanagements werden chirurgisch gesetzte Wunden unmittelbar nach der Naht mit speziellen Unterdruckverbänden abgedeckt (Abb. 3). Durch diese Maßnahme kommt es zu einer Wundödemreduktion, zur Steigerung der Sauerstoffsättigung und zu einer mechanischen Entlastung der Wunde.12 Besonders in der Gynäkologie führt die Incisional Negative-Pressure Wound Therapy (iNPWT; auch als Closed Incision Management with Negative-Pressure Wound Therapy = CIM13 bekannt) bei Kaiserschnitten übergewichtiger Frauen zu einer Reduktion von chirurgischen Wundinfektionen.14 Auch in der Orthopädie, der plastischen Chirurgie und der Gefäßchirurgie hat sich die iNPWT bei den bekannten Risikofaktoren für postoperative Wundheilungsstörungen (z. B. Alter, Übergewicht, Diabetes, Mangelernährung, Tumorerkrankungen, Immunsuppression, Nikotinabusus, lange Operationsdauer und Folgeeingriffe) bewährt.
Zusammenfassung
Der Einsatz von Sog in der Behandlung von Wunden hat eine lange medizinische Tradition. Die zeitgemäße Wundtherapie mit Sog, die NPWT, ermöglicht nicht nur eine effiziente WBP, sondern hebt die Lebensqualität Betroffener.15 Die NPWT wird meist im stationären Bereich etabliert und extramural fortgesetzt. Aber auch eine extramurale Erstanlage ist nach entsprechender Verordnung des Heilbehelfs NPWT möglich. Im Rahmen der WBP stellt die NPWT ein unverzichtbares Heilverfahren dar, welches in der Regel nicht bis zum kompletten Wundverschluss angewandt wird. Die Weiterentwicklung der NPWT-Systeme schreitet schnell voran. Mit der Entwicklung neuer Wundfüller für den Einsatz an empfindlichen Geweben16, kanisterloser Einweggeräte und neuer rein mechanisch betriebener NPWT-Systeme stellt diese Technologie eine exzellente Methode der Wundbettkonditionierung dar.