Skelettkomplikationen vorbeugen
Zu den skelettbezogenen Komplikationen von Tumorerkrankungen zählen Osteoporose sowie weitere Veränderungen, die meist auf einen diffusen oder lokalisierten Abbau von Knochensubstanz zurückzuführen sind. Dies kann zu lokalen Osteolysen führen oder mit anderen schwerwiegenden Folgen wie pathologischen Frakturen, Wirbelkörpereinbrüchen, Instabilität der Wirbelsäule sowie Kompression von Rückenmark und spinalen Nervensträngen einhergehen.
Symptomatik
Die aus skelettbezogenen Komplikationen resultierende klinische Symptomatik umfasst oft starke Schmerzen sowie sensorische und motorische Neuropathien bis hin zu Lähmungen. Eine weitere relevante Komplikation stellt die Hyperkalzämie dar, verursacht durch vermehrte Freisetzung von Kalzium aus dem Knochengewebe und verminderte renale Ausscheidung. Bei der Beurteilung der Kalziumspiegel sollte entweder das ionisierte Kalzium oder der albuminkorrigierte Gesamtkalziumwert herangezogen werden.
Diagnostische Abklärung
Zur diagnostischen Abklärung zählen neben ausführlicher Anamnese und klinischer Untersuchung vorwiegend Labor- sowie bildgebende Untersuchungen. Im Basislaborprofil weist eine erhöhte alkalische Phosphatase auf gesteigerten Knochenumbau hin, Tumormarker können Hinweise auf die zugrunde liegende Tumorentität geben.
Als erste Maßnahme dient oft ein konventionelles Röntgen, womit sich Frakturen und Osteolysen darstellen lassen. Das MRT eignet sich besonders zur Untersuchung des Achsenskeletts sowie zur Beurteilung von Weichteilkomponenten, Rückenmarkkompression und diffusen Skelettinfiltrationen. CT-Untersuchungen liefern eine detaillierte Beurteilung der Knochenstruktur und sind aufgrund breiter Verfügbarkeit und verkürzter Untersuchungsdauer besonders bei schmerzgeplagten Patient:innen vorteilhaft. Zur Darstellung osteoplastischer Manifestationen und des allgemeinen Knochenumbaus eignet sich die Skelettszintigrafie, während eine PET/CT-Untersuchung Aufschluss über Tumor- und Metastasenlokalisation sowie deren metabolische Aktivität vermittelt.
Maßnahmen zur Prävention skelettbezogener Komplikationen
Bei Skelettmanifestationen maligner Erkrankungen sollte eine Osteoprotektion mit Bisphosphonaten oder Denosumab erfolgen (Tab.). Bei neu diagnostiziertem multiplen Myelom unter Chemotherapie ist die Prävention mit diesen Substanzen unabhängig vom Vorliegen ossärer Manifestationen einzuleiten. Da beide Wirkstoffe das Risiko einer Kieferosteonekrose erhöhen, ist eine zahnärztliche Untersuchung und Freigabe vor Therapiebeginn obligat.
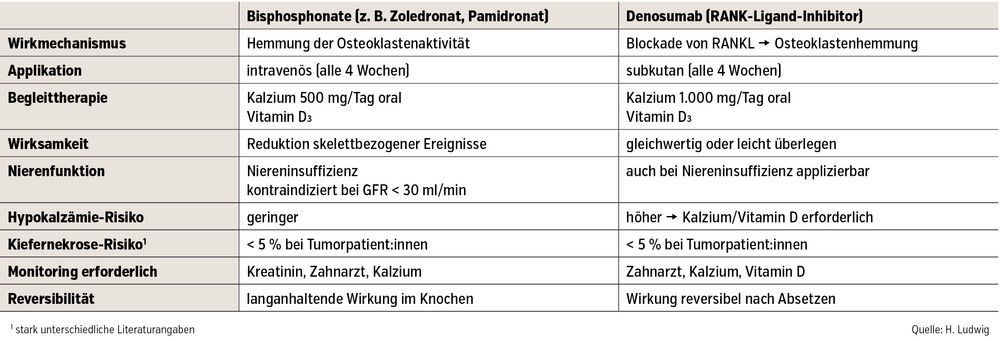
Tab.: Vergleich von Bisphosphonaten und Denosumab zur Osteoprotektion im Rahmen von Tumorerkrankungen
Denosumab
Dieser monoklonale IgG2-Antikörper gegen den RANK-Liganden hemmt die Osteoklastenaktivität, wodurch der Knochenabbau reduziert, die Knochendichte gestärkt und die Knochen stabilisiert werden – was wiederum die Entwicklung von Knochenmetastasen verringert. Da Denosumab stark knochenabbauhemmend wirkt, kann es zu Hypokalzämien kommen. Um dem vorzubeugen, müssen während der Behandlung Vitamin D3 und Kalzium eingenommen werden.
Denosumab ist als Fertigspritze in einer Dosierung von 120 mg verfügbar und wird alle 4 Wochen subkutan verabreicht. Es ist gut verträglich und sollte während einer aktiven Tumorerkrankung über die gesamte Krankheitsdauer eingesetzt werden. Nach Absetzen sollte etwa 2–3 Monate später einmalig Zoledronat oder ein anderes Bisphosphonat (z. B. Pamidronat) verabreicht werden, um den sogenannten Rebound-Effekt mit erhöhter Osteoklastenaktivität zu verhindern. Neben der einfachen Applikation ist die Unabhängigkeit der Elimination von der Nierenfunktion ein Vorteil; die Substanz kann auch bei einer GFR < 30 ml/min eingesetzt werden. In Vergleichsstudien mit Zoledronat zeigte Denosumab gleiche oder bessere Osteoprotektion.
Zoledronsäure
Zoledronsäure (Zoledronat) hemmt direkt die Osteoklastenfunktion, wodurch die Progression von Skelettmanifestationen gehemmt und die Knochenstruktur gestärkt wird. Üblicherweise werden 4 mg alle 4 Wochen per Infusion verabreicht. Vor der Gabe sollte die Nierenfunktion überprüft werden, da bei einer GFR unter 30 ml/min eine Behandlung nicht empfohlen ist. Zusätzlich wird die Einnahme von 500 mg Kalzium täglich sowie Vitamin D3 empfohlen. Unter Therapie mit Zoledronsäure sollte auf invasive dentale Eingriffe verzichtet werden. Bei gleichzeitiger Gabe von Aminoglykosiden kann es vermehrt zu Hypokalzämien kommen. Für die Therapiedauer gibt es keine festen Empfehlungen (außer beim multiplen Myelom). In der Regel wird Zoledronsäure bei unzureichend kontrollierter Erkrankung verabreicht und bei kompletter Remission pausiert oder abgesetzt. Klinische Studien zeigen eine signifikante Risikoreduktion für pathologische Frakturen, Rückenmarkkompressionen und notwendige Bestrahlungen. Beim Absetzen sind keine besonderen Maßnahmen erforderlich.
Körperliche Aktivität
Die Aufrechterhaltung körperlicher Aktivität bis hin zu Ausdauer- und Krafttraining wird aus verschiedenen Gründen empfohlen, sofern der oder die Betroffene dazu in der Lage ist. Der erwartete Nutzen liegt in der Reduktion von Muskel- und Knochenabbau. Inwieweit dadurch Skelettkomplikationen verhindert werden können, ist bislang nur in tierexperimentellen Studien belegt.Medikamentöse Osteoprotektion und regelmäßige Bewegung stellen wichtige Eckpfeiler dar, um die Risiken skelettbezogener Komplikationen bei Tumorerkrankungen zu minimieren und die Lebensqualität der Patient:innen zu verbessern.


























































































