So gefährlich wie Diabetes
Internationale Publikationen schätzen die Prävalenz der obstruktiven Schlafapnoe (OSA) bei der erwachsenen Durchschnittsbevölkerung auf 2–4 %. Übergewicht, Alter, männliches Geschlecht, die Einnahme dämpfender Substanzen wie Alkohol und anatomische Engstellen, vor allem im Bereich des weichen Gaumens und des Zungengrundes, sind wesentliche Risikofaktoren. Die oft berichtete Tagesmüdigkeit bedingt nicht nur eine Einschränkung der Lebensqualität und der Leistungsfähigkeit, sondern verdoppelt auch das Unfallrisiko. Eine unbehandelte OSA mit Einschlafneigung stellt somit ein Hindernis für das Lenken eines Fahrzeugs dar!
Folgeerkrankungen
Der nächtliche Abfall der Sauerstoffsättigung, die Katecholamin-Ausschüttung im Rahmen der Weckreaktionen etc. sind eine signifikante Belastung für das Herz-Kreislauf-System. Arterielle Hypertonie sowie ein deutlich erhöhtes Risiko von Schlaganfällen und Myokardischämien sind die Konsequenz. Das Risiko eines Diabetes erhöht sich ebenso wie das von Depressionen und neurokognitiven Defiziten. In Summe belegen Studien eine Erhöhung des Sterberisikos um das 2- bis 3-Fache. Umso kritischer ist der Umstand zu sehen, dass bis zu 80 % der Betroffenen nicht abgeklärt und damit nicht adäquat therapiert sind, obwohl z.B. mit der nächtlichen Beatmungstherapie eine erfolgreiche Behandlung möglich wäre.
Abklärung und Diagnose
Der erste und wesentlichste Schritt ist somit die Identifikation möglicher Betroffener: Schnarchen, speziell mit beobachteten Atemaussetzern, Tagesmüdigkeit und Einschlafneigung sollten ebenso eine Abklärung triggern wie die genannten Folgeerkrankungen.
Fundament jeder schlafmedizinischen Abklärung ist die Aufzeichnung verschiedener Parameter wie Sauerstoffsättigung, Atemfluss, Herzfrequenz, Thoraxbewegungen und Körperlage im Rahmen eines ambulanten Schlaf-Screenings (Polygrafie) oder die zusätzliche Aufzeichnung der Hirnstromaktivität und damit der Schlafarchitektur in einem Schlaflabor (Polysomnografie). Der zentrale Wert in diesem Zusammenhang ist der AHI (Apnoe-Hypopnoe-Index): Werte unter 5/h gelten als normal, 5–15/h definieren eine geringgradige, 15–30/h eine mittelgradige und >30/h eine höhergradige OSA, wobei sich die Indikation für eine Therapie nicht nur aus dem AHI, sondern auch aus der Tagessymptomatik und evtl. vorhandenen Begleiterkrankungen ergibt.
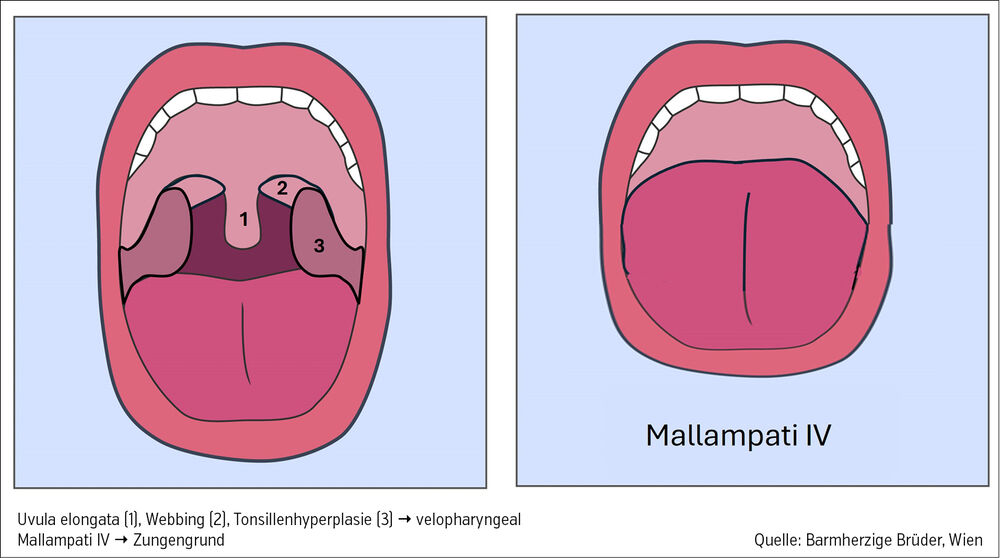
Ein ergänzender HNO-Status kann mögliche lokale Ursachen identifizieren (Abb.).
Hier ist besonders auf eine deutliche Hyperplasie der Tonsillen, ein verlängertes und verbreitertes Zäpfchen und deutlich sichtbare Schleimhautsegel neben der Uvula (Webbing) zu achten. Der von der Anästhesie übernommene Mallampati-Score kann ebenso wie ein fliehendes Kinn auf einen Obstruktionsort im Zungengrundbereich hinweisen.
Therapiemöglichkeiten
Im Fall einer rückenlagebetonten OSA kann ein Lagetraining durch Gurte mit einem vibrierenden Lagesensor, einen in das Rückenteil des Nachtgewandes eingenähten Tennisball oder entsprechende kommerziell angebotene Lösungen Abhilfe schaffen.
Goldstandard der Therapie des höhergradigen OSA ist nach wie vor die pneumatische „Schienung“ der oberen Atemwege im Schlaf durch eine Beatmungstherapie, meist in Form eines CPAP (Continuous positive Airway Pressure), also eines Geräts, das über eine meist nasal angebrachte Maske einen kontinuierlichen positiven Atemwegsdruck aufrechterhält. Die Anwendung muss während des Schlafs konsequent erfolgen, kann dann aber in den meisten Fällen die Symptome und schädlichen Auswirkungen einer OSA vermeiden.
Beim reinen Schnarchen ohne Atemaussetzer und bei der geringgradigen OSA kann die gezielte Beseitigung identifizierter Engstellen angeboten werden. Ein zurücksinkender Zungengrund kann durch eine sogenannte Protrusionsschiene in Position gehalten werden. Die Radiofrequenztherapie erlaubt die Verkleinerung des Zungengrundes oder vergrößerter Tonsillen. Es kann mit dieser schonenden chirurgischen Technik auch der Weichgaumen versteift oder eine verlängerte Uvula und das Webbing eingekürzt werden. Ein Standardeingriff auf velopharyngealer Ebene ist die UPPP (Uvulopalatopharyngoplastik), bei der die Mandeln entfernt, Uvula und Webbing reduziert und der Schlund durch Nähte zwischen vorderem und hinterem Gaumenbogen aufgespannt wird.
Ein neuer Therapieansatz, auch bei einer höhergradigen OSA, ist die atemabhängige Stimulation der Zungenmuskulatur im Schlaf durch ein schrittmacherartiges Gerät über eine zarte Elektrode, die im Bereich des N. hypoglossus angebracht wird.
Praxismemo
- Bei einer unbehandelten OSA die Auswirkung auf die Fahrtauglichkeit kommunizieren.
- Bei Schnarchen, Tagesmüdigkeit und Folgeerkrankungen an eine Poly(somno)grafie denken.
- Standard bei der höhergradigen OSA ist die nächtliche Beatmungstherapie (CPAP-Maske).