Burn-out: als Prozess von gesund zu krank
Burn-out als besondere Form eines Erlebensprozesses, der in späten Stadien in ein Krankheitsgeschehen münden kann, ist untrennbar mit Arbeit verbunden: Nur wer jemals „gebrannt hat“, kann auch „ausbrennen“. Aber so sehr Burn-out mit viel Arbeiten assoziiert ist, so wenig ist es jedoch auf ein reines Viel-Arbeit-Syndrom zu reduzieren, denn nicht jeder, der viel arbeitet, entwickelt auch ein Burn-out. Es ist also nicht nur die Arbeitsquantität allein, sondern vor allem auch die eingeschränkte bzw. auch fehlende Arbeitsqualität, die als treibende Kraft in Entstehung, Entwicklung und Fortbestand wirkt.
Arbeit – und das Entstehen von Burn-out
Es gibt kein Burn-out ohne viel Arbeiten. Viel zu arbeiten allein reicht jedoch nicht aus, um ein Burn-out zu entwickeln. Wie in mehreren Studien, insbesondere von Christine Maslach, gezeigt werden konnte, sind es neben der bloßen Quantität der Arbeit eigentlich andere Faktoren, die zur Entwicklung eines Burn-out führen: Dazu zählen vor allem Unfairness am Arbeitsplatz, fehlende positive Rewards (fehlende Anerkennung und Wertschätzung), persönliche Konflikte am Arbeitsplatz bis hin zum Mobbing bzw. auch Bossing, Unstrukturiertheit am Arbeitsplatz sowie fehlende Zielvorgaben und Zieldefinitionen, durch deren Fehlen letztlich das Grundgefühl gelegt ist, nie genug zu leisten. Als wohl schwierigster Faktor gilt, wenn das eigene Wertesystem mit dem in der Arbeit geforderten nicht übereinstimmt (das heißt, wenn man Dinge machen muss, zu denen man einfach nicht stehen kann). Beziehungsprobleme, die von Arbeitgeberseite gerne als vermeintliche Ursache angeführt werden, sind in der Regel erst die Folge. Mit dem Fortschreiten des Burn-out-Prozesses ist jedoch auch eine gewisse Wechselwirkung zu beobachten.
Zum Verständnis des Burn-out-Verlaufes
Die Einteilung in 3 Stadien (Musalek et al.1) orientiert sich an der klinischen Praxis und beschreibt die Entwicklung zur Krankheit in drei aufeinander folgenden Detailschritten. Denn Burn-out beginnt im Gesunden – das heißt, der Betroffene hat bereits ein Burn-out, ist aber noch psychisch und körperlich gesund – und entwickelt sich dann über das transiente Stadium, die Übergangsphase, in das Stadium III, in dem man sicher krank ist. Die Schwierigkeiten im Umgang und auch häufige Vorurteile in der öffentlichen Diskussion liegen auch in diesem Verlauf begründet, an dessen Ende erst die Erkrankung steht.
Erschöpfung, Entfremdung und Leistungsreduktion. Die hier vorgelegte Stadieneinteilung geht von der Hypothese aus, dass das Burn-out – wie es heute in der Fachwelt allgemein verstanden wird – durch eine Kernphänomenologie, nämlich eine Trias aus Erschöpfung, Entfremdung und Leistungsreduktion, bestimmt wird, als prozesshaftes Geschehen aber eine phänomenologische Plastizität aufweist, die im Gesunden beginnt, um dann nach kürzerer bzw. längerer Zeit des Überganges im Pathologischen zu enden.
Gesund-krank-Kontinuum: Gesundheit und Krankheit können heute nicht mehr als überschneidungsfreie Gegensätze gesehen werden. Wir alle befinden uns in einem Kontinuum zwischen den beiden fiktiven Polen „völlig gesund“ und „völlig krank“. Niemals sind wir völlig gesund, also ganz ohne jegliche kranke Anteile, und niemals sind wir völlig krank; selbst in Stadien schwerer Erkrankung bleiben uns immer noch gesunde Anteile.
3 Stadien des Burn-out
Der Kontinuumsthematik Rechnung tragend umfasst die 3-Stadien-Einteilung des Burn-out ein erstes Stadium, das „Problemstadium“, wo zwar bereits typische Zeichen des Burn-out beobachtbar und fassbar sind, welche die Betroffenen auch in Leidenszustände führen, wo aber klassische Krankheitszeichen noch fehlen. Im 2. Stadium, dem „Übergangsstadium“, nimmt das Leiden der Betroffenen deutlich zu, und es treten auch erste, meist noch diskrete Krankheitszeichen in Erscheinung; die Betroffenen sind aber noch nicht sicher als manifest krank zu erkennen. Es ist hier im Einzelfall zu entscheiden, ob die bereits vorhandenen Krankheitszeichen nun schon ausreichen, um bereits von einer Erkrankung im engeren Sinne sprechen zu können. Im 3. Stadium liegen ganz eindeutige physische und/oder psychische Krankheitszeichen bzw. pathologische Störungsmuster vor, und man hat daher hier folgerichtig vom „Erkrankungsstadium“ zu sprechen (Tab.).
Stadium I: Kompensation und noch mehr Einsatz
Auf der phänomenologischen Ebene betrachtet ist das Stadium I („Problemstadium“) vorerst durch eine dem Betroffenen selbst noch unerkannt gebliebene Überlastung und Überforderung gekennzeichnet. Charakteristisch ist hier der noch unbewusste Einsatz von Kompensationsmechanismen wie zeitlich vermehrtem und leistungsmäßig intensiviertem Arbeitsaufwand einerseits und verminderten Ruhezeiten bzw. Freizeitaktivitäten andererseits. Der Wahlspruch lautet noch „Ich kann alles …“. Weil auch die Freizeit immer mehr mit Arbeit aufgefüllt wird, bleibt auch immer weniger Zeit für Beziehungen, wodurch Beziehungsprobleme schon früh Hand in Hand gehen. Im emotionalen Bereich findet sich eine erhöhte Reizbarkeit. Betroffene leiden unter Unruhe- und Spannungszuständen und nicht selten auch Schlafstörungen, die sich vorzugsweise als Einschlafstörungen manifestieren. Typisch sind auch erste „Appetenzstörungen“ (Appetit, aber auch sexuell) sowie erste vegetative „Hyper-arousal-Reaktionen“, die zum Beispiel als leichte Herzfrequenzerhöhungen, diskrete Blutdruckerhöhungen und leichtes Schwitzen auffallen. Eindeutige Krankheitszeichen fehlen hier aber noch, was allerdings nicht darüber hinwegtäuschen darf, dass viele Betroffene in diesem Stadium bereits ausgeprägte Leidenszustände beklagen (Tab.).
Stadium II: „Erhöhte Aktivität des Sympathikotonus“
Im sogenannten „Übergangsstadium“ ist dem Betroffenen die arbeitsbedingte Überlastung und Überforderung zwar bereits bewusst, er hat aber noch den Eindruck, „noch alles schaffen zu können“. Eigene Bedürfnisse und Beziehungen werden noch stärker vernachlässigt. Die Folgen sind völlige Zentrierung auf die Arbeit und zunehmender sozialer Rückzug.
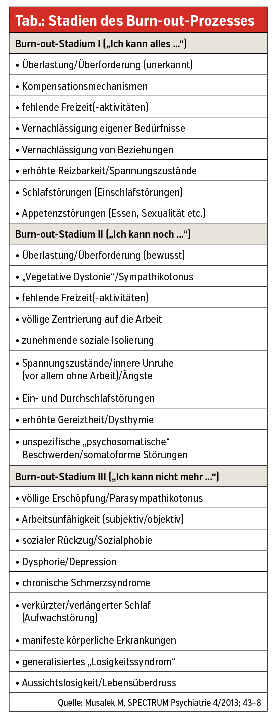 Die erhöhte Aktivität des Sympathikotonus, die auch mittels Herzfrequenzvariabilitätsanalyse bzw. Hautleitfähigkeitsmessungen nachweisbar wird, führt zu vegetativen Dysregulationen, die in Spannungszuständen, innerer Unruhe und Ängsten erlebt werden und mit Herzfrequenzerhöhung, Blutdruckerhöhung, zeitweise mit Durchfällen und Verdauungsstörungen einhergehen. Bereits in dieser Phase können Krankheitszeichen auftreten, die vorzugsweise im körperlichen Bereich liegen (Herz-Kreislauf-Beschwerden, Infarkt-Verdacht et cetera). Zu den Einschlafstörungen gesellen sich nun oft auch Durchschlafstörungen.
Die erhöhte Aktivität des Sympathikotonus, die auch mittels Herzfrequenzvariabilitätsanalyse bzw. Hautleitfähigkeitsmessungen nachweisbar wird, führt zu vegetativen Dysregulationen, die in Spannungszuständen, innerer Unruhe und Ängsten erlebt werden und mit Herzfrequenzerhöhung, Blutdruckerhöhung, zeitweise mit Durchfällen und Verdauungsstörungen einhergehen. Bereits in dieser Phase können Krankheitszeichen auftreten, die vorzugsweise im körperlichen Bereich liegen (Herz-Kreislauf-Beschwerden, Infarkt-Verdacht et cetera). Zu den Einschlafstörungen gesellen sich nun oft auch Durchschlafstörungen.
Da es kaum noch Freizeit und damit auch immer weniger Regenerationsphasen gibt, kann sich das System auch nie erholen. Im emotionalen Bereich geht die anfängliche erhöhte Reizbarkeit in eine erhöhte Gereiztheit über, wobei auch Zeichen der Dysthymie zunehmen. In diesem Stadium fällt es oft nicht leicht, mit Sicherheit eine Zuordnung zum „noch Gesunden“ beziehungsweise zum „schon Kranken“ zu treffen. Daher ist gerade in diesem Zwischenstadium eine sorgfältige differenzialdiagnostische Abklärung aller im Rahmen des Burn-out-Prozesses auftretenden körperlichen und psychischen Störungsmuster unverzichtbar (Tab.).
Stadium III: „Überwiegen des Parasympathikotonus“ – Zusammenbruch
In diesem „Erkrankungsstadium“ schlägt dann der erhöhte Sympathikotonus in ein Überwiegen des Parasympathikotonus bei erschöpftem Sympathikotonus um, wobei auch diese Umkehr mittels Herzfrequenzvariabilitätsanalysen bzw. Hautleitfähigkeitsmessungen „objektiviert“ werden kann. Die Betroffenen fühlen sich völlig erschöpft und „ausgebrannt“.
Eine sowohl subjektiv erlebte wie auch objektiv beobachtbare partielle beziehungsweise später dann auch absolute Arbeitsunfähigkeit ist die Folge. Der zunehmende soziale Rückzug führt in die soziale Isolation mit zunehmenden sozialphobischen Elementen. Chronische Schmerzsyndrome, massive Schlafstörungen im Sinne eines insgesamt verkürzten Schlafes bis hin zu Insomnie oder aber massiv verlängerter Schlaf, chronische Schmerzsyndrome und manifeste körperliche Erkrankungen, die in enger Verbindung mit dem Burn-out-Geschehen stehen, sind keine Seltenheit.
Die Gereiztheit geht in eine krankheitswertige Missgestimmtheit (Dysphorie) über, die keinen Außenreiz mehr braucht und ihrerseits dann in eine ausgeprägte Depression münden kann. Am Ende steht das für schwere Depressionen so typische völlige „Losigkeitssyndrom“ mit Freudlosigkeit, Lustlosigkeit, Interesselosigkeit, Antriebslosigkeit, Appetitlosigkeit bis hin zur Aussichtslosigkeit. Das Erlebnisfeld des Betroffenen ist geprägt vom Wissen „Ich kann nicht mehr …“. In diesem Stadium ist Burn-out immer ein komplexes Krankheitsgeschehen, das entsprechender umfassender diagnostischer, therapeutischer und arbeitsrehabilitativer Maßnahmen bedarf (Tab.).
1 Musalek M, Zeidler R, Burn-out als Prozess – Vorschlag einer Stadieneinteilung für die klinische Praxis. Spectrum Psychiatrie 2013; 4: 43–48
Im Interview | Burn-out wird meist erst spät erkannt …
Michael Musalek: Die Herausforderung besteht vor allem bei der Frühdiagnose. Das größte Problem des Stadiums I ist, dass es nicht erkannt wird – typischerweise vom Betroffenen selbst nicht, der meint, er habe eine schlechte Phase et cetera, und versucht, das mit immer mehr Arbeit zu kompensieren.
Meistens finden Ärzte in dieser Phase auch schwer einen Zugang zu Betroffenen, die ihren Zustand als „eh normal“ erleben. Gleichzeitig liegt die Schwierigkeit darin, dass gerade Ärzte häufig selbst betroffen sind und ähnliche Phänomene bei sich selbst beobachten, daher diese auch oft als „normal“ bewerten.
Ein offenes Ohr zu haben und bei gewissen Leitsymptomen aktiv nachzufragen!
Ein erstes Frühzeichen bei Männern sind gar nicht selten auch Erektionsprobleme; in der Therapie stellt sich oft heraus, dass sie gar keine Sexualproblematik haben, sondern einfach keine Zeit dazu … Ähnlich ist es bei Beziehungsproblemen: Beziehung braucht Zeit, aber auch Hinwendung auf die Beziehung. Wenn einem nur durch den Kopf geht, was noch zu erledigen ist, wird nichts daraus.
Als typische Frühzeichen sind erhöhte Reizbarkeit, Sexualstörungen, manchmal auch Appetitstörungen und auch Einschlafstörungen zu nennen. Das sind natürlich unspezifische Zeichen, aber hier sollte man immer auch an ein Burn-out denken. Wird hier nicht interveniert, geht das ins Stadium II über, das geprägt ist von einer Überreizung des vegetativen Nervensystems, also ein Überwiegen des Sympathikotonus, mit allem, was man dazu kennt: Herzfrequenzerhöhung, Blutdruckerhöhung, zeitweise Durchfälle, Durchschlafstörungen et cetera.
Auch im Stadium II wird das Burn-out in der Regel noch gar nicht als solches diagnostiziert! Hier ist jedoch bereits der Übergang zu Krankheitszeichen gegeben, die vorzugsweise im körperlichen Bereich liegen. Häufig sind etwa Herz-Kreislauf-Beschwerden, typischerweise oft auch Untersuchungen wegen Infarkt-Verdacht et cetera. Meist läuft das leider unter „psychosomatischen Beschwerden“, das ist es jedoch nicht, sondern einfach ein erhöhter Sympathikotonus.
Hat ein Patient unklare Beschwerden, die Zeichen eines erhöhten vegetativen Nervensystems sind, sollte man immer auch an Burn-out denken. Das heißt nicht, dass jeder, der diese Symptome hat, auch ein Burn-out hat, aber es ist ein Hinweis darauf und man sollte hinterfragen, ob diese Trias „Erschöpfung, Entfremdung und Leistungsreduktion“ zutreffend ist und ob ein Zusammenhang zur Arbeitsbelastung besteht.
Wird in diesem Stadium nicht interveniert, kommt der Betroffene ins Stadium III. Dann bricht dieses System zusammen, der Parasympathikotonus überwiegt – eigentlich ein unzureichender Selbstheilungsversuch. Patienten sind dann manifest psychisch krank.
Behandlungsbedürftigkeit ist jedenfalls im Stadium III gegeben, und beginnend aber auch schon im Stadium II. Im Stadium I sind Patienten noch gesund, und es braucht nur Beratung, eventuell Coaching. Im Stadium II braucht es Beratung und Coaching, vielleicht auch schon gewisse Behandlungen, in der Regel aber noch nicht sehr aufwändig. Dazu zähle ich auch die frühe Intervention bei organischen Symptomen, etwa bei leicht erhöhtem Blutdruck mit einer Blutdruckeinstellung zu beginnen, bevor sich eine manifeste chronifizierte Hypertonie entwickelt. Im Stadium III braucht es dann umfassende Behandlung bis hin zu stationären Behandlungen und im allerletzten Fall auch Pensionierungen.
Das Interview führte: Susanne Hinger


























































































