COPD: rasch und einfach diagnostizierbar
AHA als Leitsymptom: Atemnot, Husten, Auswurf! Diese drei klinischen Zeichen gemeinsam mit einer positiven Nikotinanamnese führen unmittelbar zur Diagnose COPD. In der Regel präsentiert sich der Patient mit einer schleichenden Dyspnoe und morgendlichem Husten mit Auswurf. Die Spirometrie macht die Diagnose einfach und kosteneffektiv möglich und ist flächendeckend verfügbar. Leider wird häufig vergessen, den Nikotinabusus in Pack Years als Diagnose anzuführen.
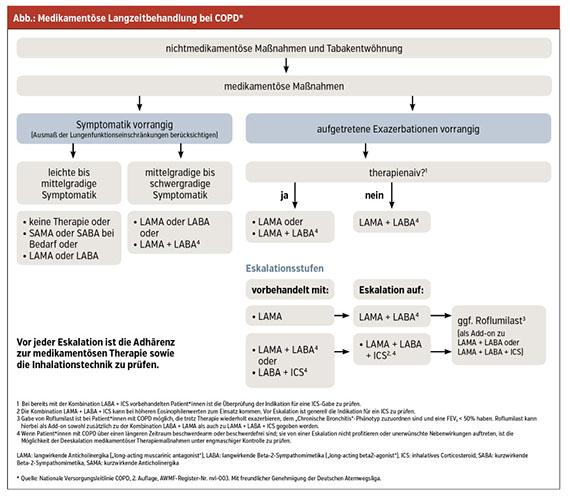
Das Vorhandensein einer persistierenden Atemflussbehinderung nach Broncholysetest sowie ein FEV1/FVC < 0,7 sind wegweisend. Dabei ist das Manöver der forcierten Exspiration möglichst komplett durchzuführen. In weiterer Folge wird der Schweregrad der Obstruktion (GOLD 1–4) anhand der FEV1-Werte in Bezug zur Norm her-angezogen. Die medikamentöse Therapie richtet sich nach dem Schweregrad. (Abb.)
Kardiale Komorbiditäten
Leider wissen wir, dass bei Patienten mit COPD bei 20–30 % eine koronare Herzkrankheit (KHK) oder eine Kardiomyopathie (CMP) nicht erkannt wird. Das gilt vice versa für Patienten mit KHK oder CMP, bei denen eine COPD nicht erkannt wird. Die klinische Differenzialdiagnostik einer Exazerbation bzw. kardialen Dekompensation ist häufig schwierig, da sie zum Teil auch gemeinsam auftreten. Die dynamische Überblähung der Lunge bei obstruktiven Lungenerkrankungen hat eine diastolische Dysfunktion und Erhöhung des intrathorakalen Drucks zur Folge, der zu einer kardialen Dekompensation beitragen kann und auch zur Auslenkung von Herzenzymen inklusive BNP führen kann. Deshalb ist es wichtig, diese Patienten sowohl einem Pneumologen als auch einem Kardiologen/Internisten vorzustellen. Das Risiko eines COPD-Patienten, einen Myokardinfarkt zu erleiden, ist gegenüber der Normalbevölkerung um das 10-Fache erhöht.
Bildgebung
Wenn das Atemgeräusch abgeschwächt ist oder der Patient dem Phänotyp des „pink puffer“ mit hochgezogenen Schultern, niedrigem Zwerchfell und Fassthorax entspricht, ist es durchaus sinnvoll, eine Computertomografie durchzuführen. Die Diagnose eines Emphysems kann therapeutische Konsequenzen haben.
COPD und COVID-19
Nikotinabusus war bereits im März 2020 der erste Risikofaktor für einen schwereren Verlauf sowie für eine schlechtere Prognose von COVID-19-Erkrankten, der dokumentiert wurde. Da SARS-COV2 über den ACE2-Rezeptor direkt die Lunge angreift, hat die Virusinfektion besondere Bedeutung bei Patienten mit COPD, und noch mehr bei jenen mit zusätzlichem Emphysem. Die Daten des Robert-Koch-Instituts aus dem Jahr 2021 belegen diese Hypothesen: COPD-Patienten hatten eine deutlich höhere Wahrscheinlichkeit, hospitalisiert zu werden und schwerere Verläufe zu entwickeln, aber auch die Mortalitätsrate war gegenüber der Normalbevölkerung erhöht.
Therapie
Zur Basistherapie der COPD zählen Nikotinkarenz und Nikotinersatztherapie sowie Prävention mit Grippe- und/oder Pneumokokkenimpfung. Alle COPD-Patienten sollten aufgrund des oben genannten Risikos die COVID-Impfung bereits erhalten haben!
Als inhalative Therapie hat sich die duale Bronchodilatation etabliert, die Gabe von inhalativem Kortikoid (ICS) ist nur bei wenigen Indikationen sinnvoll. Bei gehäuften Exazerbationen zeigt die Triple-Therapie einen Benefit gegenüber der dualen Bronchodilatation („number needed to treat“ [NNT] = 167). Das Problem dabei ist, dass unter der Dreifachkombination gehäuft Pneumonien auftreten („number needed to harm“ = 45). Bei Eosinophilie und/oder Allergie erscheint hingegen ebenso wie beim Asthmapatienten die ICS-Therapie durchaus sinn- und wirkungsvoll. Eine großflächige unbedachte Verwendung einer Tripletherapie ist deshalb sehr kritisch zu betrachten, da der Schaden höher als der Nutzen sein könnte. Die antiinflammatorische Therapie mit Roflumilast ist beim bronchitischen Phänotyp mit hochgradiger FEV1-Einschränkung und rezidivierenden Exazerbationen indiziert.
Eine Blutgasanalyse kann eine chronische Hyperkapnie nachweisen, die eine CPAP-(„continuous positive airway pressure“-)Therapie notwendig machen kann. Diese hat auch positive prognostische Auswirkungen. Ebenso kann ein Schlafscreening sinnvoll sein. Bei emphysematischem Phänotyp haben sich in den letzten Jahren interventionelle Therapiemöglichkeiten zur Volumenreduktion etabliert, die speziellen Zentren überlassen bleiben.
Darüber hinaus hat sich die Rehabilitation als besonders effektiv bei Lungenerkrankungen wie COPD erwiesen. Sie führt zu einer Verbesserung der Dyspnoe und der Leistungsfähigkeit, reduziert die Exazerbationsrate und hat insbesondere nach Exazerbationen einen Einfluss auf die Prognose (NNT = 6). Seit 2020 gibt es ein flächendeckendes Angebot an ambulanter oder stationärer Rehabilitation in allen Bundesländern. So können soziale und andere Gründe berücksichtigt werden, die eines der beiden Angebote sinnvoller erscheinen lassen. Der Antrag erfolgt über den bekannten Kur- und Rehabilitationsantrag und wird von den Kostenträgern übernommen.
Als letzte Therapieoption besteht die Möglichkeit der Lungentransplantation, die im AKH seit Jahrzehnten erfolgreich durchgeführt wird. Hier sollte der Patient zur Evaluation vorstellig werden.
- Die zusätzliche Gabe von ICS zur dualen Bronchodilatation kann bei gehäuften Exazerbationen, Asthma, hohen Eosinophilen und Allergie in Erwägung gezogen werden.
- Wichtige Differenzialdiagnosen sind KHK und Kardiomyopathie.
- Betroffene profitieren vom flächendeckenden Rehabilitationsangebot.
- Bei COPD-Patienten mit COVID-19-Infektion erhöht sich das Risiko für Hospitalisierung und schwere Verläufe.