Diabetes im Krankenhaus
Steigende Zahlen
Entsprechend der weltweit rasch wachsenden Zahl an Menschen mit Diabetes mellitus steigt auch der Anteil von Patienten mit Diabetes mellitus, die zwischenzeitlich eine stationäre Behandlung benötigen, rapide an. Schätzungen zufolge ist in Europa knapp ein Zehntel der erwachsenen Bevölkerung von Diabetes betroffen – von den über 75-jährigen Menschen sogar jeder Vierte.
Mehr Komplikationen
Bis zu 30 % der Menschen, die eine stationäre Behandlung benötigen, sind an Diabetes mellitus (meist Typ 2) erkrankt, wobei der Diabetes per se meistens nicht der ursächliche Aufnahmegrund ist. Erhebungen zufolge müssen Menschen mit Diabetes dreimal häufiger stationär eingewiesen werden, und die Hospitalisierungsursache ist in den meisten Fällen eine Begleiterkrankung, die mit einer chronisch insuffizienten Blutzuckereinstellung assoziiert ist, wenngleich auch akute Komplikationen einer Diabeteserkrankung (wie Hypo-oder Hyperglykämien) nicht selten eine Krankenhauseinweisung erfordern. Die diabetischen Komplikationen umfassen ein weites Spektrum, angefangen von mikro-und makrovaskulären Komplikationen (Herzinfarkt, Schlaganfall, diabetische Nierenerkrankung oder Retinopathie, diabetisches Fußsyndrom) bis hin zum vermehrten Auftreten von Infektions-und Krebserkrankungen. Zudem dauern die Krankenhausaufenthalte bei Menschen mit Diabetes im Schnitt um 3 Tage länger als bei jenen ohne Diabetes und derselben Hauptdiagnose. Im weiteren Verlauf sind häufiger poststationäre Rehabilitationsaufenthalte oder die Unterbringung in medizinisch betreuten Wohneinrichtungen notwendig.
Blutzuckereinstellung im Krankenhaus
Nicht nur das Vorliegen des Diabetes, sondern auch die Qualität der Blutzuckereinstellung im Krankenhaus beeinflusst das Auftreten von Komplikationen maßgeblich. So zeigte sich, dass Menschen mit Blutzuckerwerten außerhalb des Zielbereiches (100–180 mg/dl) während der Hospitalisierung häufiger nosokomiale Infektionen oder Komplikationen nach (herz-) chirurgischen Eingriffen aufwiesen, was sich letztlich auch in einer höheren Krankenhaussterblichkeit widerspiegelt.
In Studien konnte gezeigt werden, dass sich diese Komplikationen durch eine gute Blutzuckereinstellung reduzieren lassen, wenngleich sich die bessere glykämische Kontrolle gerade auf nichtinternistischen Bettenstationen als herausfordernd darstellt. Allerdings weisen kritisch kranke Menschen, die aufgrund einer zu aggressiven blutzuckersenkenden Therapie Hypoglykämien erleiden, wiederum eine höhere Sterblichkeit auf.
Vorgehensweise
Es wird empfohlen, bei allen stationär behandelten Patienten zumindest einen Nüchternglukosewert zu erheben, da die Dunkelziffer des Diabetes hoch ist, eine akute Erkrankung aber auch selbst oft zu Hyperglykämien führt. Bei erhöhten Blutzuckerwerten wird empfohlen, eine HbA1c-Messung durchzuführen. Diese dient einerseits zur Diagnosestellung eines Diabetes (> 6,5 %; > 47 mmol/mol) und andererseits kann so die Qualität der Blutzuckereinstellung vor dem stationären Aufenthalt evaluiert werden. Zudem kann durch die HbA1c-Messung zwischen einer sogenannten, meist passageren, „Stresshyperglykämie“ und einem manifesten Diabetes unterschieden werden.
Unabhängig davon, ob der Diabetes vorbestehend ist oder ob es sich um eine neu aufgetretene Hyperglykämie, beispielsweise im Rahmen akuter Erkrankungen oder Infektionen, handelt, sollte bei relevanter Hyperglykämie (Glukosewerte persistierend über 200 mg/dl) eine blutzuckersenkende Therapie eingeleitet werden. Bei chirurgischen Patienten, die geplant für eine Operation aufgenommen werden, sollte der HbA1c-Wert im besten Fall unter 8 % liegen, da eine ausreichende Güte der langfristigen Blutzuckerkontrolle auch mit weniger postoperativen Komplikationen assoziiert ist.
Während des stationären Aufenthaltes wird für den Großteil der Patienten ein Blutzuckerzielbereich von 100–180 mg/dl empfohlen, wobei ausgewählte Kollektive von einer normnahen Einstellung – sollte diese ohne Hypoglykämien erreichbar sein – profitieren können. Im Unterschied dazu sind die Blutzuckerzielbereiche bei geriatrischen oder multimorbiden Patienten weniger stringent festzulegen. Hier sollte der Fokus auf der Vermeidung von Hypoglykämien liegen.
Therapie der Hyperglykämie im Krankenhaus – Fokus auf Typ 2 Diabetes
Obwohl in den letzten Jahren viele neue Medikamentenklassen auf den Markt kamen, durch die bei Typ-2-Diabetes eine Insulintherapie im ambulanten Bereich hintangehalten werden kann, ist im Akutsetting im Krankenhaus in den meisten Fällen zumindest eine kurzzeitige Insulintherapie notwendig.
Ausgewählte orale antidiabetische Therapien
Metformin: Bei Patienten, die aufgrund schwerer Infektionen, dekompensierter oder instabiler Herzinsuffizienz, Leberversagens oder auch schwerer Diarrhö und Exsikkose hospitalisiert werden, muss Metformin pausiert werden.
Weiters muss Metformin bei einer eGFR von < 30 ml/min/1,73 m2 abgesetzt werden; bei < 45 ml/min/1,73 m2 darf die Dosis von 1.000 mg pro Tag nicht überschritten werden.
SGLT-2-Hemmer: Aufgrund des zwar geringen, aber doch erhöhten Risikos für euglykämische Ketoazidosen sollte eine SGLT-2-Hemmer-Therapie vor Operationen, bei längeren Fastenperioden oder auch bei schweren Infektionen pausiert werden.
Sulfonylharnstoffe: Bei eingeschränkter Nierenfunktion kann die Akkumulation vor allem der langwirksamen Sulfonylharnstoffe zu Hypoglykämien führen. Diese sollten daher beim hospitalisierten Patienten mit Vorsicht angewandt werden.
Insulintherapie
Ein aktives Diabetesmanagement unter Einbeziehung der Selbstmanagementfähigkeiten des Patienten wird grundsätzlich empfohlen. Bei Patienten mit nicht lebensbedrohlichen Erkrankungen sollte die Diabeteseinstellung entsprechend den individuell vereinbarten Therapiezielen erfolgen. Gerade im akuten Setting stellt Insulin die Therapie der Wahl zur Blutzuckerkontrolle dar.
Häufig werden bei Typ-2-Diabetes weiterhin sogenannte „Sliding Scales“ oder Korrekturschemata zur Therapiesteuerung angewandt. Diese zielen darauf ab, dem aktuellen Glukosewert entsprechend Bolusinsulin zur Korrektur vorzuschlagen. Ein Nachteil dieser Therapieform ist, dass das Bolusinsulin immer erst zur Korrektur verabreicht wird, wenn die Glukosewerte bereits erhöht sind.
Meist werden Insulintherapien bei hospitalisierten Patienten mit Typ-2-Diabetes unzureichend durchgeführt. Nötige Dosisanpassungen erfolgen aus Angst vor Hypoglykämien oft nur sehr zaghaft, und Blutzuckerkorrekturen werden selten adäquat durchgeführt.
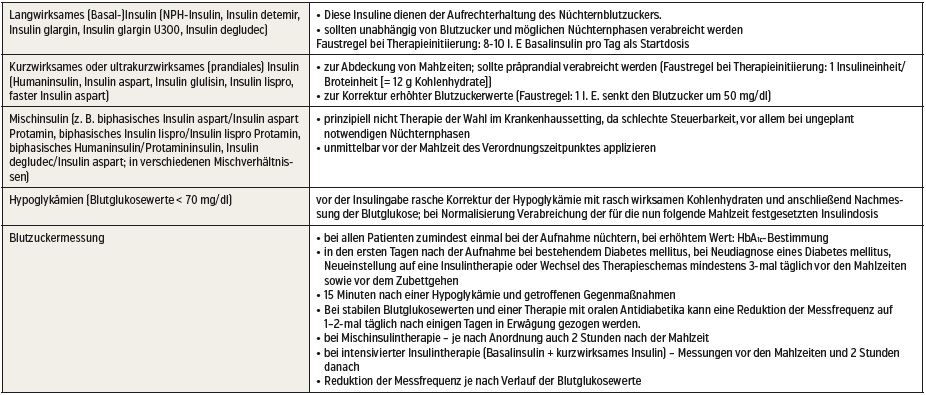
Leitliniengerecht sollte bei Patienten mit insulinpflichtigem Diabetes während des stationären Aufenthaltes zumindest 4-mal täglich Blutzucker gemessen und eine Basis-Bolus-Therapie fix etabliert werden. Diese erlaubt Flexibilität, um zum Beispiel auf vorgesehene Nüchternphasen reagieren zu können, und ist dadurch gekennzeichnet, dass sie die physiologische Insulinsekretion am besten nachahmt und unterstützt.
Diese Therapieform erfordert jedoch grundlegendes Wissen und lässt sich ohne entsprechend geschultes Personal (im Optimalfall Diabetesteams) oft nur schwer etablieren. Aus unserer Sicht sind dafür einige Grundregeln für den Umgang mit der Insulintherapie im stationären Bereich hilfreich, die in der Tabelle zusammengefasst sind (adaptiert nach Mader J et al., ÖDG-Leitlinien für die Praxis 2019). Als eine mögliche Unterstützung in der Insulintherapie im stationären Setting könnten in Zukunft elektronische Entscheidungshilfen dienen. Ein derartiger Algorithmus (GlucoTab®) wurde in den letzten Jahren an der Medizinischen Universität Graz untersucht.
Die Entlassung aus dem Krankenhaus
Das Entlassungsmanagement von Personen mit Diabetes ist oft eine herausfordernde Situation im Krankenhausbetrieb. Es ist daher entscheidend, bereits einige Tage vor der Entlassung die antihyperglykämische Therapie nach der Entlassung unter Einbeziehung der häuslichen Versorgungssituation des Patienten zu planen und die notwendigen Schulungen für Pens und Blutzuckermessgeräte zu organisieren.
Es sind auch rechtzeitig etwaige kassenärztliche Bewilligungen für zum Beispiel Insuline oder GLP-1-Rezeptoragonisten einzuholen. Ein entscheidender Aspekt ist auch die Planung der weiteren Versorgung von Patienten mit diabetischem Fußsyndrom, da sich diese oft komplex gestaltet: Wo kann die Wundversorgung erfolgen (Angehörige, Hauskrankenpflege, häusärztliche Praxis et cetera)? Wann sind weitere Kontrollen in einem spezialisierten Zentrum notwendig, oder ist eine längerfristige antibiotische Therapie (zum Beispiel bei Osteomyelitis) indiziert und bis wann soll diese fortgeführt werden?
Es sollte auch berücksichtigt werden, dass im Krankenhaussetting andere Umstände als zu Hause (andere Essgewohnheiten, weniger Bewegung, akute Erkrankung mit daraus resultierender Insulinresistenz) vorliegen, sodass meist eine kurzfristige Therapieanpassung nach dem stationären Aufenthalt notwendig ist.
Dementsprechend ist es auch unbedingt empfohlen, in ausgewählten Fällen die weiterbetreuenden Personen und die Allgemeinmediziner in das häusliche Blutzuckermanagement miteinzubeziehen und gegebenenfalls ambulante Kontrolltermine zu vereinbaren, sodass zukünftige diabetesbezogene Probleme vermieden werden können.