Glukokortikoidinduzierter Diabetes
Im Rahmen von Glukokortikoidtherapien kommt es sehr häufig zu einer Verschlechterung der glykämischen Kontrolle. Risikofaktoren für die Entwicklung eines Steroiddiabetes sind hohe Steroiddosen, lange Therapiedauer, hohes Alter des Patienten, hohes Körpergewicht und eine vorbestehende Insulinresistenz.1 Das Ausmaß der zu erwartenden Blutzuckerstörung ist hierbei abhängig von Dauer und Dosierung der Glukokortikoidtherapie. Für hospitalisierte Patienten unter laufender Glukokortikoidtherapie wird eine Inzidenz zur Entwicklung einer Hyperglykämie mit > 50 % angegeben.2 In einem nichtdiabetischen Kollektiv wurde in einer anderen Studie eine Rate von 30 % angegeben.3 Diese hohen Zahlen machen deutlich, dass sowohl innerklinisch als auch im ambulanten Bereich eine engmaschige Überwachung bezüglich einer möglichen Glukosestoffwechselstörung notwendig ist.
Aufgrund des Wirkprofils der häufig therapeutisch verwendeten Glukokortikoide kommt es parallel zur Wirkkurve der Glukokortikoide zu einem Blutzuckeranstieg am Vormittag, mit häufig sehr hohen Werten zu Mittag und am Abend.
Diagnose
Die sehr häufig zur Überwachung der glykämischen Kontrolle praktizierten, sporadischen Nüchternblutzuckermessungen, die bei anderen Patientenkollektiven durchaus sinnvoll sein können, sind für eine Blutzuckerüberwachung bei Patienten unter laufender Steroidtherapie nicht geeignet. Nüchternblutzuckerwerte bei Patienten mit Steroiddiabetes sind meist eher niedrig und können sich sogar als unauffällig präsentieren, da es über Nacht mit dem Nachlassen der Glukokortikoidwirkung wieder zu einem Absinken der Blutzuckerwerte kommt. Auch HbA1c-Bestimmungen sind zur Diagnose des glukokortikoidassoziierten Diabetes häufig nicht geeignet, da sich der HbA1c-Wert als Langzeitparameter zu träge verändert. Erst bei einer über mehrere Wochen andauernden Therapie sind HbA1c-Veränderungen zu erwarten.4
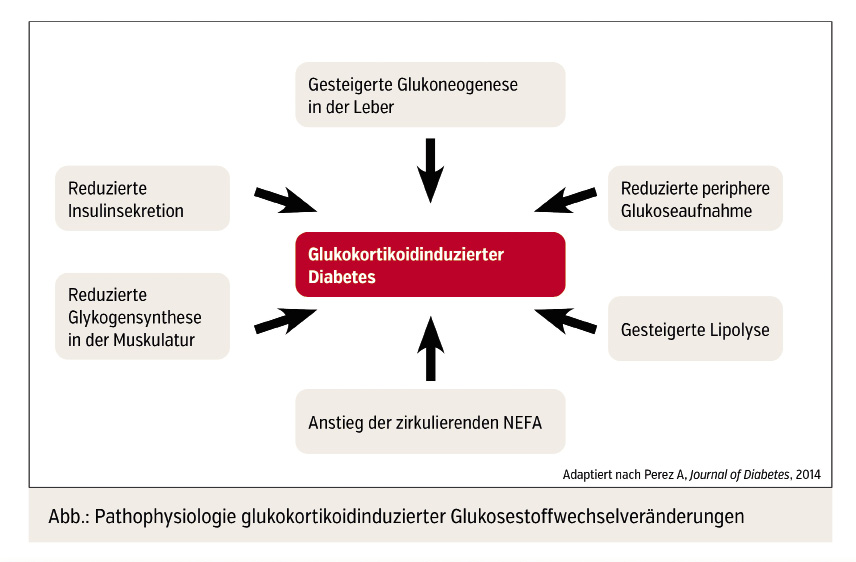
Die pathophysiologischen Ursachen der steroidassoziierten Blutzuckerveränderungen sind vielfältig und beinhalten neben einer Reduktion der β-Zellfunktion auch eine Zunahme der Insulinresistenz.5 Die Abbildung zeigt einen Überblick über die pathophysiologischen Veränderungen im Rahmen eines glukokortikoidinduzierten Diabetes.
Therapie
Therapeutisch kommen bei weniger stark ausgeprägter Symptomatik auch orale Antidiabetika in Frage. Die Auswahl des geeigneten oralen Antidiabetikums richtet sich hier stark nach den Begleiterkrankung des Patienten. Bei stärker ausgeprägter Blutzuckerauslenkung ist eine orale Therapie häufig nicht ausreichend und der Beginn einer Insulintherapie meist sinnvoll.5 Häufig verwendete Therapieschemata sind in diesem Zusammenhang die entweder 1-mal täglich morgens oder 2-mal täglich (morgens und mittags) verabreichte Mischinsulingabe. Auf eine Insulingabe am Abend kann sehr häufig verzichtet werden, da es nachts sehr häufig ohne therapeutisches Eingreifen zu einem Absinken der Blutzuckerwerte kommt und eine abendliche Insulingabe daher mit einem höheren Hypoglykämierisiko verbunden sein kann. Bei bereits vorbestehendem Diabetes mellitus kann es zu einem erheblichen Anstieg des Insulinbedarfes kommen. Ebenso bedeutend wie die Erweiterung der Therapie im Rahmen glukokortikoidassoziierter Glukosestoffwechselstörungen ist auch die Deeskalation bei einer Reduktion der laufenden Steroiddosis. Mit reduzierter Steroidmenge sinkt auch der Insulinbedarf, weshalb eine Reduktion der Insulindosierung unbedingt erfolgen sollte, um das Hypoglykämierisiko zu minimieren.
Zusammenfassend ist zu sagen, dass das Management steroidassoziierter Blutzuckerveränderungen eine Herausforderung darstellt, die nur durch enge Zusammenarbeit von Klinik, niedergelassenen Ärzten und Patienten bewältigt werden kann.
Wissenswertes für die Praxis
- Die Auswirkungen einer Steroidtherapie auf den Blutzucker sind von der Dosierung, der Wirkdauer des verwendeten Präparates und der Therapiedauer abhängig.
- Nüchternblutzuckerwerte sind bei steroidinduziertem Diabetes meist eher niedrig, manchmal sogar unauffällig und daher für die Überwachung des Glukosestoffwechsels nicht geeignet.
- Neben entsprechender Etablierung beziehungsweise Intensivierung der Diabetestherapie bei Steroiddiabetes sollte auch unbedingt an die Rücknahme der Therapieintensität bei Reduktion des verabreichten Glukokortikoids gedacht werden.
Referenzen:
1 Fardet L, Fève B, Drugs 2014; 74 (15):1731–45
2 Donihi AC et al., Endocr Pract Off J Am Coll Endocrinol Am Assoc Clin Endocrinol 2006; 12(4):358–62
3 Liu X et al., Ann Nutr Metab 2014; 65(4):324–32
4 Roberts A et al., Diabet Med J Br Diabet Assoc 2018; 35(8):1011–7
5 Perez A et al., J Diabetes 2014; 6(1):9–20