Herausforderung: Versorgung von Rheuma-Patienten
Durch Einführung neuer Wirkstoffe, im Besonderen von Biologika, wurde das Leben von Patienten mit entzündlich rheumatischen Erkrankungen in den meisten Fällen deutlich erleichtert bzw. verbessert. Die korrekte Indikationsstellung, die Überwachung der Therapie und die Sensibilität für seltene, aber mögliche schwerwiegende Nebenwirkungen haben die Führung und Behandlung von Patienten mit rheumatischen Erkrankungen in den letzten 2 Jahrzehnten komplexer und aufwendiger gemacht. Dazu kommen die enormen Kosten einer Behandlung und die damit einhergehende Verpflichtung gegenüber den Sozialversicherungsträgern.1
Die Behandlung von Patienten mit entzündlich rheumatischen Erkrankungen (wie der rheumatoiden Arthritis und den Spondyloarthritiden) ist im ambulanten und im niedergelassenen Bereich in den meisten Situationen ohne Probleme möglich, für die Patienten in der Regel wenig belastend, aber mit einem hohen Zeitaufwand verbunden. Die oft schwierige Diagnose und immunsuppressive Ersttherapie von seltenen Autoimmunerkrankungen, wie Kollagenosen und Vaskulitiden, bedürfen aber häufig der stationären Abklärung und Behandlung an einer Schwerpunktabteilung, ebenso die Therapie unklarer fieberhafter Zustände und die Behandlung von schwerwiegenden Komplikationen von Grundkrankheit oder immunsuppressiver Therapie.
Bedingungen für eine bestmögliche rheumatologische Versorgung
Eine wesentliche Voraussetzung für eine qualitative rheumatologische Versorgung mit dem Ziel, einen Krankheitsstillstand oder zumindest eine niedrige Krankheitsaktivität zu erreichen, ist eine frühzeitige Diagnose und rasch einsetzende Behandlung. Eine zu spät etablierte Basistherapie führt insbesondere bei der rheumatoiden Arthritis (RA) frühzeitig zu irreversiblen Schäden und einem Funktionsverlust der Gelenke. Trotzdem wird die RA noch immer viel zu spät diagnostiziert. Die Verzögerung vom Auftreten der ersten Symptome bis zur korrekten Diagnose und Behandlung kann bis zu einem Jahr und länger dauern.1–4
Hindernisse und Herausforderungen. Der Weg vom ersten Symptom bis zum Behandlungsbeginn wird aber durch verschiedene Hindernisse beeinflusst: Der Patient missinterpretiert seine Beschwerden und sucht nicht oder zu spät den Hausarzt auf, der Hausarzt behandelt den Patienten und überweist ihn nicht oder zu spät zum Spezialisten (auf Grund einer mangelhaften Erfahrung mit der entzündlich rheumatischen Erkrankung oder in der berechtigten Annahme langer Wartezeiten), oder der Rheumatologe vergibt aus Kapazitätsgründen viel zu späte Termine. Welcher Zeitabschnitt am meisten zu einer verzögerten Diagnosestellung beiträgt, wird unterschiedlich beurteilt.5, 6
Die Verbesserung der Awareness der Patienten ist ein wichtiger Aspekt. Mit medialer Unterstützung, mit Hilfe der Landesärztekammern, der Sozialversicherungsträger, der Fachgesellschaften, der pharmazeutischen Industrie und der Österreichischen Rheumaliga wird seit einigen Jahren die Bevölkerung zunehmend auf das Leiden „Rheuma“ aufmerksam gemacht.
Optimierung der Zusammenarbeit zwischen Allgemeinmedizinern und Rheumatologen
Die Rolle der Hausärzte ist von größter Bedeutung, da sie in der Regel die Ersten sind, die die Patienten mit Gelenk- beschwerden sehen. Sie entscheiden in den meisten Fällen, ob der Patient zu einem Spezialisten zugewiesen wird. Die Herausforderung liegt auch darin, dass Hausärzte für die meisten Beschwerden ihrer Patienten die ersten Ansprechpartner darstellen, gleichzeitig aber die Inzidenz entzündlich rheumatischer Erkrankungen nicht sehr hoch ist. Nach den vorliegenden Daten sieht ein Allgemeinmediziner in Deutschland und Österreich statistisch betrachtet nur 0,45 Fälle mit inzidenter RA pro Jahr oder mit anderen Worten circa einen neuen Patienten alle 2 Jahre.7, 8
Schnittstellenmanagement zwischen Hausärzten und Rheumatologen – Ergebnisse einer Befragung
Dr. Rudolf Puchner
Im Auftrag der Österreichischen Gesellschaft für Rheumatologie (ÖGR) und mit Unterstützung der ÖGAM sowie der Österreichischen Ärztekammer wurde vom Ärztlichen Qualitätszentrum in Linz eine Evaluierung der rheumatologischen Versorgung durchgeführt; die Ergebnisse wurden 2016 in einer internationalen Fachzeitschrift publiziert.9
Ziel der Studie war es, den Status der Kooperation im Fachbereich Rheumatologie zwischen allen österreichischen Ärzten für Allgemeinmedizin mit Kassenvertrag und den Fachärzten mit Zusatzfach Rheumatologie zu erheben sowie übereinstimmende und abweichende gegenseitige Erwartungen der behandelnden Ärzte festzustellen.
Wie sollte die Zusammenarbeit organisiert sein?
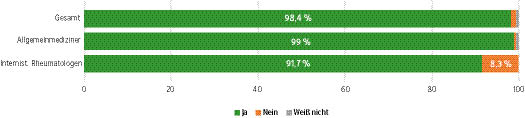
- Über eine laborchemische Vorabklärung durch den Hausarzt bei Arthritis (Mono-/Oligo-/Polyarthritis) vor Zuweisung zum Facharzt zeigte sich eine große Einigkeit (Abb. 1).
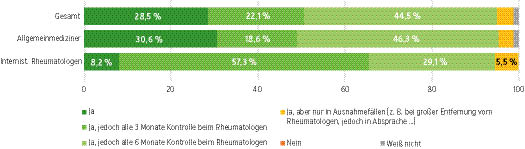
- Die Erstverordnung jedweder Basistherapie sollte durch den Rheumatologen erfolgen. Die Weiterbetreuung erfolgt durch den Hausarzt. Alle 3 bis 6 Monate sollten Krankheitsverlauf und Therapieerfolg durch den internistischen Rheumatologen kontrolliert werden (siehe Abb. 2).
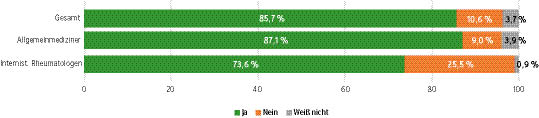
- Die überwiegende Mehrzahl der Hausärzte und Rheumatologen ist der Meinung, dass die Folgeverordnung von Biologika durch den behandelnden Hausarzt erfolgen sollte (siehe Abb. 3).
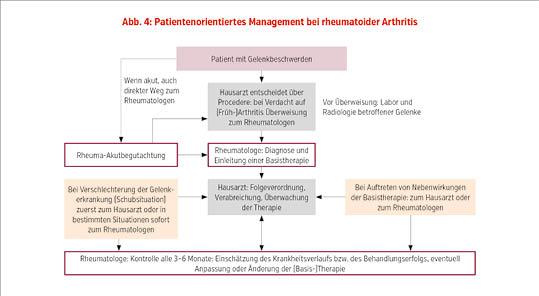
Gutes Schnittstellenmanagement. Besonders wichtig für die rechtzeitige, aber auch langfristige Versorgung von Patienten mit chronischen Erkrankungen ist ein funktionierendes Schnittstellenmanagement zwischen Hausärzten und Rheumatologen. Ein diesbezügliches Konzept wurde in den letzten Jahren unter Einbeziehung aller mehr als 4.000 österreichischen Allgemeinmedizinern und Rheumatologen erarbeitet und 2016 publiziert.9 Eine Optimierung der Zusammenarbeit in Hinblick auf eine Aufgabenteilung bei Labor- und klinischen Kontrollen und bei Verabreichung von Basistherapeutika wurde erreicht. Durch einen Konsens in der Planung eines raschen und unkomplizierten fachärztlichen Zugangs bei Verschlechterung der Erkrankung oder bei Nebenwirkungen der Therapie ist ebenfalls eine Verbesserung der Versorgung gemeinsamer Patienten zu erwarten (Abb. 4).
Die Diagnose und vor allem die Einleitung einer Basistherapie von Patienten mit entzündlich rheumatischen Erkrankungen ist die Aufgabe von internistischen Rheumatologen. Auch die Überwachung einer Therapie sollte in Abhängigkeit von der Art der Basistherapie in drei- bis viermonatigen Abständen durch einen internistischen Rheumatologen erfolgen; zu Beginn einer Behandlung auch in entsprechend kürzeren Abständen (Abb. 4).
Verkürzung der Wartezeit auf einen Termin beim Rheumatologen
In jedem Fall ist die Wartezeit bis zur Einschätzung des Krankheitsbildes durch einen Rheumatologen zu lang. Um die Wartezeit zu verkürzen, wurden in Österreich sowohl im niedergelassenen Bereich als auch im Klinikbereich Akutbegutachtungssprechstunden (ABS) etabliert und deren Effektivität sowohl in Wien10 als auch in Oberösterreich11 validiert. In Oberösterreich präsentierten sich in einer Studie mit 6 niedergelassenen Rheumatologen 43 % der Patienten mit RA innerhalb von 3 Monaten nach Symptombeginn, während vor Implementierung der Akutsprechstunden nur 16,6 % der RA-Patienten mit einer Symptomdauer von unter 3 Monaten vom Rheumatologen gesehen wurden. Die Symptomdauer für alle erhobenen Diagnosen betrug in der ABS im Median 6 Monate. Jeder teilnehmende Rheumatologe hat einen halben Tag pro Woche für die ABS reserviert, und jeder Patient mit akuten Beschwerden bzw. Zeichen einer Früharthritis wird innerhalb einer Woche begutachtet. Diese mittlerweile bewährte Einrichtung könnte ein Modell für den niedergelassenen Bereich, aber auch für kleinere, nichtuniversitäre Krankenanstalten sein.
Ausblicke und Einflüsse
Die Planung einer optimierten ärztlichen Versorgung von Patienten mit entzündlich rheumatischen Beschwerden ist von vielen Einflüssen abhängig. Naturgemäß von der Demografie im Sinne einer zukünftigen Bevölkerungsentwicklung und von der Prävalenz rheumatischer Erkrankungen unter Berücksichtigung einer erhöhten Lebenserwartung. Zudem können neue Diagnosekriterien, zum Beispiel für die RA, zu einer frühzeitigen Diagnose und Therapie beitragen.12 Neue Behandlungsempfehlungen13 und die Implementierung des „Treat to target“-Prinzips in der klinischen Praxis14 bedingen – ebenso wie die Überwachung komplexer Behandlungsstrategien mit Biologika – eine höhere Anzahl von fachärztlichen Kontrollen bzw. eine engmaschigere Überwachung als in früheren Jahren.
Hausärzte sind Dreh- und Angelpunkt bei erstem Auftreten von Symptomen und in der (Nach-)Betreuung von Patienten mit bereits diagnostizierten und basistherapeutisch behandelten Gelenkerkrankungen. Vielerorts – und nicht nur in ländlichen Regionen – sind sie auch die ersten Ansprechpartner in Schubsituationen, bei Wirkungsverlust oder Unverträglichkeit von immunsuppressiven Medikamenten.
Ein funktionierendes Schnittstellenmanagement und ein erleichterter und rascher Zugang zum Spezialisten sind wesentliche Säulen einer optimalen Versorgung von Patienten mit muskuloskelettalen Erkrankungen. Dafür benötigen wir eine entsprechende Anzahl von motivierten und gut ausgebildeten Hausärzten und Rheumatologen. Aufgabe der Politik und der Sozialversicherungsträger ist es, ein entsprechendes Budget und die notwendigen Arzneimittel zur Verfügung zu stellen – und die der behandelnden Ärzte, mit diesen sorgsam und im Sinne der Patienten umzugehen. Die gute Kooperation zwischen Rheumatologen und Hausärzten ist für den Behandlungserfolg und die Patientensicherheit unerlässlich.
Referenzen:
1 Puchner R, Versorgungskonzepte in der Rheumatologie. Fakten der Rheumatologie 2017; 1:14–17
2 Machold KP, Stamm TA, Nell VPK, Pflugbeil S, Aletaha D, Steiner G et al., Very recent onset rheumatoid arthritis: clinical and serological patient characteristics associated with radiograph progression over the first Years of disease. Rheumatology (Oxford) 2007; 46:342–9
3 Nell VP, Machold KP, Eberl G, Stamm TA, Uffmann M, Smolen JS, Benefit of very early referral and very early therapy with disease-modifying, anti-rheumatic drugs in patients with early rheumatoid arthritis. Rheumatology (Oxford) 2004; 43:906–14
4 van der Linden MP, le Cessie S, Raza K, van der Woude D, Knevel R, Huizinga TW, van der Helm-van Mil AH, Long-term impact of delay in assessment of patients with early arthritis. Arthritis Rheum 2010 Dec; 62(12):3537–46
5 Raza K, Stack R, Kumar K, Filer A, Detert J, Bastian H et al., Delays in assessment of patients with rheumatoid arthritis: variations across Europe. Ann Rheum Dis 2011; 70:1822–5
6 Villeneuve E, Nam JL, Bell MJ, Deighton CM, Felson DT, Hazes JM et al., A systemic literature review of strategies promoting early referral and reducing delays in the diagnosis and management of inflammatory arthritis. Ann Rheum Dis 2013; 72:13–22
7 Westhoff G, Edelmann E, Kekow J, Zink A, Diagnosespektrum, Behandlungsindikation und Symptomdauer von Erstzuweisungen zum Rheumatologen. Z Rheumatol 2010 Dec; 69(10):910–8
8 Puchner R, Hochreiter R, Pieringer H, Vavrovsky A, Improving patient flow of people with rheumatoid arthritis has the potential to simultaneously improve health outcomes and reduce direct costs. BMC Musculoskeletal Disorders 2017; 18:7. DOI: 10.1186/s12891-016-1362-7
9 Puchner R, Edlinger M, Mur E, Eberl G, Herold M, Kufner P, Puchner A, Puchner SE, Redlich K, Alkin A, Machold K, Interface Management between General Practitioners and Rheumatologists–Results of a Survey Defining a Concept for Future Joint Recommendations. PLoS One 2016 Jan 7; 11(1):e0146149. DOI:10.1371/journal.pone.0146149. eCollection 2016
10 Gärtner M, Fabrizii JP, Koban E, Holbik M, Machold LP, Smolen JS et al., Immediate access rheumatology clinic: efficiency and outcomes. Ann Rheum Dis 2012; 71(3):363–8
11 Puchner R, Kaiser W, Janetschko R, Linkesch A, Steininger M, Tremetsberger R, Machold K, Efficacy and Outcome of Rapid Access Rheumatology Consultation: An Office-based Pilot Cohort Study. J Rheumatol 2016 Jun; 43(6):1130–5. DOI:10.3899/jrheum.151210
12 Radner H, Neogi T, Smolen JS, Aletaha D, Performance of the 2010 ACR/EULAR classification criteria for rheumatoid arthritis: a systematic literature review. Ann Rheum Dis 2014; 73:114–23. The European Parliament and the council of the European Union. Directive
13 Smolen JS, Landewé R, Breedveld FC, Buch M, Burmester G, Dougados M et al., EULAR recommendations for the management of rheumatoid arthritis with synthetic and biological disease-modifying antirheumatic drugs 2016 update. Ann Rheum Dis 2017 Jun; 76(6):960–977. DOI: 10.1136/annrheumdis-2016-210715. Epub 2017 Mar 6
14 Krüger K, Karberg K, Treat-to-target aus der Perspektive der niedergelassenen Rheumatologie. Z Rheumatol 2011 Oct; 70(8):664–9