Geriatrische Patient:innen zeichnen sich infolge physiologischer Altersveränderungen mit begleitenden Funktionseinschränkungen und häufiger Multimorbidität durch eine erhöhte Vulnerabilität aus. Akutereignisse führen oft zur Dekompensation vorhandener Erkrankungen und zu Funktionseinschränkungen. Belastbarkeit und Adaptabilität sind vermindert, regenerative Fähigkeiten eingeschränkt, Krankheitsverläufe verlängert. Besondere Bedeutung kommt hier der erhöhten Infektanfälligkeit zu, die sich neben der häufig durch chronische Erkrankungen bedingten Immunschwäche durch die physiologische Immunoseneszenz ergibt.1 Darüber hinaus verschlechtert sich im Alter die natürliche Barrierefunktion der Haut.2
Sekundäre Komplikationen
Infektionen ziehen insbesondere bei geriatrischen Patient:innen sekundäre Komplikationen nach sich, in erster Linie kardiovaskuläre Ereignisse. Kardiale Dekompensationen im Rahmen von Infektionen ereignen sich sowohl im Rahmen von Hypoxie, Fieber und Volumenbelastungen als auch durch Myo- oder Perikarditis. Laut Literatur ist das passagere Risiko für die Entwicklung eines akuten Myokardinfarktes bzw. eines akuten Insultes in den ersten 3 Tagen nach Entwicklung eines respiratorischen Infektes im Vergleich zur infektfreien Zeit um das 3- bis 5-Fache erhöht.3 Auch schwere Infektionen mit Herpes Zoster, die eine Hospitalisierung zwingend erforderlich machen, gehen mit einem signifikant erhöhten Risiko für Myokardinfarkt, Insult und Herzinsuffizienz einher.4
Durch die Verstärkung des bereits physiologisch altersbedingt erhöhten Muskelabbaus ergeben sich wesentliche Funktionalitätsverluste. Passagere Immobilität im Zuge eines Infektes oder eines daraus folgenden stationären Aufenthaltes kann zu einem Muskelverlust von bis zu 10 % des Ausgangswertes pro Woche führen, einhergehend mit einer bis zu 40%igen Reduktion der muskulären Kraft.5 Infektgetriggerte kognitive Veränderungen durch Enzephalitiden, Demenzschübe oder Delir führen oft zu irreversiblen Schäden, Auswirkungen von Mangelernährung kommen noch hinzu. All dies unterstreicht die Notwendigkeit von Prävention, die für viele der häufigsten schweren Infektionskrankheiten im Alter in großem Ausmaß durch die Verabreichung von Impfungen gewährleistet werden kann. Zahlreiche Studien belegen die Wirksamkeit der für geriatrische Patient:innen empfohlenen Impfungen (Tab.) durch Senkung notwendiger Hospitalisierungen, Vermeidung von Sekundärkomplikationen sowie im Falle der Influenza- und Pneumokokkenimpfung Reduktion von Mortalität.6
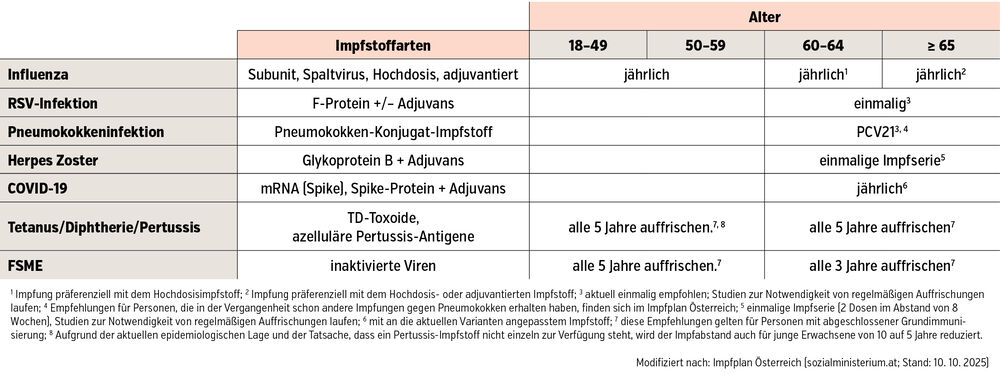
Tab.: Impfempfehlungen für (gesunde) Erwachsene basierend auf den Empfehlungen des Impfplans Österreich 2025/26
Impfskepsis und Impfaufklärung
Die Durchimpfungsrate in Österreich bei Erwachsenen zeigt noch viel Luft nach oben. Bei der Influenzaimpfung lag sie in der Grippesaison 2023/2024 bei den über 70-Jährigen bei ca. 33 %.7 Die allgemeine Impfskepsis scheint durch die COVID-19-Pandemie mit zugehöriger Impfdiskussion und Polarisierung in der Bevölkerung weiter gestiegen zu sein.8 Ältere Menschen schätzen ihr persönliches Erkrankungsrisiko häufig als gering ein, Nebenwirkungen oder allergische Reaktionen werden oft in einer unrealistischen Höhe befürchtet. Auch organisatorische und finanzielle Hürden werden von Patient:innen genannt; gerade für die ältere Bevölkerung ist die kostenfreie oder günstige Bereitstellung von Impfungen wesentlich. Werden Bedenken gegen Impfungen geäußert, ist es sinnvoll, Argumente anzuerkennen und durch eine sachliche Erörterung von Vor- und Nachteilen eine gemeinsame Entscheidungsfindung zu erreichen.
Die Weltgesundheitsorganisation (WHO) hält Zweifel an der Wirksamkeit von Impfstoffen für eine der größten Gesundheitsgefahren der Zukunft.9 Impfen benötigt Vertrauenspersonen als Fürsprecher:innen: Hier spielen insbesondere Hausärzt:innen eine bedeutende Rolle, denen es obliegt, Impfungen immer wieder zu thematisieren. Sinnvolle Zeitpunkte für ein Impfgespräch sind Vorsorgeuntersuchungen bzw. Routinekontrollen sowie Gespräche nach Krankenhausentlassung. Auch bei Änderung der sozialen Situation, z.B. Eintritt in eine Pflegeeinrichtung, sollte der Impfstatus reevaluiert werden. Das Impfgespräch sollte eine Aufklärung über die zu verhütende Krankheit, mögliche Komplikationen und Behandlungsmöglichkeiten sowie Nutzen der Impfung umfassen. Außerdem sollte eine Aufklärung über Kontraindikationen und mögliche Nebenwirkungen bzw. Impfkomplikationen und deren Häufigkeit erfolgen, um Unsicherheiten zu vermeiden. Generell gilt: Wenn Vertrauensärzt:innen oder betreuende Pflegekräfte nicht explizit auf Impfungen hinweisen, fehlt vielen älteren Menschen der Impuls dazu.
























































































