Schwindeldiagnostik und -therapie im Praxisalltag
Schwindel ist, neben dem Kopfschmerz, einer der häufigsten Gründe für einen Besuch beim Arzt. Dabei ist Schwindel nicht gleich Schwindel. Patienten beschreiben ihre Wahrnehmung oft als Gleichgewichtsstörung, Unsicherheitsgefühl, Schwanken, Drehen oder Gefühl der Ohnmacht. Die Ursache bleibt nicht selten unerkannt, die hilfreichen Therapien erfolgen häufig zu spät. Eine Früherkennung ist nicht nur für die Krankheitsdauer und die Behandlung wichtig, sie steigert auch die Prognose deutlich. Hausärzte sind meist erste Ansprechpartner bei Schwindelerkrankungen, ein guter diagnostischer Algorithmus ist entscheidend für den weiteren Verlauf.
Schwindeldiagnostik: Was mache ich wann?
Circa 40 % aller Schwindelursachen sind auf Störungen des Gleichgewichtsorgans zurückzuführen, der Rest entfällt auf neurologische, orthopädische, internistische, aber häufig auch auf psychosomatische Probleme.
Das Wichtigste bei der Schwindeldiagnostik ist die Anamnese. Dabei ist bekannt, dass Schwindelpatienten, die schon länger leiden, oftmals gerne weit ausholen in ihren Erzählungen. Nicht immer bringt das den Arzt zum Ziel, weswegen es sinnvoll ist, gewisse Fragen konkret zu klären:
Der Patient sollte die Art des Schwindels beschreiben: drehend, schwankend, benommen, dauerhaft, anfallsartig. Weitere wichtige Kriterien sind die Auslösbarkeit sowie die Begleitsymptome wie zum Beispiel Tinnitus, Hörstörungen oder Kopfschmerzen. Falls Attacken angegeben werden, ist es hilfreich, sich auf eine einzige in der Beschreibung zu konzentrieren, am besten die allererste oder die zuletzt aufgetretene.
Begleiterkrankungen, wie Diabetes oder Herzrhythmusstörungen, müssen – wie die Medikamentenanamnese – erfragt werden. Ein wegweisender Aspekt ist die Dauer des Schwindels, da sich eine grobe Einordnung der Pathologie durch den zeitlichen Aspekt ergibt. Während beispielsweise bei Lagerungsschwindel die Symptome nur kurz anhalten, besteht bei psychischen Schwindelerkrankungen die Problematik oft dauerhaft.
Bei der klinischen Untersuchung ist es von Vorteil, einen Duktus zu wählen, der schnell und im allgemeinen Setting einfach durchzuführen ist. Dieser sollte jedenfalls Folgendes beinhalten:
- eine ophthalmologische Untersuchung mithilfe der Frenzelbrille, unter anderem um einen Nystagmus festzustellen
- eine otologische und vestibuläre Untersuchung: Ausschluss von Entzündungen, der Drei-Stufen-Test „HINTS“ („head impulse, nystagmus, test of skew“) zur Untersuchung des peripheren vestibulären Systems
- Lagerungsversuche zum Ausschluss des benignen paroxysmalen Lagerungsschwindels (BPLS)
- ein grober neurologischer Status (Romberg-Test, Unterberger-Tretversuch, Finger-Nase-Versuch, Krafttests)
- interne Untersuchung: Ausschluss von Herzrhythmusstörungen, Hypertonie, Diabetes, Elektrolytentgleisungen et cetera
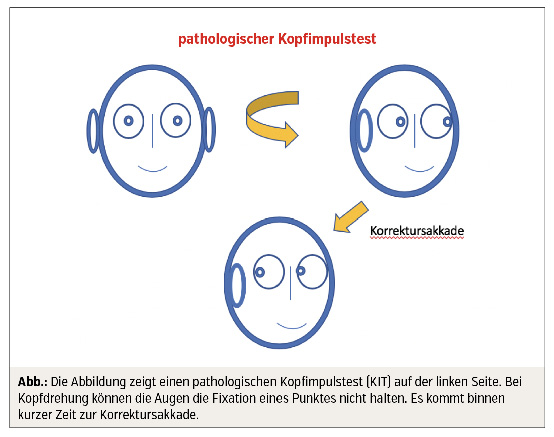
Ein wichtiger klinischer Test ist der sogenannte Kopfimpulstest. Dabei wird der Kopf des Patienten in beide Hände genommen und kurz, aber ruckartig schnell nach rechts oder links gedreht. Die Patientenaugen fixieren dabei einen Punkt, zum Beispiel die Nasenspitze des Untersuchers. Können die Augen den Punkt bei Drehung halten, funktionieren beide Gleichgewichtsorgane. Gehen die Augen bei Drehung mit dem Kopf mit, so kommt es zu einer Rückstellsakkade – ein pathologischer Befund, der für eine Beeinträchtigung des Gleichgewichtsorganes spricht. (Abb.)
Ist ein gerichteter Nystagmus zu erkennen und der Kopfimpulstest positiv (= pathologisch), ist die Wahrscheinlichkeit einer Neuritis vestibularis (Gleichgewichtsausfall) sehr groß. Ist der Nystagmus nicht nur in eine Richtung (Blickrichtungsnystagmus) und der Kopfimpulstest negativ, ist eine neurologische Schwindelursache wahrscheinlicher.
Eine Hörstörung spricht nicht immer zwangsläufig für eine peripher vestibuläre Ursache des Schwindels, selten können auch zentrale Störungen diese verursachen. Gibt der Patient audiologische Symptome an, sollte eine Hörtestkontrolle jedenfalls durchgeführt werden. Bei der Trias Schwindel, Hörstörung und Tinnitus muss an einen Morbus Menière gedacht werden.
Die sogenannte HINTS-Kontrolle („head impulse, nystagmus, test of skew“) sollte bei jedem akuten Schwindelpatienten durchgeführt werden, da hiermit schon eine gute Unterscheidung zwischen peripherer und zentraler Läsion (wie beispielsweise Insulte) getroffen werden kann. Zu den HINTS gehört, neben dem Kopfimpulstest und der Nystagmuskontrolle, der sogenannte Cover-Test, bei dem das Höherstehen eines Auges untersucht wird.
Bei der Lagerung sollte das Dix-Hallpike-Manöver zur Diagnostik eines gutartigen Lagerungsschwindels (BPLS, benigner paroxysmaler Lagerungsschwindel) durchgeführt werden. Dabei sitzt der Patient auf einer Liege, man dreht seinen Kopf, wenn man die rechte Seite testet, um 45 Grad nach links und legt ihn so auf die Liege. Gleiches erfolgt für die anderen Seite. Falls positiv, zeigt sich ein rotatorischer Nystagmus zum erkrankten Ohr, welcher nach einer Minute wieder sistiert.
Gibt der Patient ein „Schwarzwerden“ vor den Augen an, ist dies kein Hinweis auf eine vestibuläre Funktionsstörung, weitere internistische Kontrollen, wie zum Beispiel ein 24-Stunden-EKG, können erforderlich sein.
Zervikale Schmerzen bei der Untersuchung oder bewegungsabhängiger Schwankschwindel können auf eine orthopädische Ursache hinweisen.
Bei nichtkonklusiven oder widersprüchlichen Angaben und Untersuchungsergebnissen ist auch an einen psychogenen Schwindel zu denken. Bei diesem sind die Untersuchungen meist unauffällig, während der Leidensdruck des Patienten als sehr stark und dauerhaft angegeben wird.
Bei chronischen Schwindelbeschwerden, attackenhaftem Schwindel sowie bei auffälligen Untersuchungsergebnissen ist eine MRT des Gehirnes zum Ausschluss neurologischer Erkrankungen indiziert.
Therapeutische Optionen
Die häufigsten Schwindelerkrankungen, die uns im klinischen Alltag begegnen, sind der gutartige Lagerungsschwindel (BPLS) gefolgt vom psychogenen Schwindel, zervikogene Ursachen, die zu Schwindelproblemen führen, und andere Gleichgewichtsstörungen, wie zum Beispiel der Morbus Menière oder die einseitige akute Vestibulopathie (Neuritis).
Beim BPLS ist eine Lagerungstherapie, meist nach Semont oder Epley, die einzige therapeutische Option, Medikamente führen hier akut nicht zum Ziel. Prophylaktisch können nach neueren Studienergebnissen Vitamin-D-Tropfen versucht werden.
Schwieriger zu behandeln ist der psychogene Schwindel, da dieser oftmals schon lange Zeit besteht und meist kombiniert therapiert werden muss. Medikamente helfen zwar, allerdings sollten zusätzlich eine Verhaltenstherapie sowie auch Physiotherapie erfolgen. Oftmals werden SSRI, wie Escitalopram, in niedrigeren Dosierungen von 5–10 mg eingesetzt.
Falls Patienten unter Schwindelattacken leiden, ist eine Anfallsprophylaxe mit Dimenhydrinat möglich, allerdings muss dabei, vor allem bei älteren Patienten, auf die Dosierung geachtet werden. Manche Patienten schwören auch auf die Wirkung von homöopathischen Arzneien, obwohl hierbei die Wirksamkeit nicht eindeutig erwiesen ist. Nicht nur bei Schwindel, auch bei Tinnitus und akutem Hörsturz wird zum Beispiel gerne eine zusätzliche Therapie mit Ginkgo-biloba-Präparaten durchgeführt, da diese generell gut verträglich sind und eine möglicher positiver Effekt auf das vestibuläre System diskutiert wird.
Beim zervikogenen orthopädischen Schwindel können konservativ – neben Muskelrelaxanzien wie Tizanidin – auch alternative Methoden, wie Akupunktur und Manualtherapie, empfohlen werden.
Bei Gleichgewichtsstörungen, wie dem Morbus Menière, gibt es heute verschiedene therapeutische Ansätze: Medikamente, intratympanale Injektionen sowie chirurgische Eingriffe werden je nach Schweregrad angewandt. Dabei gibt es nach heutiger Studienlage keine eindeutige Überlegenheit von Betahistin gegenüber einer Placebotherapie. Wir wissen allerdings, dass Stress und Lifestyle bei Krankheiten wie Menière eine Rolle spielen, weshalb bei der Therapie auch hier ein Schwerpunkt gesetzt werden kann.
Bei akuten Schwindelerkrankungen, wie der Neuritis vestibularis, empfiehlt sich eine Therapie mit Cortison (zum Beispiel Prednisolon 100 mg absteigend über 14 Tage), da dies die Dauer der Erkrankung eindeutig verkürzt. Eine symptomlindernde Behandlung mit Antivertiginosa sollte nicht länger als drei Tage andauern, da sonst wichtige Kompensationsmechanismen des Kleinhirns gestört werden. Hier ist, wie auch bei chronischen Schwindelerkrankungen, zusätzlich eine Physiotherapie zu erwägen.
Fazit
Schwindel ist ein unangenehmes Symptom, nicht nur für den Patienten, sondern auch für Ärzte, da langwierige Untersuchungen nicht immer zu einem befriedigenden Ergebnis führen. Umso wichtiger ist es, durch gezielte Maßnahmen und eine konkrete Untersuchungsmethodik eine effiziente Diagnostik sicherzustellen und damit die richtige Therapie einzuleiten. Nur so kann das Outcome verbessert und das Schwindelleiden gezielter behandelt werden.