Brennpunkt Immuntherapie − Aus Sicht der Pflege
Wichtige, häufig gestellte Fragen zu Immuntherapien entstehen erst durch generiertes Wissen in der Riege der Fachpersonen, wie z. B. MedizinerInnen, Pflegepersonal, Pharmazeuten und Pharmazeutinnen. Die Vertiefung in die Thematik ermöglicht gezielte, qualitativ hochwertige Information, Aufklärung und Edukation für Betroffene.
Wie wirkt eine Immuntherapie? Wir wissen, dass das Immunsystem eine wichtige Rolle spielt. Durch den Eingriff in die Immunsystemregulation, mit Hilfe von Immuncheckpoint-Inhibitoren (monoklonale Antikörper, zielgerichtete Therapie), wird das Immunsystem aktiviert, um Krebszellen verstärkt zu attackieren. Erforderlich machen diese Art von Eingriff Signale aus den Tumorzellen, welche in der Lage sind, die Immunabwehr zu unterdrücken oder auszuschalten. Das Immunsystem braucht Zeit, um wieder die volle Leistung zu erlangen. Das bedeutet auch, dass Tumoren nicht unmittelbar kleiner werden können, wie wir es von Chemotherapien kennen, die die Tumorzellen direkt angreifen.
Nebenwirkungsmanagement
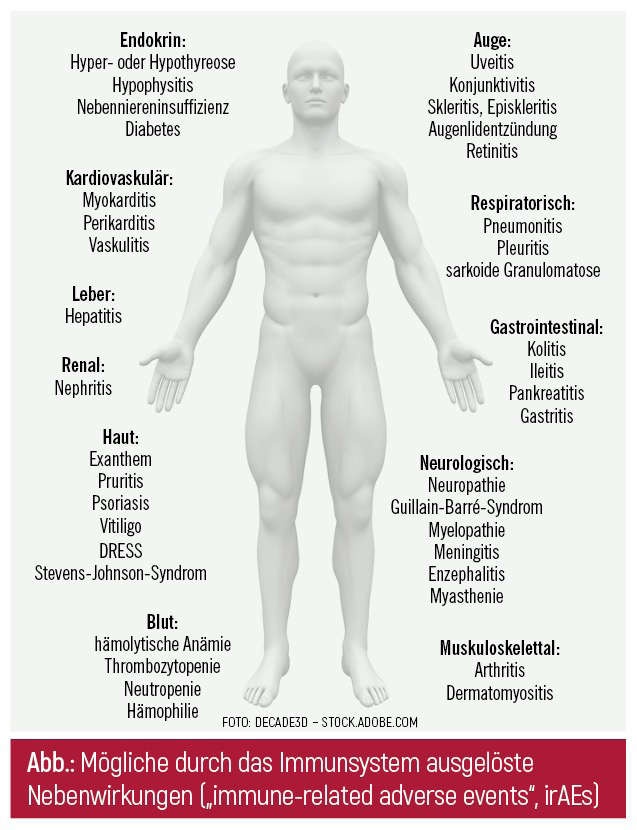
Ein scheinbar wachsender Tumor – eine Pseudoprogression durch immunmediierte Inflammation (Schwellung) – und Nebenwirkungen, welche bisher nicht im Fokus standen, erfordern Geduld und eine hohe Aufmerksamkeit. Erfreulich ist, dass dieser Ant i -Tumor -Ef fekt durch eingewanderte, aktivierte T-Zellen auch in Metastasen erfolgt. Die Kontrolle dieser Immunreaktion ist wichtig, um eine eventuelle überschießende Reaktion des Immunsystems rechtzeitig zu erkennen und gegenzusteuern. Ähnlich wie bei Autoimmunerkrankungen können Nebenwirkungen auftreten, wie z. B. an Haut und Schleimhäuten, an der Hypophyse, an den Augen oder auch an soliden Organen (Abb.). Dies bedeutet, dass eine Balance zwischen Stimulierung und Hemmung des Immunsystems wesentlich für den gesamten Therapieverlauf ist, um zusätzliche Medikationen, oder, seltener, einen Therapieabbruch, zu vermeiden.
Ein wesentlicher Aspekt für ein Gelingen im gesamten Behandlungsprozess liegt in der Kommunikation. Betroffene aktiv einzubinden bedeutet zusätzlich zu Information und Aufklärung eine Beteiligung an der Symptomüberwachung durch offene Kommunikationskanäle – wie z. B. Kontaktpersonen, telefonische Rückfragen zu ermöglichen; dazu ermutigen, Veränderungen zu verbalisieren, und Zeit zur Beantwortung von Fragen einzuplanen.
Adhärenz laut WHO-Definition: „… das Ausmaß, in dem sich das Verhalten eines Patienten bezüglich gemeinsam gesetzter Therapieziele mit den Empfehlungen einer Fachperson deckt“. Adhärente Betroffene verstehen die Anzeichen entzündlicher Nebenwirkungen – Verstehen ist die Voraussetzung für ein Einverständnis.