Die Akutbegutachtungsambulanz
In den letzten Jahren wurde nachgewiesen, dass eine rasche Diagnostik und der möglichst frühe Einsatz adäquater Therapiemaßnahmen zu den wichtigsten prognoseverbessernden Faktoren bei Patienten mit entzündlich-rheumatischen Erkrankungen zählen. Dem stehen Verzögerungen, u. a. durch Wartezeiten auf Termine beim Rheumatologen entgegen. Um die vormals sehr lange Wartezeit auf fachärztliche Betreuung für Patienten mit Erkrankungen des rheumatischen Formenkreises zu verkürzen, haben wir an der klinischen Abteilung für Rheumatologie im Wiener AKH 2007 eine Akutbegutachtungsambulanz (ABA) etabliert.
Hintergrund
Mit etwa 500 Millionen Betroffenen ist die Prävalenz von rheumatischen Erkrankungen in industrialisierten Ländern relativ hoch. 5–10 Millionen Menschen leiden an rheumatoider Arthritis (RA), über 150 Millionen an Arthrose, 50 Millionen sind von Osteoporose betroffen und 350 Millionen leiden unter teils entzündlichen Rückenschmerzen.1, 2 Die therapeutischen Möglichkeiten und Strategien in der Rheumatologie, besonders in Bezug auf die rheumatoide Arthritis, haben sich in den letzten Jahren stark verbessert.3 Wir wissen heute, dass es gerade bei der RA schon in den ersten Monaten der Erkrankung zu bleibenden Schäden im Sinne von Gelenkdestruktionen kommen kann.4 Aus diesem Grund ist eine möglichst frühe Vorstellung bei einem Rheumatologen, gefolgt von einem raschen Therapiebeginn, eines der wichtigsten Ziele in der Behandlung von Patienten mit rheumatischen Erkrankungen.5–7 Demgegenüber steht eine leider nach wie vor zu geringe Anzahl an Rheumatologen bzw. rheumatologischen Kliniken, was einen raschen Zugang der Patienten zu fachspezifischer Hilfe erschwert. Mehrere Arbeiten zeigten eine Wartezeit von Beginn der Symptomatik bis zur Erstvorstellung bei einem Rheumatologen von einigen Monaten bis hin zu einem Jahr.8–10 Die Gründe für diese Verzögerung sind mannigfaltig: Einerseits besteht ein Wissensdefizit in der Bevölkerung bezüglich rheumatischer Erkrankungen sowie der Möglichkeit der Behandlung rheumatischer Beschwerden, andererseits scheint auch bei Ärzten im niedergelassenen Bereich die Erfahrung mit rheumatologischen Patienten zu fehlen, was dazu führt, dass Patienten oft erst spät zu einem Spezialisten überwiesen werden. Diese Konstellation, gepaart mit der geringen Anzahl an Rheumatologen, hat zu einer massiven Verzögerung in Diagnostik und Therapie geführt.11–16
Um diesem Problem zu begegnen, wurden in mehreren europäischen Ländern sowie in den USA und Kanada so genannte „Early Arthritis Clinics“ ins Leben gerufen.17–22 In Wien gab es bereits seit Mitte der 1990er-Jahre die Bemühung um rasche Zuweisung sowie schnelle Terminvergabe in unserer rheumatologischen Ambulanz. Stichprobenartige Überprüfungen dieses Systems zeigten jedoch, dass es nach wie vor zu einer Verzögerung von mehr als drei Monaten gekommen ist. Daher wurde im Jahre 2007 die Akutbegutachtungsambulanz (ABA) ins Leben gerufen.8
Die Akutbegutachtungsambulanz – das Wiener Modell
Die Abteilung für Rheumatologie des Allgemeinen Krankenhauses in Wien ist die österreichweit größte rheumatologische Abteilung: Hier arbeiten 9 RheumatologInnen, 8 ÄrztInnen in Facharztausbildung, ein eingespieltes Team bestehend aus Pflegepersonal, Physio- und ErgotherapeutInnen („Klinimetrie-Team“) sowie eigens geschulte Studienkoordinatoren. MitarbeiterInnen aus dem „Klinimetrie-Team“ führen standardisierte Untersuchungen sowie Scorings (CDAI, BASDAI, PASI, MMT-8 etc.) durch und „screenen“ gleichzeitig die PatientInnen bzgl. möglicher Teilnahme an klinischen Studien. Diese großzügige Personalausstattung lässt die abermals langen Wartezeiten auf einen Termin wohl verwunderlich erscheinen; bedenkt man jedoch, dass alleine im Jahre 2011 ca. 11.000 ambulante Visiten durchgeführt wurden, wovon ca. 4.000 Erstbegutachtungen waren, so lassen sich die Wartezeiten leicht erklären.
Mit Initiierung der ABA konnte die Wartezeit für neue Patienten auf maximal 7 Tage reduziert werden. Die ABA besteht aus einem erfahrenen RheumatologInnen, der die Patientnnen erstbegutachtet. Zuweisungen können sowohl von niedergelassenen Fachärztnnen oder Allgemeinmedizinernnen kommen, Patientnnen kommen aber oft auch ganz ohne Zuweisung. Die Patienten kontaktieren zumeist telefonisch unsere Leitstelle, die einen Termin innerhalb einer Woche vereinbart. Die Patientnnen werden gebeten, etwaige Vorbefunde (z. B. Labor oder Röntgen) mitzubringen.
Ablauf. In der ABA entscheidet der Rheumatologe/die Rheumatologin anhand der Befunde, einer kurzen gezielten Anamnese sowie einer kurzen symptomorientierten Statuserhebung, ob der Patient/die Patientin weiterhin an unserer Abteilung in Betreuung bleiben soll oder ob er mit Empfehlungen bez. weiterer therapeutischer Maßnahmen in den niedergelassenen Bereich zurücküberwiesen werden kann. Wenn eine weitere Betreuung an unserer Abteilung für notwendig erachtet wird, so wird der Patient/die Patientin zumeist noch am selben Tag in unserer rheumatologischen Ambulanz zur genauen Abklärung/Therapieeinleitung vorgestellt.
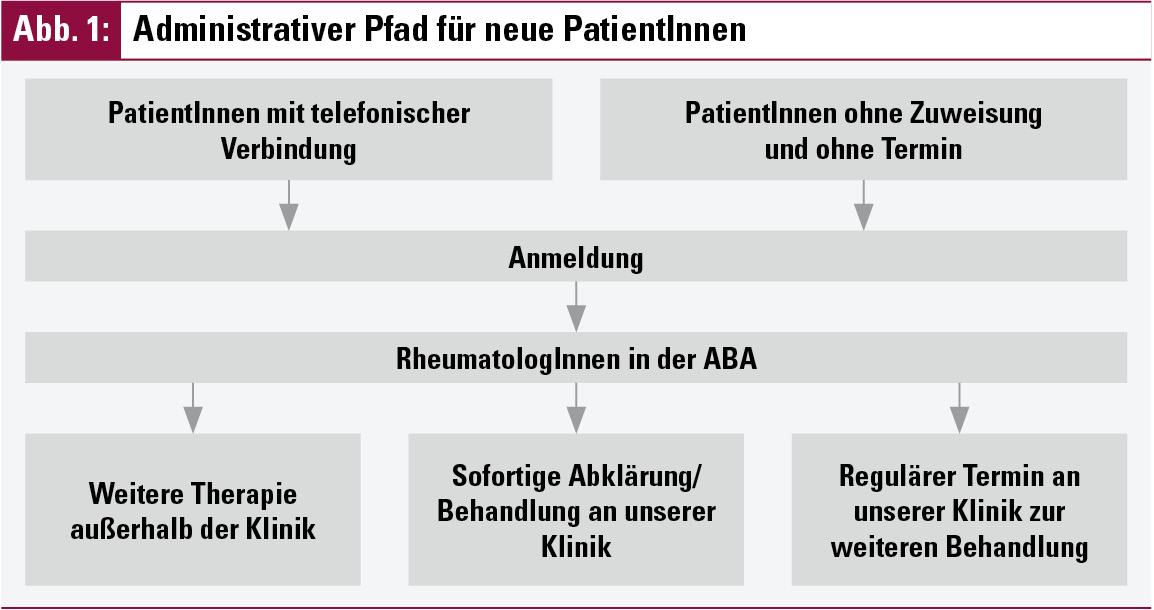
Gelegentlich nützen KollegInnen aus dem niedergelassenen Bereich oder auch PatientInnen die ABA zur Einholung einer Zweitmeinung. Diese Patienten werden ebenfalls sofort an unserer Ambulanz begutachtet und mit weiteren Empfehlungen zu ihrem niedergelassenen RheumatologInnen zurückgeschickt. Abbildung 1 zeigt den administrativen Weg, welchen PatientInnen, die neu an unsere Abteilung kommen, durchlaufen.
Im Allgemeinen werden rund 10 PatientInnen pro Tag in unserer ABA untersucht. Pro PatientIn sind etwa 10 Minuten vorgesehen, da es sich hier um ein Triage-System handelt, welches dazu dienen soll, möglichst rasch und effizient PatientInnen zu „screenen“.
Ergebnisse der Evaluierung 2010
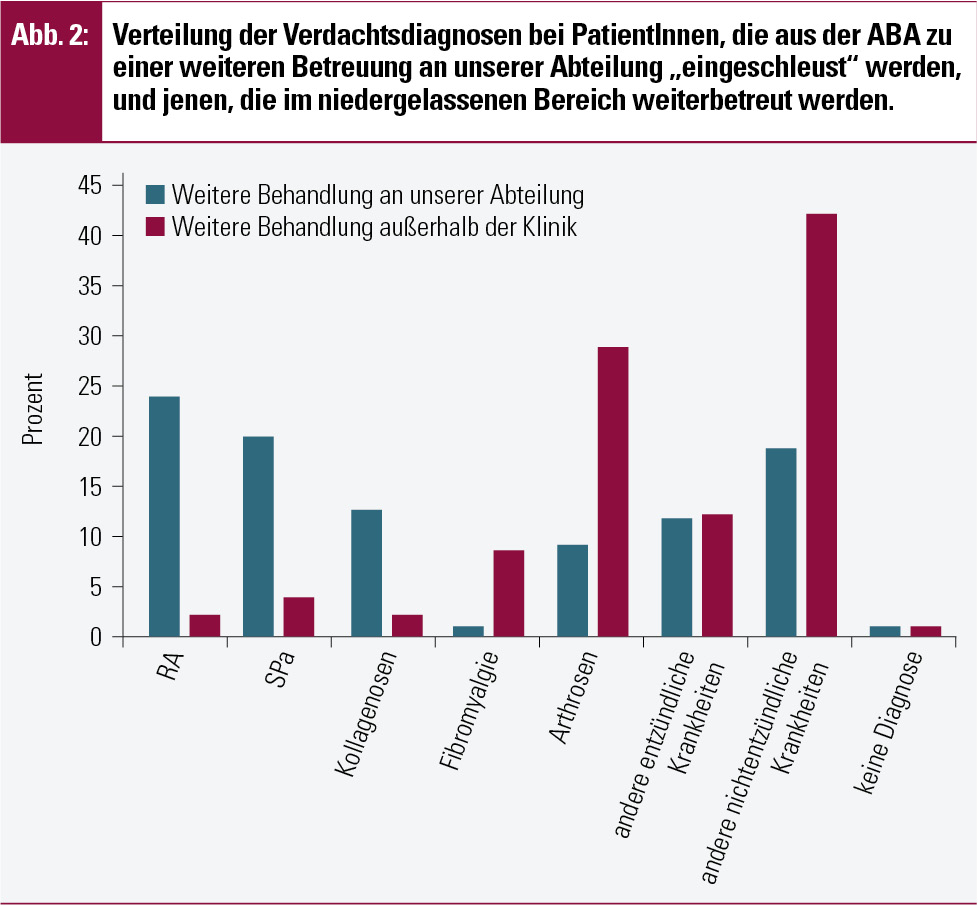
Eine Evaluierung der ABA im Jahre 2010 hat gezeigt, dass etwa der Hälfte aller PatientInnen, die in die ABA kommen, eine weitere Therapie an unserer Ambulanz empfohlen wird. Dies sind vornehmlich PatientInnen mit der Verdachtsdiagnose einer RA, einer Spondylarthritis (SpA) bzw. einer Kollagenose. PatientInnen mit Verdacht auf andere „nichtentzündliche Erkrankungen“ (wie z. B. nichtentzündliche muskuloskelettale Schmerzen, Zervikalsyndrom oder andere mechanisch induzierte Schmerzen), Arthrose, „andere entzündliche Erkrankungen“ (wie z. B. Kristallarthropathien, reaktive Arthritis oder undifferenzierte Arthritis) bzw. Schmerzsyndrome werden tendenziell eher zurück in den niedergelassenen Bereich überwiesen. Abbildung 2 zeigt die Diagnoseverteilung bei PatientInnen, die entweder an unserer Abteilung weiterbetreut werden oder mit einer Empfehlung für weiteres Management an den/die niedergelassene/n Arzt/Ärztin (zurück-)überwiesen werden.
Trotz des somit praktisch „barrierefreien“ Zuganges zur ABA hat sich gezeigt, dass lediglich ein Fünftel aller PatientInnen eine Krankheitsdauer von weniger als drei Monaten hatte. Dies deutet erneut darauf hin, dass gerade hinsichtlich des allgemeinen Informationsstandes der Bevölkerung als auch der zuweisenden KollegInnen noch einiges an Aufklärungsarbeit getan werden muss. Nichtsdestotrotz konnten wir zeigen, dass PatientInnen mit einer kürzeren Symptomdauer deutlich häufiger die Verdachtsdiagnose RA (18,4 %) oder „andere entzündliche Erkrankung“ (27,8 %) erhielten (Abb. 3).8
Zusammenfassend lässt sich sagen, dass die ABA eine effiziente, kostengünstige und rasche Screening-Möglichkeit für PatientInnen mit Verdacht auf eine rheumatologische Erkrankung darstellt. Dieses Modell könnte, mit lokalen Adaptationen, auch in anderen Bereichen/Regionen die rheumatologische Versorgung verbessern und effektiver gestalten helfen, um somit Behinderungen, Schmerzen und – nicht zuletzt – in der Folge die Zahl der Todesfälle zu vermindern.