State of the Art: Therapie der Psoriasis vulgaris
Die Psoriasis ist eine häufige Hauterkrankung, von der in Österreich ca. 250.000 Menschen betroffen sind. Ungefähr 80 Prozent davon sind an einer Psoriasis vulgaris (Plaque-Psoriasis) erkrankt. Die Symptome der Psoriasis können mit wirksamen Therapien signifikant reduziert werden; mit der neuesten Generation von Biologika kann Symptomfreiheit und deutliche Verbesserung der Lebensqualität oft auch bei schwerer Psoriasis erreicht werden. Allerdings ist eine dauerhafte Heilung nicht in Aussicht zu stellen; daher bedürfen Patienten mit dieser chronischen Erkrankung einer langfristigen Betreuung, sowohl hinsichtlich der Hauterscheinungen als auch der Komorbiditäten und des psychischen Befindens.
Klinisches Bild
Die Psoriasis vulgaris ist durch meist rötlich gefärbte, kreisrunde, deutlich abgegrenzte erythrosquamöse Plaques gekennzeichnet, die in der Regel erhaben und häufig mit silbrigweißen Schuppen bedeckt sind. Prädilektionsstellen der Psoriasis sind die Streckseiten der Extremitäten (Knie, Ellbogen), die Kopfhaut und der Sakralbereich. Die Läsionen sind häufig mit Juckreiz verbunden. Auch ein Nagelbefall ist häufig, wobei die Fingernägel häufiger als die Fußnägel betroffen sind; an eine Verwechselung mit Nagelpilz muss gedacht werden.
Psoriasis kann in jedem Lebensalter erstmals auftreten, am häufigsten jedoch bei jungen Erwachsenen und im Alter von 50–60 Jahren. Männer sind häufiger als Frauen betroffen. Die Erkrankung ist fast immer chronisch mit schubförmig-remittierendem Verlauf.
Diagnose und Bewertung des Schweregrades
Das Vorliegen einer Psoriasis kann meist allein durch Blickdiagnose anhand der charakteristischen schuppenden und entzündlichen Läsionen festgestellt werden. Zusätzlich dient das Auspitz-Phänomen zur Sicherung der Diagnose; dabei sind nach Entfernen der obersten Hornschuppen punktförmige Blutungen zu sehen. Differenzialdiagnostisch sind andere dermatologische Erkrankungen, wie Ekzeme, Pilzinfektionen (Tinea corporis), Mykosis fungoides und Pityriasis rosea auszuschließen. Falls Unsicherheit bezüglich einer gestellten Diagnose besteht, sollte ein Dermatologe zugezogen werden.
Zur Bewertung des Schweregrades kann als einfache Angabe der Prozentsatz der betroffenen Körperoberfläche (Body Surface Area, BSA) verwendet werden; als Faustregel repräsentiert die Handfläche ein Prozent der Körperoberfläche. Oft wird auch der „Psoriasis Area and Severity Index“ (PASI) benutzt, der die Ausprägung der Symptome und die betroffene Fläche für verschiedene Körperregionen berücksichtigt. Wichtig zur Einschätzung der Krankheitsschwere ist auch der DLQI (Dermatologischer Lebensqualitäts-Index), der mittels eines vom Patienten im Wartezimmer auszufüllenden Fragebogens ermittelt werden kann. Erhebungsbögen für PASI und DLQI sind unter https://www.psonet.de/test/ erhältlich.
Bei BSA ≤ 10 %, PASI ≤ 10 und DLQI ≤ 10 spricht man von leichter, bei BSA > 10 % oder PASI > 10 und DLQI > 10 von mittelschwerer bis schwerer Psoriasis. Unabhängig davon wird oft auch die schwierig zu behandelnde Erkrankung der Kopfhaut, der Nägel oder des Anogenitalbereichs als schwere Psoriasis eingestuft.
Pathogenese und Auslöser
Psoriasis ist eine durch T-Lymphozyten getriebene entzündliche Erkrankung. In der Haut produzieren aktivierte T-Helfer-Zellen verschiedene Zytokine, welche auf die epidermalen Keratinozyten einwirken. Dies führt zur für die Psoriasis charakteristischen überschießenden Proliferation und abnormalen Differenzierung der Keratinozyten, sowie zur Infiltration mit Entzündungszellen. Eine Schlüsselrolle kommt hierbei den T-Helfer-Zellen vom Typ TH17 zu, welche Interleukin-(IL-)17 produzieren.
Die Psoriasis entwickelt sich auf der Grundlage einer Autoimmunität gegen körpereigene Antigene der Haut; auch liegt oft eine genetische Prädisposition vor. Auslöser der Krankheit können vielfältige Umwelteinflüsse, wie mechanische und chemische Reize, UV-Strahlung und saisonale Einflüsse sein. Weitere Trigger sind psychische und physiologische Faktoren, wie emotionaler Stress und hormonelle Veränderungen (z. B. bei Schwangerschaft). Infektionen, insbesondere durch Streptokokken, und bestimmte Medikamente (z. B. Beta-Blocker, Lithium) können ebenfalls eine Psoriasiserkrankung auslösen. Alkohol, Nikotin und Adipositas begünstigen die Psoriasis.
Eine wichtige Aufgabe ist daher, in Zusammenarbeit mit dem Patienten modifizierbare Auslösefaktoren zu identifizieren und zu vermeiden. Bei mittelschwerer bis schwerer Psoriasis kann eine Suche nach Infektionsherden sinnvoll sein (Sonografie der Nasennebenhöhlen, Untersuchung des Zahnstatus, gynäkologische Abklärung).
Therapiewahl
Als Basistherapie der Psoriasis jeglichen Schweregrades werden wirkstofffreie Salben, Cremes oder Lotionen zur Hautpflege sowie topische Zubereitungen von Keratolytika (Harnstoff oder Salicylsäure) zur Unterstützung der Schuppung eingesetzt. Bei Befall der Kopfhaut können spezielle Gele, Shampoos und Lösungen zur topischen Behandlung verwendet werden.
Die leichte Psoriasis kann meist mit topischer Wirkstofftherapie, vor allem durch Kortikosteroide und Vitamin-D3-Präparate, gut kontrolliert werden. Die Behandlung einer leichten Psoriasis vulgaris kann auch durch den Nicht-Dermatologen durchgeführt werden; bei mangelndem Therapieerfolg sowie bei Begleitkomplikationen sollte eine Überweisung an den Facharzt für Dermatologie erfolgen.
Bei mittelschwerer oder schwerer Psoriasis ist dagegen eine systemische Therapie indiziert. Diese liegt in der Domäne des dermatologischen Facharztes, wobei der Patient am besten zu einem auf die Behandlung der Psoriasis spezialisierten Hautarzt überwiesen werden sollte. Bei Begleiterkrankungen ist die Zusammenarbeit mit den betreffenden Fachärzten, wie zum Beispiel Rheumatologen oder Gastroenterologen, anzustreben.
Wichtig ist es in jedem Fall, den Therapieerfolg zu kontrollieren und wenn nötig die Therapie rechtzeitig anzupassen, z. B. durch Dosisänderung, Kombination von topischer mit systemischer Therapie oder Wechsel des Medikaments.
Topische Therapie
Kortikosteroide hemmen Entzündungen und bewirken Immunsuppression und Vasokonstriktion. Die topische Anwendung von Kortikosteroiden wie Betamethasondipropionat, Mometasonfuroat und Clobetasol-17-propionat zeigt bei der Psoriasis gute Wirksamkeit; z. B. beträgt die Ansprechrate auf Betamethasondipropionat ca. 50 % nach vier Wochen. Häufig werden Kombinationspräparate mit Salicylsäure und Vitamin-D3-Derivaten eingesetzt, die noch besser als die Monotherapie wirken. Die Verträglichkeit in der Induktionstherapie ist gut, jedoch können bei langer Anwendung Hautatrophie oder Teleangiektasie auftreten. Deshalb sollte nach Wirkungseintritt ein Ausschleichen der Behandlung vorgesehen werden. Clobetasol-17-propionat sollte nicht intertriginös und nicht in der Augenumgebung angewendet werden.
Vitamin-D3-Derivate (Calcipotriol, Tacalcitol) hemmen die Hyperproliferation der psoriatischen Keratinozyten und normalisieren ihre Differenzierung; außerdem wirken sie entzündungshemmend. Sie zeigen gute Wirksamkeit; die Ansprechrate ist ca. 30–50 % nach vier bis sechs Wochen. Vor allem die Kombination von Vitamin-D3-Derivaten mit Kortikosteroiden wird in den ersten vier Wochen zur Induktionstherapie der leichten bis mittelschweren Psoriasis empfohlen. Die D3-Derivate zeigen nur gelegentlich geringgradige lokale Nebenwirkungen (Jucken, Hautirritationen) und sind daher auch für die Erhaltungstherapie geeignet.
Calcineurin-Inhibitoren (Pimecrolimus und Tacrolimus) hemmen die Produktion von IL-2 als Wachstumsfaktor der T-Zellen sowie anderer proinflammatorischer Zytokine. Die Inhibitoren werden „off-label“ für die Behandlung der Psoriasis in den kortikoidsensiblen Arealen Gesicht, Intertrigines und Genito-Anal-Bereich, nicht ab
er am übrigen Körper eingesetzt.
Systemische Therapie
Für die Auswahl der systemischen Therapie durch den Hautarzt sind klinische Kriterien (Schweregrad, Lokalisation, Komorbidität, Vortherapien) zu berücksichtigen, sowie einerseits das Medikamentenprofil (Wirksamkeit, Sicherheit, Wechselwirkung mit Komedikationen, praktische Anwendbarkeit), andererseits die Patientencharakteristika (Präferenzen, Alter, Sozioökonomie, Adhärenz), und nicht zuletzt Kostenfragen.
Für die medikamentöse Erstlinientherapie der mittelschweren und schweren Psoriasis stehen „klassische“ Wirkstoffe zur Verfügung, wie die Immunsuppressiva Ciclosporin, Fumarsäureester und Methotrexat und das Retinoid Acetretin. Zur Phototherapie wird entweder 311nm-Schmalband-UVB oder UVA in Kombination mit Psoralen als Photosensibilisator (PUVA-Therapie) eingesetzt.
Wenn die konventionelle Therapie keinen ausreichenden Erfolg erzielt hat, gibt es mehrere Zweitlinienoptionen: einerseits Apremilast, einen PDE4-Inhibitor mit guter Verträglichkeit und Sicherheit; anderseits Biologika wie die TNF-α-Inhibitoren Adalimumab, Etanercept, Infliximab, und Certolizumab, sowie den IL-12/IL-23-Hemmer Ustekinumab (siehe Abb.). Diese Biologika kommen bei mittelschwerer bis schwerer Plaque-Psoriasis bei Versagen, Unverträglichkeit oder Kontraindikation von systemischen Therapien wie Ciclosporin, Methrotrexat oder PUVA zum Einsatz.
Häufige, aber meist geringgradige Nebenwirkungen der Biologika, die entweder als Infusion (Infliximab) oder subkutan verabreicht werden, sind lokale Reaktionen an den Einstichstellen sowie grippeähnliche Symptome. Vor allem bei den TNF-α-Blockern besteht die Möglichkeit der Reaktivierung von Infektionskrankheiten, sodass vor Therapiebeginn eine latente Tuberkulose ausgeschlossen werden muss.
Vor Beginn einer Therapie mit Biologika sollten Impfungen aufgefrischt werden. Impfungen mit Lebendimpfstoffen während der Therapie dürfen nicht durchgeführt werden; gegebenenfalls muss die Therapie für fünf Halbwertzeiten vor der Impfung pausiert werden. Inaktivierte Vakzine können dagegen auch während der Therapie verabreicht werden.
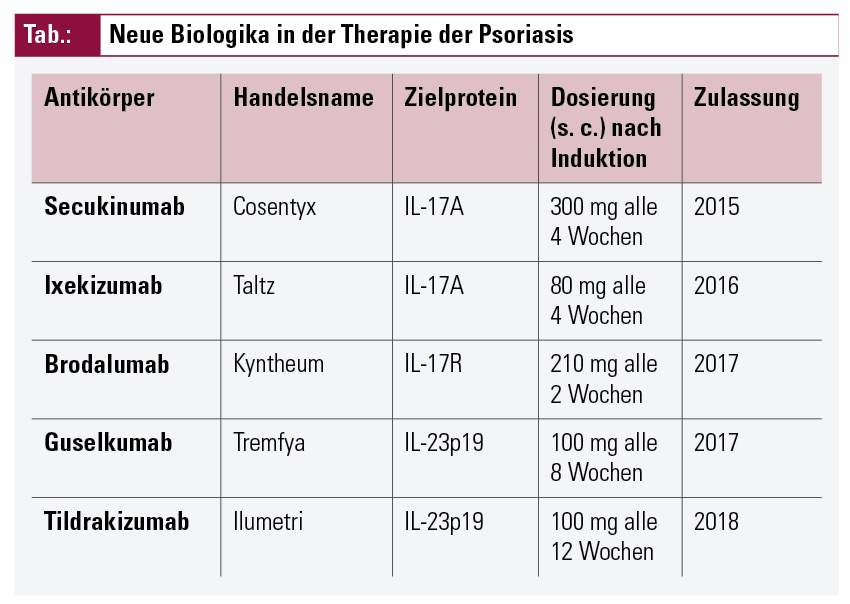
Auch eine Reihe von Biologika der neuesten Generation, die IL-17- und IL-23-Inhibitoren, sind für die Behandlung zugelassen (Tab.). Sie zeigen auch bei schwerer Psoriasis (BSA > 20 %), Befall exponierter Körperstellen (Gesicht, Handflächen, Fußsohlen, Genitalbereich) und Nagelpsoriasis gute Wirksamkeit. Sie bieten in bislang nicht bekanntem Maße die Chance auf Symptomfreiheit und verbesserte Lebensqualität.
IL-17-Inhibitoren. Die IL-17-Antikörper Secukinumab und Ixekizumab neutralisieren IL-17 als wichtigstes Zytokin der TH17-Zellen und blockieren somit seine Wirkung auf Keratinozyten (siehe Abb.). Hervorzuheben ist das schnelle und noch bessere Ansprechen bei der Psoriasis; so erreichten beispielsweise in Studien mit Secukinumab mehr als 70 Prozent der Probanden eine Erscheinungsfreiheit nach 16 Wochen. Auch zeigen diese Substanzen ein gutes Sicherheitsprofil; Infektionen, z. B. eine orale Candidose, werden gelegentlich beobachtet. Secukinumab wird anfangs wöchentlich, dann alle vier Wochen durch subkutane Injektion verabreicht. Ixekizumab wird anfangs alle 14 Tage gegeben, ab der zwölften Woche wird das Intervall auf vier Wochen ausgedehnt.
Ein weiterer monoklonaler Antikörper, Brodalumab, der gegen den Rezeptor für IL-17 gerichtet ist, wurde 2018 zugelassen und scheint nach Studienlage eine zu Ixekizumab vergleichbare Wirksamkeit aufzuweisen.
IL-23-Inhibitoren. Einer der neuesten Antikörper in der Psoriasis-Therapie ist Guselkumab, der gegen die p19-Untereinheit von IL-23 gerichtet ist und dadurch spezifisch die Differenzierung von TH17-Zellen hemmt (siehe Abb.). Damit folgt Guselkumab auf den Antikörper Ustekinumab, der neben IL-23 auch IL-12 und damit die TH1-Differenzierung hemmt. Nach vorliegenden Studiendaten zeigt sich Guselkumab gegenüber Ustekinumab überlegen; ein Kopf-an-Kopf-Vergleich mit den IL-17-Inhibitoren steht noch aus. Vor kurzem hat auch der IL-23-Antikörper Tildrakizumab die Zulassung in Europa erhalten, und zwei weitere (Risankizumab und Mirikizumab) stehen vor der Zulassung.
Ein wichtiger Aspekt in der Behandlung der Psoriasis als chronischer Erkrankung ist die Nachhaltigkeit der therapeutischen Effekte. Im Falle der TNF-α-Inhibitoren nimmt die Wirksamkeit bei vielen Patienten über einen Zeitraum von drei bis fünf Jahren ab, während die Wirkung von Ustekinumab in diesem Zeitraum stabiler zu sein scheint. Für eine umfassende Beurteilung der Nachhaltigkeit der neueren Biologika werden weitere Langzeitdaten benötigt.
Komorbiditäten
Die Psoriasis gilt heute als systemische Erkrankung, die mit dem metabolischen Syndrom und anderen entzündlichen Autoimmunerkrankungen assoziiert ist. So bringt die Psoriasis eine erhöhte Prävalenz von arterieller Hypertonie, kardiovaskulären Erkrankungen wie Herzinfarkt und Schlaganfall, Fettstoffwechselstörung, Adipositas und Diabetes mit sich. Bei Patienten ab mittelschwerer Psoriasis sollte der Hausarzt entsprechende Kontrollen vornehmen, d. h. Blutdruck, Blutzucker, Blutfette und Gewicht überwachen. Viele Psoriasispatienten sind adipös und der Hausarzt bzw. Internist sollte sie bezüglich einer Gewichtsreduktion beraten. Auch die rheumatoide Arthritis und chronisch entzündliche Darmerkrankungen wie Morbus Crohn und Colitis Ulcerosa treten bei Psoriasispatienten häufiger auf. Insgesamt spricht diese Sachlage für den frühen Einsatz systemischer antiinflammatorischer Therapien, um das Risiko für Begleiterkrankungen zu reduzieren.
In bis zu 30 Prozent der Fälle tritt Psoriasisarthritis auf, eine Gelenksentzündung, die häufig zu erosiven Veränderungen führt. Bei Beginn der Psoriasis auf der Kopfhaut, an den Nägeln oder im Anogenitalbereich ist das Risiko dafür erhöht. Wichtig ist, bei Patienten mit Psoriasis regelmäßig nach Schmerzen und Schwellungen der Gelenke und nach Morgensteifigkeit zu fragen. Zusammen mit einem Rheumatologen muss die Psoriasisarthritis von anderen Gelenkserkrankungen abgegrenzt und behandelt werden. Moderne Psoriasismedikamente wie Apremilast und die Biologika sind auch für die Anwendung bei Psoriasisarthritis zugelassen.
Psoriasis ist psychisch für die Betroffenen sehr belastend, sodass die Patienten häufig unter Depressionen leiden. Die psychische Belastung wirkt sich wiederum negativ auf die Hautsymptome aus. Weiters besteht ein erhöhtes Risiko für Suchterkrankungen wie Alkohol- und Nikotinabusus. Wichtig ist es, hier die Patienten auf Möglichkeiten der psychologischen oder psychotherapeutischen Unterstützung sowie auf spezielle Patientenschulungen und Selbsthilfegruppen zu verweisen.
Die verschiedenen Begleiterkrankungen erfordern eine vielfache Komedikation, sodass bei einer systemischen Therapie der Psoriasis Arzneimittelinteraktionen entsprechend berücksichtigt werden müssen.