Sieht aus wie Psoriasis, ist aber keine
Die klinisch-dermatologische Morphologie
Termini wie Exanthem oder Dermatitis werden im dermatologischen Fachjargon herangezogen, um Hautkrankheiten zu beschreiben, welche von der Allgemeinheit inklusive fachfremder Kollegen und Kolleginnen berechtigt als Ausschläge bezeichnet werden. Der Beginn über die Lehre der Effloreszenzen (Hautveränderungen) wird in die zweite Hälfte des 18. Jahrhunderts datiert. Die Kenntnis über die Morphologie von Hautläsionen war die erste diagnostische Grundlage für Dermatosen und ist es in Zeiten von künstlicher Intelligenz unangefochten bis heute. Abbildungen von Hautkrankheiten sind in der Lehre und Forschung der Dermatologie unabkömmlich. In diesem Sinne wird dieser Artikel durch klinische Fotos unterstützt und bedient (gegebenenfalls) die Metapher, dass ein Bild mehr als tausend Worte zu sagen vermag.
Das klinische Erscheinungsbild der Psoriasis vulgaris
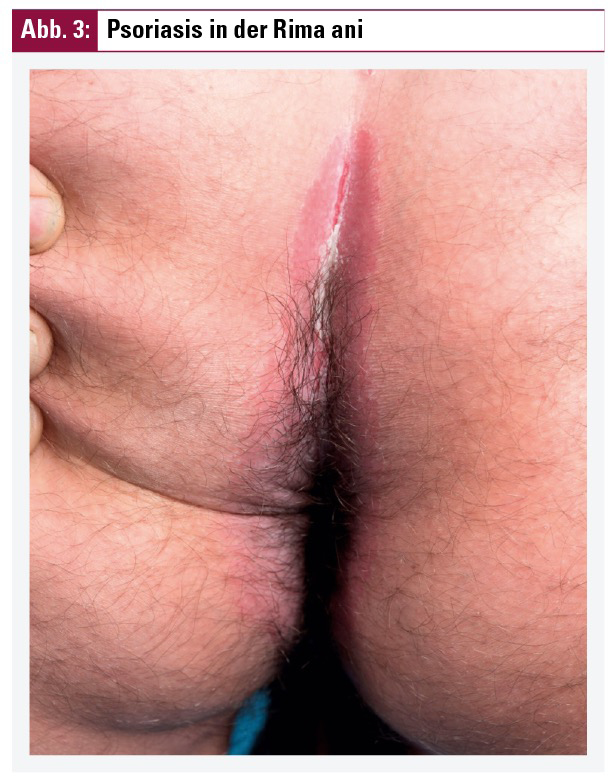
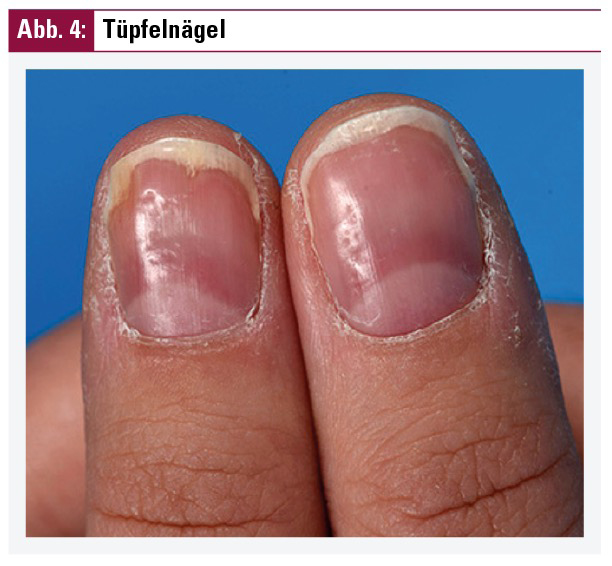
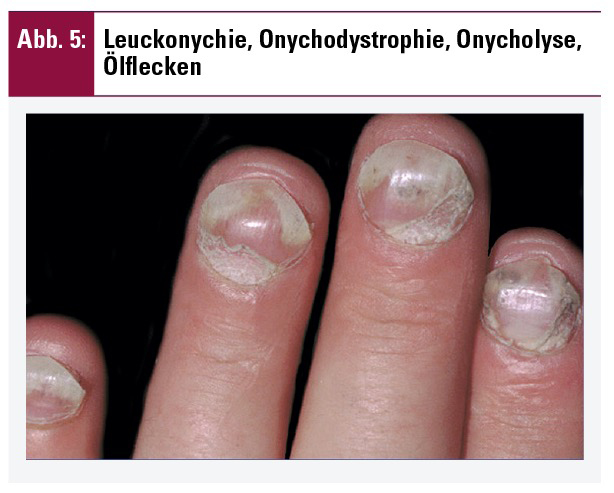
Die typischen Effloreszenzen der Psoriasis sind scharf begrenzte Erytheme (Rötungen), welche je nach Ausprägung variabel infiltriert und auch variabel mit silbrigen Schuppen bedeckt sind (Abb. 1). Keine derartige Schuppung findet sich in den Intertrigoarealen (Psoriasis inversa). Die initialen Hautläsionen können stecknadelkopfgroß sein und sich allmählich multipel und flächenhaft ausbreiten, wobei hier neben rundovalen, anulären, serpiginösen und gyrierten Herden unterschieden werden kann. Die typischen Prädilektionsstellen der Psoriasis (Abb. 2) sind die Streckseiten der Extremitäten (vor allem Knie und Ellbogen), Capillitium, äußere Gehörgänge und intertriginöse Räume (Rima ani! – Abb. 3). Bei psoriatischem Nagelbefall wird zwischen Nagelmatrixbefall und Nagelbettbefall unterschieden. Klinisch findet man Tüpfelnägel (Abb. 4), Ölflecke, Splitterblutungen und/oder Onychodystrophie bis hin zur Onycholyse (Abb. 5) oder Krümelnägel. Unter die besonderen/stigmatisierenden Lokalisationen der Psoriasis fallen das Gesicht, genitaler und auch palmoplantarer Befall. Die vorwiegend den Dermatologen bekannten Psoriasisphänomene können durch leichtes Kratzen der Oberfläche von psoriatischen Hautläsionen ausgelöst werden und mitunter diagnostisch wegweisend sein. Hierbei werden das sogenannte Kerzenphänomen (i) mit Zunahme der silbrigen Schuppung durch erhöhte Lichtreflexion bei Abheben der oberflächlichen Schuppenschichten, das Phänomen des letzten Häutchens (ii) mit zutage getretener glatter rosafarbener Fläche nach Lösung aller Schuppen und das Auspitzphänomen (iii) oder der blutige Tau mit punktförmigen Blutungen durch Kratzen unterschieden.
Die klinischen Differenzialdiagnosen der Psoriasis
Der Weg zur klinischen Diagnose über die dermatologische Morphologie erfordert mitunter auch ein umfangreiches Wissen über dermatologische Differenzialdiagnosen. Klinisch sind hierbei neben morphologischen Kriterien auch die Lokalisationen der Effloreszenzen (im Sinne von Prädilektionsstellen) von Bedeutung. Beides kann jedoch für Diagnose und Differenzialdiagnose überlappend zutreffen. Beispielsweise sei hier die Onychomykose (Nagelpilz) als Differenzialdiagnose der Nagelpsoriasis erwähnt oder das Analekzem bei Psoriasis inversa. Eine sehr kleine Auswahl an Differenzialdiagnosen für die Psoriasis bei vorhandenen erythemato-squamösen Läsionen (rot schuppenden Herden) wurde wie folgt getroffen. Die 4 unten angeführten Entitäten können bei entsprechender Klinik als klinische Differenzialdiagnosen für die Psoriasis in Betracht gezogen werden.
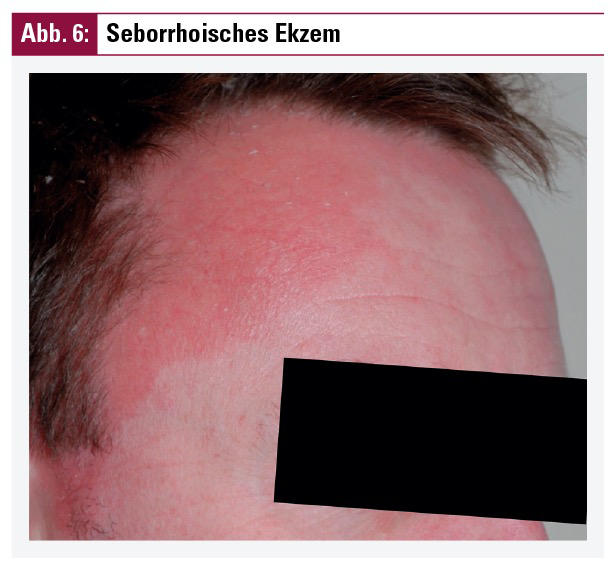
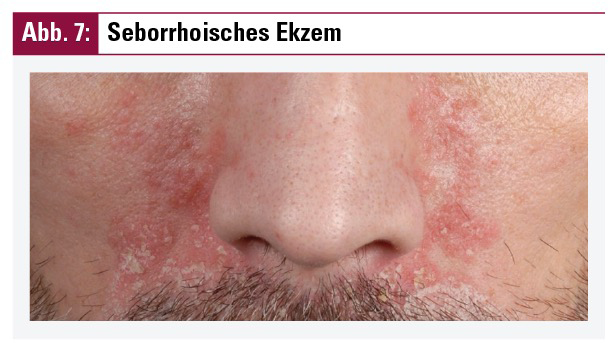
Seborrhoisches Ekzem oder seborrhoische Dermatitis (adulte Form)
Diese sehr häufige und das männliche Geschlecht bevorzugende Dermatitis ist genetisch prädisponiert und zeigt einen chronischen Verlauf. Sie findet sich in seborrhoischen (talgdrüsenreichen) Lokalisationen. Die hierbei typischen klinischen Effloreszenzen sind unscharf begrenzte Erytheme mit gelblicher Schuppung variabler Ausprägung. Bei leichtem Befall kann auch lediglich Schuppenbildung am Capillitium zu verzeichnen sein, welches auch eine Prädilektionsstelle hierfür darstellt und meist über die Stirnhaargrenze hinausreicht (Abb. 6). Weitere typische Lokalisationen für das seborrhoische Ekzem sind retroaurikulär, zentrofazial (Nasenflügel und Augenbrauenregion – Abb. 7) und die vordere und hintere Schweißrinne.
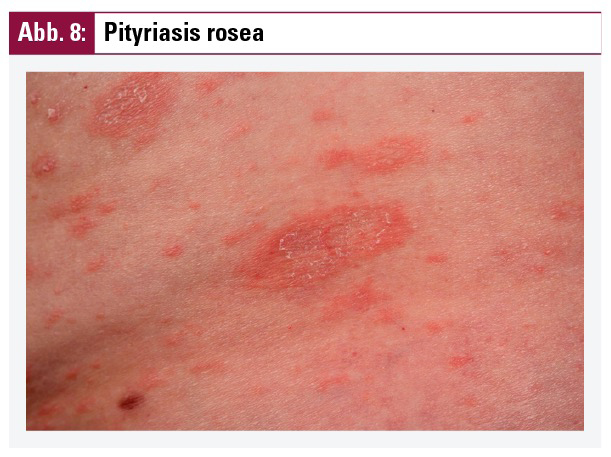
Pityriasis rosea (Röschenflechte)
Bei einem Großteil der Patienten ist ein plötzlicher Beginn mit einem größeren, münzgroßen Erythem (Primärplaque) beschrieben und einer folgenden Aussaat kleinerer ähnlich konfigurierter Erytheme. Diese sind oft oval und symmetrisch verteilt am Stamm und Hals und seltener im Gesicht oder an den proximalen Extremitäten. Als typische Klinik werden hier ovale Läsionen mit relativ unscharfer Begrenzung und geringer Infiltration beschrieben. Als diagnostisches Zeichen wird die halskrausenartige randständige Schuppung gewertet (Abb. 8). Es handelt sich hierbei um eine häufige, selbstlimitierte und entzündliche Hauterkrankung mit bislang unbekannter aber vermutlich viraler Genese.
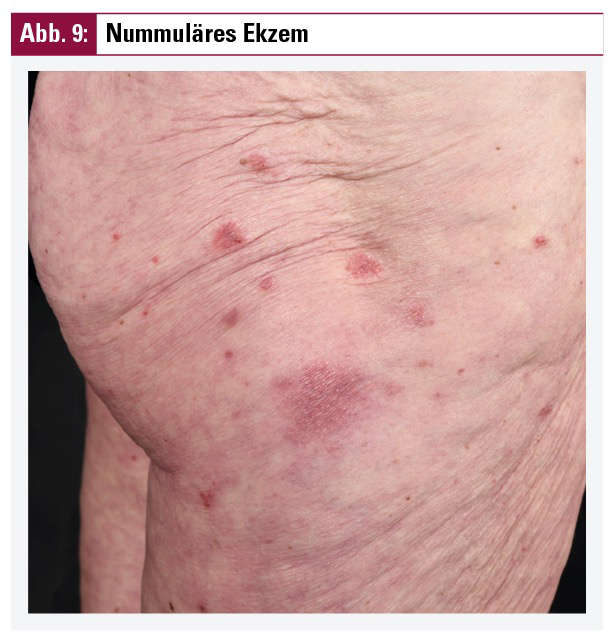
Nummuläres(-mikrobielles) Ekzem
Dieser häufige und eigenständige Ekzemtyp ist durch münzförmige Hautläsionen gekennzeichnet. Das charakteristische Erscheinungsbild präsentiert sich hier mit relativ scharf begrenzten, münz- bis scheibenförmigen Erythemen, welche bei stärkerer Krankheitsausprägung auch als unscharf begrenzte und eher flächenhafte Erytheme imponieren können. Die Läsionen können im akuten Stadium nässen oder mit Krusten belegt sein, wobei im chronischen Stadium Schuppung vorherrscht. Betroffen sind vorwiegend die Streckseiten der Extremitäten (inklusive Hände und Füße) sowie der Stamm oder das Gesäß (Abb. 9). Es handelt sich um ein polyätiologisches Krankheitsbild mit chronisch rezidivierendem Verlauf.
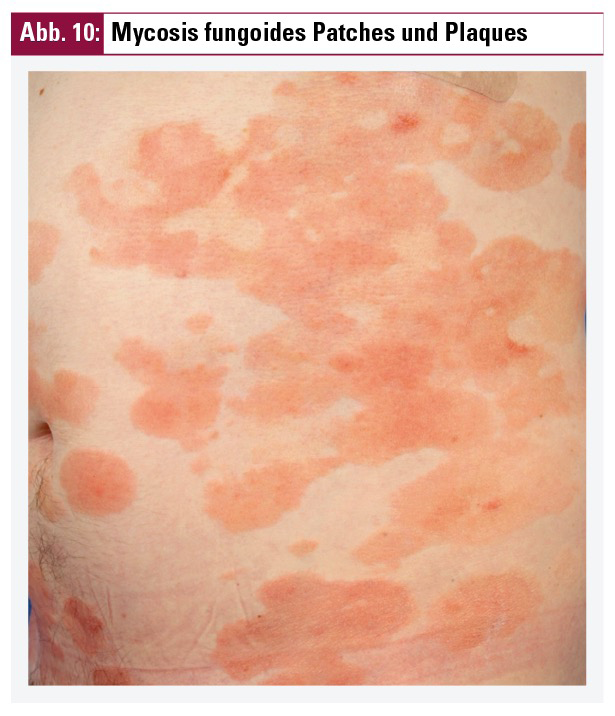
Mycosis fungoides
Differenzialdiagnostisch kommen für die Psoriasis vorwiegend die frühen Stadien (IA–IIA) der Mycosis fungoides, dem häufigsten Vertreter der seltenen (Inzidenz 1/100.000 Einwohner pro Jahr), primär kutanen T-Zell-Lymphome, in Betracht. In diesen Krankheitsstadien finden sich lediglich kutane Patches (Hautveränderung im Hautniveau) und Plaques (über das Hautniveau elevierte Hautveränderung), welche sich klinisch überwiegend scharf begrenzt zeigen und ein typisches orange-rotes Kolorit mit diskreter Schuppung aufweisen (Abb. 10). Das Verteilungsmuster am Kopf, Hals, Stamm oder den Extremitäten ist regellos. Die Plaques zeichnen sich klinisch zudem durch Infiltration und einen rötlichbraunen bis lividroten Farbton aus (Abb. 11).
Fazit: Der Weg zur klinischen Diagnose mittels dermatologischer Morphologie kann über viele Differenzialdiagnosen verlaufen und veranschaulicht, dass die „Blickdiagnose“ ein umfangreiches dermatologisches Fachwissen abverlangen kann. Das dermatologische Blickfeld umfasst idealerweise auch die Gelenke und fordert im Bedarfsfall einen interdisziplinären Austausch/Ansatz. Rheumatologie und Dermatologie als jeweils unterschiedliche, fachspezifische Expertisen ergänzen sich hervorragend und wechselseitig (nicht nur bei der Psoriasisarthritis).
Literatur:
– Abrecht Scholz, Karl Holubar, Gunther Burg, Walter Burgdorf, Harals Gollnick: Geschichte der deutschsprachigen Dermatologie. Wiley-Blackwell Verlag 2009
– Peter Altmeyer: Dermatologische Differenzialdiagnose: Der Weg zur klinischen Diagnose. Springer Verlag 2007
– Christian Schmoeckel: Lexikon und Differentialdiagnose der klinischen Dermatologie. 2. Auflage Georg Thieme Verlag 1994