Ist die onkologische Versorgung in Gefahr? − Krebs ist „teuer“
In Österreich erkrankten im Jahre 2016 insgesamt 40.718 Menschen an Krebs (♂: 21.652, ♀: 19.066). Bedingt durch Bevölkerungswachstum und steigende Lebenserwartung kommt es seit Jahren, trotz abnehmender altersstandardisierter Inzidenzraten, zu einer Zunahme an Erkrankungsfällen (Tab.).
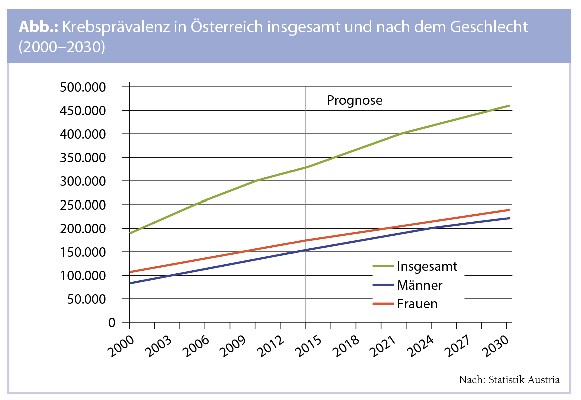
Steigende Krebsprävalenz: Beleg für erfolgreiche Versorgung
Da die altersstandardisierten Inzidenzraten auch für die Krebs-bedingte Mortalität abgenommen haben (Tab.), steigt somit die sog. Krebsprävalenz kontinuierlich an. Während nach Diagnosestellung in der Periode 1989 bis 1993 das relative 5-Jahres-Überleben noch bei 51 % lag, betrug dieser Wert für die Periode 2009 bis 2013 bereits 61 %, womit Österreich aktuell EU-weit an vierter Stelle liegt. In absoluten Zahlen lag die Krebsprävalenz in Österreich im Jahre 2000 noch bei 191.200 Personen (2,4 % der Bevölkerung), im Jahre 2014 hingegen bereits bei 329.200 Personen (3,8 %); für 2030 wird prognostiziert, dass die Krebsprävalenz 457.700 Personen betragen wird, 4,95 % aller ÖsterreicherInnen werden dann mit einer Krebserkrankung leben (Abb.). Tatsächlich fällt allerdings die prognostizierte Prävalenz-Zunahme deutlich geringer aus, als auf Basis demografischer Veränderungen zu erwarten wäre; dafür sind vor allem soziale und gesundheitsbezogene Fortschritte der letzten Jahre (u. a. Prävention und Früherkennung) verantwortlich. Nicht zuletzt ist die gestiegene Krebsprävalenz Beleg für die erfolgreiche Versorgung der Krebskranken, wobei die Statistik zeigt, dass Länder mit höheren Ausgaben auch höhere Überlebensraten haben!
Krebs-Kosten absolut und relativ
Zweifellos stellen die demografischen Veränderungen auch eine besondere gesundheitsökonomische Herausforderung dar. Zur viel zitierten Kostenexplosion in der Onkologie ist festzustellen, dass im Zeitraum 1995 bis 2014 in der Gesamt-EU der Anteil der Ausgaben für Krebs an den Gesundheitsausgaben von 5,9 % auf 6,1 % gestiegen ist, in Österreich kam es zu einem Anstieg von 6 % auf 6,8 %. Von den jährlichen Pro-Kopf-Gesundheitsausgaben in Österreich (3.910 €) werden für die Versorgung von PatientInnen mit malignen Erkrankungen rund 240 € ausgegeben, damit liegen wir im europäischen Spitzenfeld, nur Deutschland, Schweiz und Luxemburg geben mehr für Krebs aus; der EU-Durchschnitt liegt bei 169 € (zum Vergleich: Die Pro-Kopf-Grundkosten für Herz-Kreislauf-PatientInnen liegen in Österreich bei 450 €/Jahr).
Präzision ist teurer, aber auch effektiver
Festzustellen ist, dass zwei Drittel der Ausgaben für die medikamentöse Behandlung in der Onkologie auf Neuzulassungen der letzten 5 Jahre fallen. Wie sehr Pharmafirmen auf neue Onkologika fokussieren, zeigt die Tatsache, dass in Europa zwischen 1996 und 2016 insgesamt 98 neue onkologische Substanzen zugelassen wurden, 2017 kamen 11 weitere dazu. Von den in Phase-II- und Phase-III-Studien eingesetzten Substanzen sind 30 % in der Onkologie angesiedelt. Ein Grund dafür ist, dass zunehmend Onkologika für kleine PatientInnengruppen entwickelt werden. Im Sinne von Präzisionsmedizin und personalisierter Medizin ist dies zweifellos ein sinnvoller Weg, da einerseits im individuellen Fall (gute) Wirksamkeit zu postulieren ist und andererseits auf Therapien verzichtet wird, die für einen Teil der Krebskranken wenig aussichtsreich sind. Präzisionsmedizin ist also nicht zuletzt auch ökonomisch attraktiv und sollte als Chance begriffen werden, die Behandlung von Krebs wirksamer, zielgerichteter und wertorientiert zu gestalten. Tatsächlich gab es in den letzten Jahren, gemessen an den gesamten Arzneimittelausgaben, im Bereich Onkologie absolut gesehen einen graduell geringen Anstieg. Im Jahre 2016 stellten onkologische Präparate mit 12,7 % am gesamten Arzneimittelmarkt allerdings einen vergleichsweise kleinen und damit beherrschbaren Ausgabenfaktor dar; bezogen auf das BIP betrugen die Ausgaben für hospital eingesetzte onkologische Arzneimittel 0,1 %.
Sparpotenzial durch Strukturqualität
In diesem Kontext ist anzumerken, dass Ausgabenreduktionen naturgemäß auch dann möglich sind, wenn viele PatientInnen im Rahmen von Studien behandelt werden, wie es beispielhaft bei Patientinnen mit Mammakarzinom der Fall ist. Tatsächlich sind zwei Drittel aller Mammakarzinom-Patientinnen der österreichischen Brustgesundheitszentren in klinische Studien eingebunden, auch sehr zu deren Vorteil, da dadurch ein frühzeitiger Zugang zu innovativen Therapien ermöglicht wird. Bedingung ist allerdings, dass die Behandlungen in auswählten spezialisierten Zentren stattfinden, um eine lückenlose Kontrolle des Behandlungsfortschrittes zu ermöglichen; auf diese Weise lässt sich der tatsächliche Wert neuer Krebsmedikamente bewerten. Dafür gibt es verschiedene Initiativen, eine davon ist die Bewertungsskala des klinischen Benefits nach der European Society of Medical Oncology-Magnitude of Clinical Benefit Scala (ESMO-MCBS). Für uns derzeit noch reichlich visionär, aber recht „spannend“ sind in diesem Kontext sog. Cost-Performance-Modelle: Vor dem Hintergrund steigender Arzneimittelkosten hat Novartis in den USA angeboten, die Bezahlung von Arzneimitten am Behandlungserfolg auszurichten.
Sehr geehrte Frau Kollegin, sehr geehrter Herr Kollege,
um die Finanzierungbarkeit unseres Gesundheitssystems auch in Zukunft sicherzustellen, ist es notwendig, komplexe Therapiekonzepte, so vor allem auch in der Onkologie, in Bezug auf Effektivität und (Kosten-)Effizienz zu evaluieren. Vorrangiges Ziel in diesem Kontext muss es allerdings in erster Linie sein, allen KrebspatientInnen eine qualitativ hochwertige Versorgung unabhängig vom Alter, Geschlecht, Herkunft und Wohnort zu gewährleisten. Zweifellos wird durch den Einsatz innovativer Onkologika ein wichtiger Beitrag zum Gewinn von Lebenszeit (Mortalität), zur Reduzierung der Krankheitslast (Morbidität) und zur Aufrechterhaltung bzw. zur Verbesserung der Lebensqualität geleistet. Das kann bei PatientInnen im erwerbsfähigen Alter die Aufrechterhaltung bzw. Wiedererlangung der Erwerbstätigkeit sein und bei PatientInnen im Rentenalter u. a. eine aktive Teilnahme an gesellschaftlichen Aktivitäten. Letztlich werden also zwar die Kosten für onkologische Arzneimittel weiter steigen, es ist jedoch nicht davon auszugehen, dass diese Steigerungen unser Gesundheitssystem über Gebühr belasten. Den höheren Ausgaben steht nicht nur ein individueller medizinischer Benefit gegenüber, sondern auch ein ökonomischer Nutzen für die Gesellschaft.