Bei uterinen Sarkomen handelt sich um eine Gruppe sehr seltener Malignome der Uterusmuskulatur, des uterinen Bindegewebes oder des endometrialen Stromas mit einer Inzidenz von 1,5–3/100.000 Frauen pro Jahr und einem mittleren Erkrankungsalter zwischen 50 und 70 Jahren. Dieser Artikel behandelt die 4 häufigsten Tumorentitäten der uterinen Sarkome:
- uterine Leiomyosarkome – uLMS (60–70 %)
- Low Grade endometriale Stromasarkome – LG-ESS (10 %)
- High Grade endometriale Stromasarkome – HG-ESS (10 %)
- undifferenzierte uterine Sarkome – UUS (10 %)
Risikofaktoren
Bei Frauen afrikanischer Abstammung zeigt sich die Inzidenz um das 2–3-Fache erhöht. Der Zustand nach Strahlentherapie des kleinen Beckens, die Einnahme von Tamoxifen sowie das Li-Fraumeni-Syndrom werden ebenso als Risikofaktoren gezählt.
Symptome
Für uterine Sarkome gibt es keine spezifischen Symptome, jedoch sollte bei einem schnell wachsenden Uterus, vor allem postmenopausal, Postmenopausenblutungen, einem erstmalig in der Postmenopause symptomatisch werdenden oder neu aufgetretenen „Myom“ sowie rezidivierenden Blutungsstörungen, das Vorliegen eines uterinen Sarkoms in die differenzialdiagnostischen Überlegungen miteinbezogen werden.
Diagnostik
Die Diagnose eines uterinen Sarkoms kann lediglich histologisch am Tumorgewebe gestellt werden, meist handelt es sich hierbei um einen Zufallsbefund am Hysterektomiepräparat.
Es gibt keine aussagekräftige Diagnostik, um präoperativ zwischen einem Leiomyom und einem uterinen Sarkom differenzieren zu können. Weder ein Schnellschnitt noch eine Hysteroskopie mit Curettage oder eine spezielle Bildgebung ermöglichen die Differenzierung zwischen einem benignen oder malignen Gewebe.
Der vaginale Ultraschall bleibt somit als bildgebende Methode das Mittel der Wahl, um bei beschriebenen suspekten Symptomen die Verdachtsdiagnose eines Sarkoms zu stellen. Hinsichtlich Staginguntersuchungen, bei einem histologisch verifizierten uterinen Sarkom, soll ein MRT des Beckens zur Beurteilung der lokalen Tumorausbreitung sowie eine CT des Thorax und des Abdomens zur Detektion etwaiger Fernmetastasierungen durchgeführt werden.
Therapie
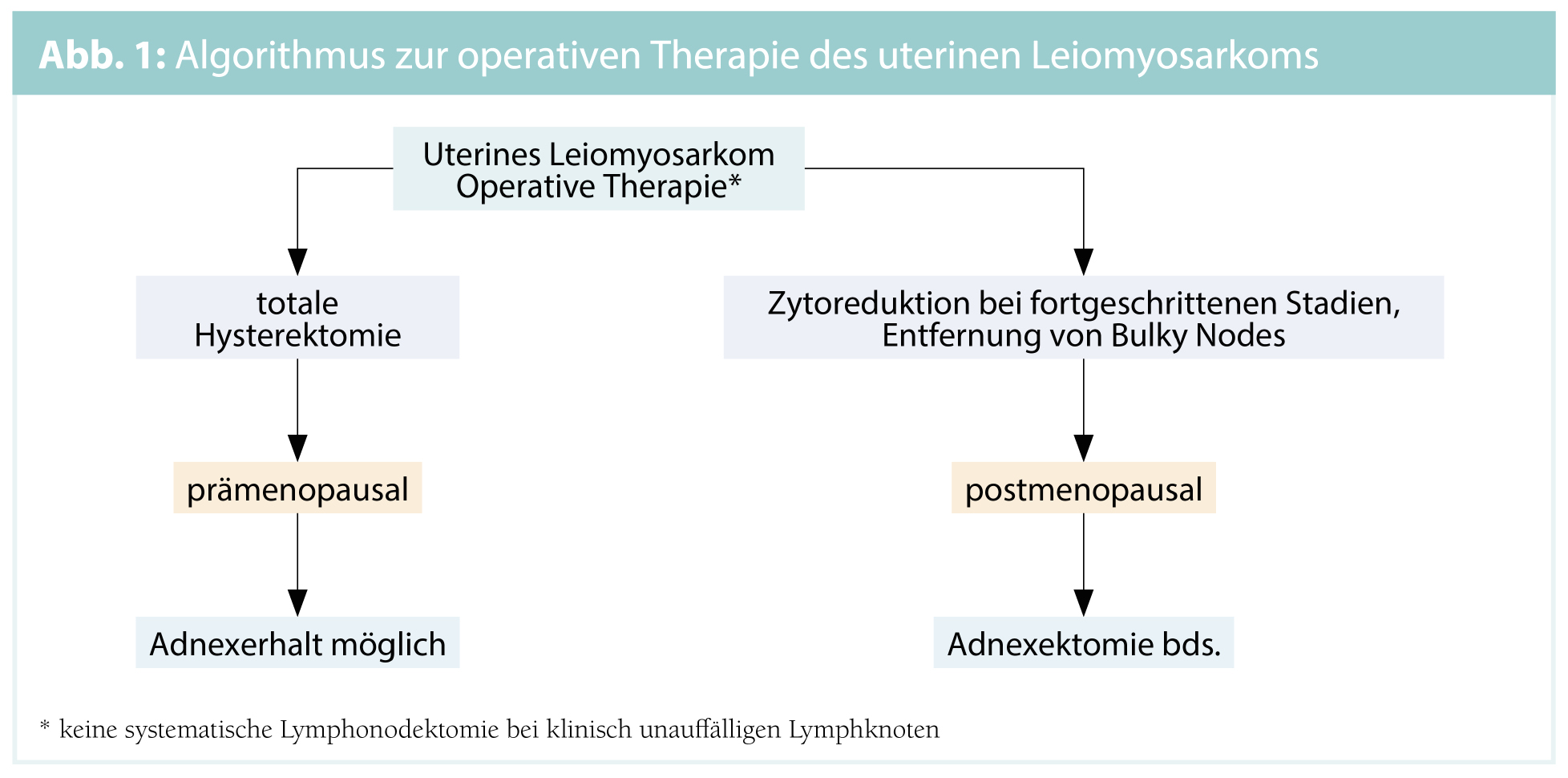
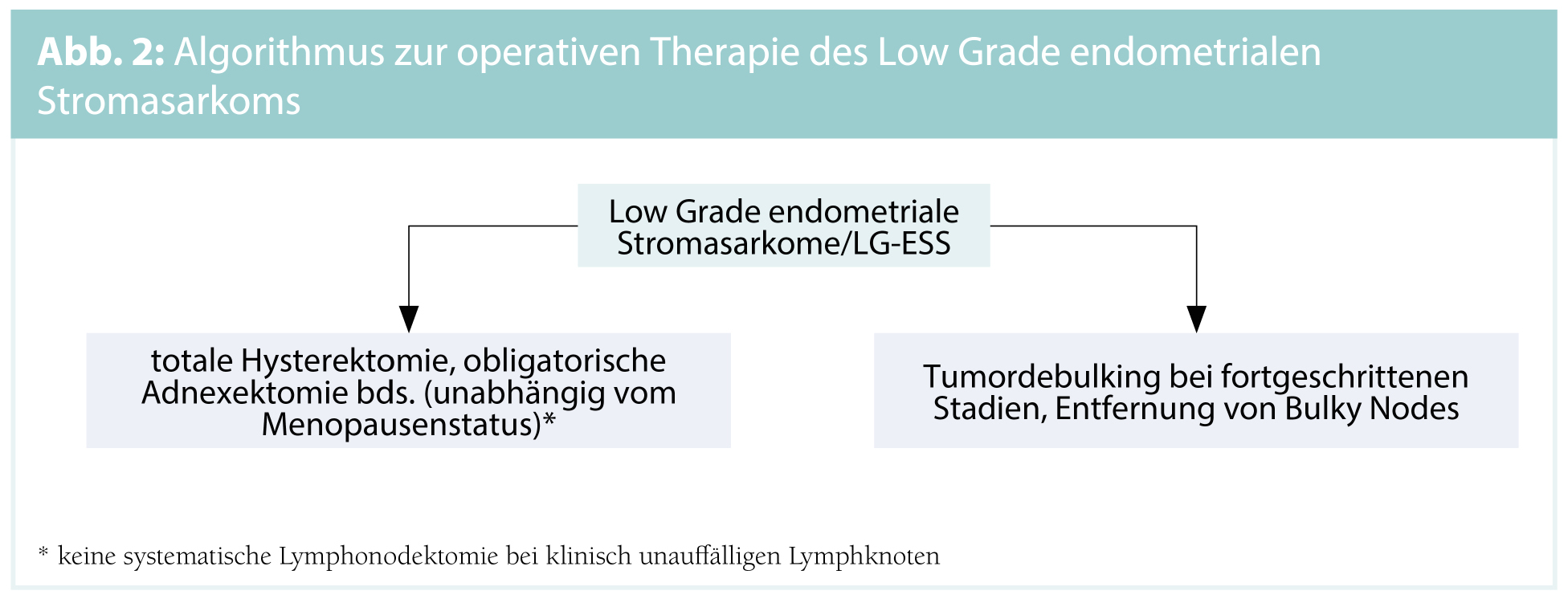
Die zugrundeliegende Therapie stellt die Operation mit dem Ziel einer R0-Resektion dar. Je nach Tumorentität wird eine totale Hysterektomie mit oder ohne beidseitiger Adnexektomie durchgeführt. Bei fortgeschrittenen Stadien soll eine Zytoreduktion angestrebt werden. Eine systematische Lymphadenektomie ist bei klinisch und bildgebend unauffälligen Lymphknoten nicht indiziert, da eine vorrangig hämatogene Metastasierung bekannt ist. Vergrößerte und suspekte Lymphknoten hingegen sollen im Sinne eines Lymphknotendebulkings entfernt werden. Bei Vorliegen von suspekten Symptomen beziehungsweise der präoperativen Verdachtsdiagnose eines uterinen Sarkoms darf kein Morcellement durchgeführt werden. Auch das Morcellement im Bergebeutel soll, da eine Tumorzellverschleppung nicht verhindert werden kann, unterlassen werden.
Einzelne Tumorentitäten
Uterine Leiomyosarkome (uLMS): Die uLMS machen 60–70 % der uterinen Sarkome aus. Das 5-Jahres-Gesamtüberleben liegt zwischen 40 und 50 %. Bezüglich der Rezidivraten sind Werte zwischen 50–70 % dokumentiert.
- Operative Therapie: Prämenopausal ist grundsätzlich der Adnexerhalt möglich, da nur äußerst selten Ovarmetastasen vorliegen.
- Adjuvante Therapie: Eine Radiotherapie (RT) wird nur bei einer R1/R2-Resektion durchgeführt. Gelingt eine R0-Resektion, ist keine RT notwendig. Ab einem FIGO-II-Stadium werden 6 Zyklen Doxorubicin als Mono-Chemotherapie (CTx) eingesetzt. Aromatasehemmer werden ab einem FIGO-I-Stadium beziehungsweise als Erhaltungstherapie nach abgeschlossener CTx ab FIGO-II-Stadium empfohlen, falls sich Östrogen- oder Progesteronrezeptoren am Tumorgewebe positiv erweisen.
- Rezidiv/Metastasen: Bei Oligometastasierung oder einem isolierten Rezidiv soll eine Komplettresektion angestrebt werden. Bei diffuser Metastasierung oder inoperablem Rezidiv steht die Systemtherapie an erster Stelle. Die LMS-04-Studie konnte ein signifikant besseres progressionsfreies Überleben bei Anwendung von 6 Zyklen Doxorubicin und Trabectedin (mit bis zu 17 Zyklen Trabectedin-Erhaltungstherapie) im Vergleich zu 6 Zyklen Doxorubicin-Monotherapie in der Erstlinientherapie des metastasierten oder primär inoperablem uLMS zeigen (HR 0,41 [0,29–0,58]). Eingang in Leitlinien hinsichtlich uteriner Sarkome hat diese Empfehlung bisher noch nicht gefunden. Eine palliative Strahlentherapie kann bei inoperablem isoliertem Rezidiv in Erwägung gezogen werden. Bei einem Progress unter laufender CTx können im palliativen Setting folgende Therapieoptionen nach erfolgter Nutzen-Risiko-Abwägung, im Sinne einer Einzelfallentscheidung, angedacht werden:
– Pazopanib
– bei somatischer BRCA2-Mutation: Off-Label-Therapie mit einem PARP-Inhibitor
– Pembrolizumab bei Mikrosatelliten-instabilen Tumoren
Low Grade endometriale Stromasarkome (LG-ESS): LG-ESS machen ca. 10 % der uterinen Sarkome aus. Das 5-Jahres-Gesamtüberleben wird mit einer Rate von 80–90 % dokumentiert.
- Operative Therapie: Beim LG-ESS handelt es sich um stark östrogenabhängige Tumoren, sodass ein Belassen der Ovarien nicht empfohlen wird.
- Adjuvante Therapie: Hinsichtlich der endokrinen Therapie werden Aromatasehemmer ab einem FIGO-II-Stadium empfohlen. Aufgrund der Östrogenrestwirkung ist Tamoxifen kontraindiziert. Weder eine CTx noch eine Strahlentherapie werden empfohlen.
- Rezidiv/Metastasen: Initial soll eine Evaluation hinsichtlich einer neuerlichen Komplettresektion erfolgen, da diese auch im Rezidivfall, die Therapie der ersten Wahl darstellt. Nach einer R1-Resektion kann eine lokale RT erwogen werden. Bei detektierter Fernmetastasierung soll als Erstlinientherapie eine Östrogenblockade durchgeführt und eine Aromatasehemmertherapie initiiert werden. Kommt es unter dieser Therapie zu einem Progress, wird die Mono-CTx mit Doxorubicin in Betracht gezogen.
High Grade endometriale Stromasarkome (HG-ESS) und undifferenzierte uterine Sarkome (UUS): HG-ESS und UUS machen jeweils ca. 10 % der uterinen Sarkome aus. Ein medianes Gesamtüberleben von ca. 1–2 Jahren ist dokumentiert. Es handelt sich um hormonunabhängige Tumoren mit einer stark gesteigerten Proliferation der Tumorzellen und einer schlechten Prognose.
- Operative Therapie (siehe Abb. 3)
- Adjuvante Therapie: Sowohl eine CTx als auch eine Strahlentherapie können erwogen werden. Aufgrund der spärlichen Datenlage soll es sich um eine Einzelfallentscheidung nach individueller Nutzen-Risiko-Abwägung handeln. Eine endokrine Therapie spielt aufgrund der hormonellen Unabhängigkeit dieser Tumoren keine Rolle.
- Rezidiv/Metastasen: Ziel bei einem Rezidiv soll nach Möglichkeit die R0-Resektion sein. Im Falle einer R1-Resektion oder eines inoperablen Lokalrezidivs kann eine palliative Strahlentherapie erwogen werden.Bei multiplen Fernmetastasen stellt die Mono-CTx mit Doxorubicin die Therapie der ersten Wahl dar. Kommt es unter dieser Therapie zu einem Progress, kann eine palliative Therapie mit Pembrolizumab oder Pazopanib diskutiert werden.
Nachsorge
In den ersten 3 Jahren nach Erstdiagnose sollen alle 3 Monate gynäkologische Untersuchungen (Spekulumeinstellung, Palpation, Vaginalsonografie) durchgeführt werden. In den anschließenden 2 Jahren erfolgen diese Untersuchungen alle 6 Monate, danach 1-mal jährlich. Zusätzlich sollte eine CT des Thorax sowie des Abdomens alle 6 Monate in den ersten 3 Jahren, danach 1-mal jährlich, erwogen werden.
ZUSAMMENFASSUNG: Uterine Sarkome sind eine seltene maligne Erkrankung des Uterus mit unterschiedlich häufigen Subtypen. Allen gemein ist die primär operative Therapie mit Ziel der R0-Resektion, auch im Rezidivfall. Die adjuvanten Therapieempfehlungen richten sich nach den jeweiligen Subtypen.