Mit internationaler Vernetzung und Wissensaustausch gegen COVID-19
Entgeltliche Einschaltung
Bislang wurden mehr als 1 Million Personen weltweit positiv auf SARS-CoV-2 getestet, die durchschnittliche globale Mortalität liegt bei 3,4 %. China, das anfänglich am stärksten betroffene Land, verzeichnet mittlerweile eine Stabilisierung der Lage, während sich Europa zum neuen Epizentrum der Erkrankung entwickelte. Medizin, Wissenschaft und Politik stehen nun vor der enormen Herausforderung, COVID-19 einzudämmen und Menschenleben zu retten, eine Aufgabe, die ausschließlich durch internationale Zusammenarbeit und offenen Wissensaustausch gelingen kann.
Zu diesem Zweck traten führende Experten aus China, Deutschland, Italien, Spanien und Frankreich am 28. 3. 2020 in einem von AstraZeneca unterstützten Webcast* zusammen, um ihre wissenschaftlichen Erkenntnisse und klinischen Erfahrungen im Management von COVID-19 mit einem breiten medizinischen Fachpublikum zu teilen.
Erfahrungen und Evidenz aus China und Europa
Progression zu schwerem Krankheitsverlauf verhindern
Im Gegensatz zur globalen, durchschnittlichen COVID-19-assoziierten Sterblichkeitsrate von 3‒4 % liegt diese in Shanghai bei etwa 1 %. Als ersten und wichtigsten Erfolgsfaktor für diese Mortalitätsreduktion nennt Prof. Wenhong Zhang, Leiter der Betreuungseinheit von COVID-19 in Shanghai, die Verhinderung der Progression von milden Erkrankungsformen zu einem schweren Verlauf. Aus Untersuchungen in Shanghai und Wuhan ging hervor, dass erhöhte LDH-, D-Dimer-, IL-6-, Ferritin- und kardiale Troponin-Werte sowie eine niedrige Lymphozytenzahl mit einem erhöhten Progressionsrisiko assoziiert sind und zur frühzeitigen Identifikation der Hochrisikopatienten (ca. 10‒20 % der Fälle) herangezogen werden können.
Im kritischen Stadium – Beatmung das Um und Auf
Die sofortige respiratorische Unterstützung von Patienten im intensivpflichtigen Stadium kann den Outcome deutlich verbessern, wie Daten aus Wuhan und Shanghai demonstrieren: Die Einleitung einer invasiven Beatmung bei 7 % der Patienten mit akutem Lungenversagen (ARDS) war mit einer Mortalität von über 50 % assoziiert, verglichen mit 23 % bei einer Beatmungsrate von 100 %. Bevorzugte Beatmungsmethoden variieren länderspezifisch, über die Vorteile einer Beatmung in Bauchlage bei Patienten mit COVID-19 herrscht in der Expertenrunde allerdings Konsens. Dies sei auch in frühen Stadien zu berücksichtigen, in denen COVID-19 primär mit Capillary Leakage und vermehrter extrapulmonaler Lungenflüssigkeit assoziiert ist, so Prof. Tobias Welte, Past President der European Respiratory Society.
Pharmakologische Interventionen
» Prof. Wenhong Zhang im Video
» Prof. Nanshang Zhong im Video
Ein Großteil der verfügbaren Interventionen ist für Patienten im fortgeschrittenen Stadium der Erkrankung indiziert. Glukokortikoide werden derzeit kontrovers diskutiert; klinische Erfahrungen legen jedoch nahe, dass eine niedrig-dosierte Kortikoidtherapie über einen kurzen Zeitraum bei Patienten mit hohem Risiko für raschen Progress zu ARDS einem Zytokinsturm entgegenwirken kann.
Die Wirksamkeit antiviraler Therapien wird in mehr als 200 klinischen Studien untersucht; die Kombination von Lopinavir-Ritonavir zeigte in einer klinischen Studie keine Wirksamkeit. Im Gegensatz dazu unterstützte der Wirkstoff Chloroquin (in China; in Europa wird überwiegend Hydroxychloroquin eingesetzt) die Verminderung der Viruslast unter die Nachweisgrenze (3 vs. 9 Tage) und reduzierte die Dauer von Fieberperioden
Auf Basis physiologischer Überlegungen wird vermutet, dass eine frühe antikoagulative Therapie die Bildung von Mikrothrombi verhindern und das Risiko für schwere Organschädigung reduzieren könnte; es besteht jedoch derzeit keine Evidenz aus Studien.
Weitere erfolgversprechende Therapieansätze, die derzeit in Studien untersucht werden, umfassen unter anderem anti-IL-6- und anti-IL-1(R)-Wirkstoffe und Plasmatransfusionen von rekonvaleszenten Personen.
Sonderfall: Patienten mit chronischen Lungenerkrankungen
Im Management von COVID-19 ist besonderes Augenmerk auf Patienten mit pulmonalen Vorerkrankungen zu legen, da diese Subgruppe sowohl ein höheres Risiko für schwere Krankheitsverläufe als auch ein höheres Mortalitätsrisiko (etwa 6-mal so hoch wie bei nicht Vorerkrankten) aufweist. COPD (chronisch obstruktive Lungenerkrankung) scheint Untersuchungen zufolge die häufigste Form pulmonaler Komorbiditäten darzustellen (in China: etwa 3 % der untersuchten Patienten).
Während bei COPD-Patienten mit stabiler Erkrankung bisherige Maßnahmen und Behandlungsschemata beibehalten und Follow-up-Termine weitgehend über telemedizinische Konsultation durchgeführt oder verschoben werden sollten, stellen COPD-Patienten mit akuter Exazerbation (AECOPD) eine diagnostische und therapeutische Herausforderung dar:
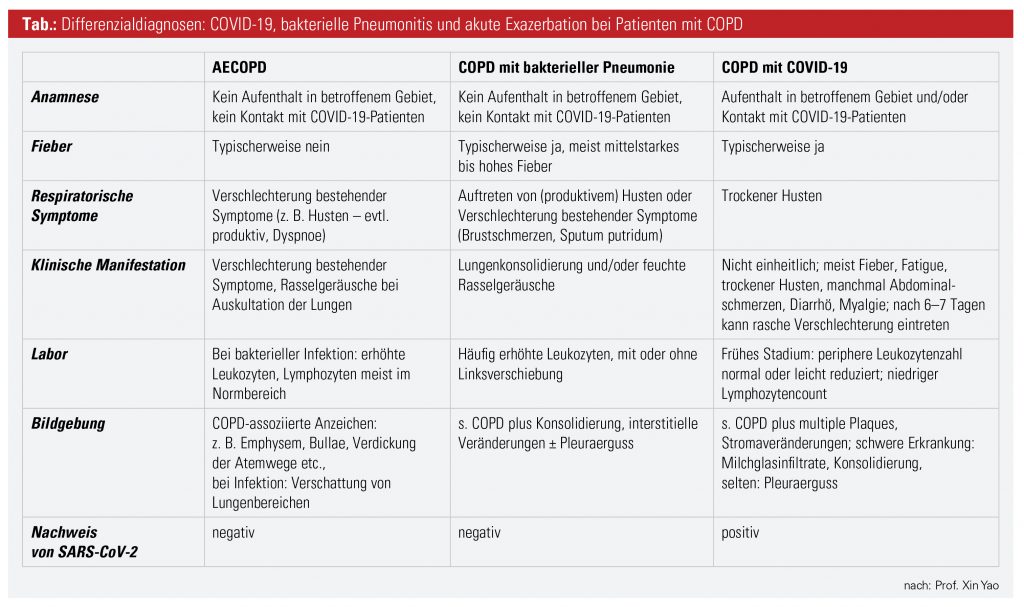
Herausforderung Differenzialdiagnose: Trockener Husten, Atemnot und herabgesetzte Lungenfunktion sind Symptome, die sowohl für COPD als auch COVID-19 charakteristisch sind; bei gleichzeitigem Auftreten beider Erkrankungen können die atypische klinische Manifestation und das eventuelle Auftreten von Bewusstseinsstörungen (Delir, Bewusstseinsverlust) die Diagnosestellung bzw. die Differenzialdiagnose erschweren. Des Weiteren darf auch die Möglichkeit einer bakteriellen Pneumonie nicht außer Acht gelassen werden. Die Tabelle bietet eine Zusammenfassung der diagnostischen Charakteristika von AECOPD, COPD mit bakterieller Pneumonie und COPD mit COVID-19 zur praktischen Unterstützung bei der Diagnosestellung.
Vorgehen bei AECOPD während der COVID-19-Epidemie: Bei Auftreten von Fieber, Husten, Kurzatmigkeit, Dyspnoe sollte – unter Einhaltung persönlicher Schutzmaßnahmen ‒ schnellstmöglich ein Krankenhaus aufgesucht werden. Vorangegangene Reisen und Kontakte sollten in der Anamnese gründlich abgeklärt werden, bei Verdacht auf COVID-19 sind Patienten rasch in ein Schwerpunktspital (entweder zur Quarantäne oder Behandlung) zu überführen. Sollte sich der Verdacht nicht bestätigen, wird empfohlen, die Behandlung nach Möglichkeit zuhause weiterzuführen.
Für die Zukunft
Mittlerweile wurde eine Vielzahl randomisiert-kontrollierter Studien gestartet, um die derzeitige Evidenz, die überwiegend auf Fallserien basiert, zu untersuchen und zu validieren. Mit diesen Daten soll künftig eine bessere Einschätzung und Bewertung des tatsächlichen Effekts eingesetzter pharmakologischer und technologischer Optionen ermöglicht und die Betreuung von Patienten mit COVID-19 maßgeblich verbessert werden.
Eine breitere Verfügbarkeit von diagnostischen (Schnell-)Tests sowie die Verbesserung der derzeit verfügbaren diagnostischen Methoden hinsichtlich Sensitivität und Spezifität sind Experten zufolge eine zweite zentrale Aufgabe für die nahe Zukunft. Vor allem nach Beendigung der Ausgangs- und Kontaktrestriktionen können breite Testprogramme das Risiko für einen erneuten Ausbruch reduzieren.
» Der Webcast zum Nachsehen
(Englisch OV, Deutsch, Französisch, Italienisch, Spanisch)
» Agenda und Einzelvorträge zum Nachsehen
(Englisch OV, Deutsch, Französisch, Italienisch, Spanisch)
Nächster COVID-19-Webcast am 18. April 2020:
Bitte berücksichtigen Sie, dass dieser Link erst ab 15. April 2020 freigeschalten ist » zur Anmeldung
*Webcast: 28. 3. 2020; 8:00‒11:00 GMT
Experten:
Ass. Prof. Dr. Christopher KM Hui, MBBS, PhD, FRCP; Hong Kong, China (Host)
Prof. Helen Lachmann; London, UK
Dr. Luis Pérez de Llano;# Lugo, Spanien
Prof. Dr. Carlos Almonacid Sánchez; Madrid, Spanien
Prof. Chun Pan, MD, PhD; Zhongda und Wuhan, China
Dr. Guillaume Ranchon; Lyon, Frankreich
Prof. Pierachille Santus, MD, PhD; Mailand, Italien
Prof. Dr. Tobias Welte; Hannover, Deutschland
Prof. Xin Yao, Jiangsu; China
Prof. Wenhong Zhang, MD, PhD; Shanghai, China
Nanshang Zhong MD, FRCS, FRCP
# Anm.: In der Benennung der Einzelvideos ist ein Fehler unterlaufen. Das Video mit der Bezeichnung „Speaker 4 Dr. Luis Liano“ ist der Beitrag von Dr. Luis Pérez de Llano
Entgeltliche Einschaltung von AstraZeneca Österreich GmbH
AT-3337 04.2020
Entgeltliche Einschaltung