80 % der krebskranken Kinder und Jugendlichen werden geheilt – und dann?
Tschüss Krebs! Hallo Spätfolgen.
Jährlich erkranken in Österreich ca. 300 Kinder und Jugendliche bis zum vollendeten 19. Jahr an Krebs.1 Die häufigsten Krebserkrankungen im Kindes- und Jugendalter sind Leukämien mit ca. 30 %, Tumorerkrankungen des zentralen Nervensystems (ZNS-Tumoren) mit ca. 24 % und Lymphome mit ca. 14 %. Dank multimodaler Therapiekonzepte und hoher Versorgungsstandards in Europa liegt die durchschnittliche 5-Jahres-Überlebensrate über die verschiedenen Diagnosegruppen hinweg – ZNS-Tumoren ausgeschlossen – in Österreich mittlerweile bei über 84 %. Die Überlebensraten bei ZNS-Tumoren liegen in Österreich zwischen 67 % und 77 %.2 In Österreich geht man daher von zumindest 4.000 Survivors aus, schwer abschätzbar ist darüber hinaus die Anzahl an Survivors, die in den vergangenen 20–30 Jahren behandelt wurden und „lost-to-follow-up“ sind. Circa zwei Drittel der Survivors entwickeln im Laufe ihres Lebens erkrankungs- und therapiebedingte Spätfolgen körperlicher wie psychosozialer Natur.3, 4
Körperliche Spätfolgen
Spätfolgen können durch die Erkrankung selbst oder durch therapeutische Interventionen verursacht sein. Solide Malignome verursachen eine lokale Zerstörung von gesundem Gewebe (z. B. Gehirn, Nieren, Knochen) und damit dauerhafte Funktionseinbußen. Diese Schäden bedürfen v. a. rehabilitativer Maßnahmen. Andererseits können chirurgische Interventionen, ionisierende Strahlen, chemotherapeutische und zielgerichtete Arzneimittel Schäden in gesunden Geweben und Organen verursachen. Das Ausmaß dieser Schäden ist von der Aggressivität der Erkrankung, vom Alter der Erkrankten, der Dosisintensität der gegebenen Therapien, genetischen Faktoren etc. abhängig. Therapieinduzierte Schäden können in allen Organen und Geweben auftreten, z. B. im Herz-Kreislaufsystem, den Lungen, in endokrinen Organen, im sensorischen System (Gehör und Augen), in den Gonaden, im Nervensystem, im muskuloskelettalen System und im Immunsystem. In einer rezenten Langzeitstudie wurden Survivors, die wegen unterschiedlicher Malignome im Kindesalter behandelt worden waren, mit altersangepassten Kontrollgruppen in den 3., 4. und 5. Lebensdekaden verglichen. Survivors nach ZNS-Malignomen hatten die höchste Rate an chronischen schweren Spätschäden (24 %), Survivors nach Keimzelltumoren hatten die niedrigste Rate (14 %).5 Bei ZNS-Tumoren ist zuerst bereits die Lokalisation des Tumors entscheidend. Liegt dieser im Bereich der Sehbahn, kann die Sehkraft beeinträchtigt sein, das kann bis zur Blindheit gehen. Manchmal liegt der Tumor im Bereich von wichtigen motorischen oder sensiblen Arealen, in denen die Bewegung und das Spüren gesteuert werden. Trotz Anwendung modernster Methoden in der Neurochirurgie können durch die Lage des Tumors und die Operation wichtige Areale verletzt werden, wodurch es zu Schwierigkeiten bei der Bewegung, bei den Empfindungen oder beim Sprechen kommen kann. Ist eine Bestrahlung notwendig und liegen die hormonellen Zentren im Bestrahlungsfeld, kann dies zu hormonellen Störungen führen, die in der Folge mit Medikamenten zu ersetzen sind. Durch die Strahlentherapie können auch Gefäße geschädigt werden, wodurch es langfristig öfter zu Schlaganfällen kommen kann. Strahlen- und Chemotherapie können das Gehör beeinträchtigen. Vor allem wenn die Wirbelsäule mitbestrahlt werden muss, kann das Wachstum gestört sein. Strahlentherapie und intraventrikuläre Chemotherapie können zudem Beeinträchtigungen der Merk- und Konzentrationsfähigkeit auslösen. Besonders gefürchtet sind nach Chemo- und Strahlentherapie sogenannte Zweittumoren, die durch die vorangegangene Therapie verursacht werden. Kardiovaskuläre Spätfolgen werden beispielsweise v. a. durch Arzneimittel wie Anthrazykline (v. a. ab einer Kumulativdosis > 250 mg/m2 und bei Kleinkindern) und ionisierende Strahlen, die auf das Herzgewebe einwirken, verursacht. Survivors nach einer Knochensarkomtherapie im Kindesalter hatten z. B. im 3. Lebensjahrzehnt etwa die gleiche Rate an schweren chronischen kardiovaskulären Störungen wie ein Vergleichskollektiv in der 5. Lebensdekade. Da die Inzidenz an schweren kardiovaskulären Spätschäden in den Folgedekaden noch deutlich zunahm, sollte durch entsprechende Maßnahmen (z. B. medikamentöse Therapie einer Hypertonie oder Hypercholesterinämie, Bewegung) eine Vermeidung von weiteren kardiovaskulären Risikofaktoren erfolgen.
Psychosoziale Spätfolgen
Neben den beschriebenen körperlichen Spätfolgen ist ein Teil der Survivors von psychosozialen, kognitiven, emotionalen und/oder sozialen Spätfolgen betroffen.6 Auch diese können einerseits durch die Erkrankung selbst oder eine bestimmte Behandlung bedingt sein (z. B. kognitive Einschränkungen nach Bestrahlung des ZNS). Andererseits können psychosoziale Spätfolgen auch eine Folge negativer Erfahrungen im Verlauf der Erkrankung sein. Die Auseinandersetzung mit einer lebensbedrohlichen, unter Umständen wiederkehrenden Erkrankung, vielfältige, häufig schmerzhafte oder ängstigende medizinisch-diagnostische und -therapeutische Maßnahmen, körperliche Funktionsverluste u. v. m. können zu einer deutlichen psychosozialen Belastung führen.7 Ob eine derartige Belastung zu langfristigen psychosozialen Spätfolgen (z. B. Angststörung, Posttraumatische Belastungsstörung, Arbeitsplatzverlust) führt oder nicht, hängt von vielfältigen Faktoren ab: Neben bekannten Risikofaktoren (z. B. ZNS-Tumor, Stammzelltransplantation, eingreifende Operationen, aber auch ein erhöhtes Ausmaß an krankheitsunabhängigen Belastungen) entscheidet darüber auch das Ausmaß an individuellen und sozialen Schutzfaktoren (z. B. günstige Verarbeitungsstrategien oder familiärer Zusammenhalt). Ein Review der Children’s Oncology Group8 zeigt, dass zwar der Großteil der Survivors über relativ wenige psychosoziale Probleme berichtet, allerdings eine bedeutsame Untergruppe gravierende Schwierigkeiten bis hin zu einem erhöhten Vorkommen von Suizidgedanken erlebt. Brinkman et al.9 beschreiben zudem, dass Survivors seltener in einer Beziehung leben und ein unabhängiges Leben führen, weniger oft eine höhere Ausbildung abschließen bzw. eine Vollzeitanstellung innehaben und insgesamt in einer schlechteren sozioökonomischen Lage leben. Dementsprechend fanden auch Mader et al.10 in einer Metaanalyse von 27 kontrollierten Studien, dass Survivors einer Krebserkrankung im Kindes- und Jugendalter das 1,5-fache Risiko für Arbeitslosigkeit aufweisen, Survivors einer Hirntumorerkrankung sogar das 4,62-fache Risiko. Psychosoziale Spätfolgen können daher zu deutlichen Einschränkungen in unterschiedlichen Lebensbereichen führen und in der Folge die Teilhabe am gesellschaftlichen Leben gefährden. Wie eng körperliche und psychosoziale Spätfolgen oft zusammenhängen und wie sie sich auf die unterschiedlichen Lebensbereiche der Betroffenen auswirken können, illustriert das Fallbeispiel.
Nachsorge ist Vorsorge!
In einem Review11 zeigte sich, dass Survivors einen besseren Gesundheits- und Ausbildungsstatus aufweisen, wenn sie in einem Nachsorge-Setting eingebettet sind – was wiederum die Notwendigkeit einer lebenslangen Nachsorge und kontinuierlichen Information über Spätfolgen verdeutlicht. Nachsorge kinderonkologischer Erkrankungen muss aus medizinischer Sicht einige wichtige Aspekte abdecken: Früherkennung von Rezidiven und Spätfolgen, Behandlung und Monitoring bestehender Spätfolgen, Früherkennung von Zweitmalignomen.12 Psychosozial ist ein regelmäßiges Screening von schulischen/beruflichen Belangen, emotionalen Schwierigkeiten und riskantem Gesundheitsverhalten indiziert.13 Die Nachsorge-ExpertInnen der kinderonkologischen Zentren Graz, Innsbruck, Linz und Wien innerhalb der Arbeitsgruppe für Pädiatrische Hämatologie und Onkologie (AGPHO) arbeiten an österreichweiten einheitlichen Nachsorge-Standards. Im Zuge dessen definierten sie zwei Phasen der Nachsorge: die Kurzzeitnachsorge (KZN) und die Langzeitnachsorge (LZN).14 KZN wird bis zu 10 Jahre nach Therapieende an den kinderonkologischen Zentren durchgeführt, unabhängig vom PatientInnenalter und entsprechend spezieller Nachsorgeschemata je nach Grunderkrankung*. 10 Jahre nach Therapieende werden die Survivors von den kinderonkologischen Zentren zur LZN im Erwachsenenbereich übergeben. Dort erfolgt die Nachsorge in unterschiedlicher Intensität je nach internationaler Risikoeinstufung der Survivors in drei Gruppen: Gruppe 1 mit niedrigem Spätfolgenrisiko, Gruppe 2 mit mittlerem Spätfolgenrisiko und Gruppe 3 mit hohem Spätfolgenrisiko.15 Da Spätfolgen noch Jahrzehnte nach Ende der Behandlung der ursprünglichen Krebserkrankung auftreten und viele davon eine dauerhafte Behandlung bedingen, ist für viele Survivors lebenslange Nachsorge notwendig. Daher sollten Survivors und deren Angehörige frühzeitig über das bestehende Spätfolgen-Risiko und die resultierende Notwendigkeit einer regelmäßigen Nachsorge aufgeklärt werden.
Was ist dann das Problem? Die Lücken im System!
Während die KZN aufgrund der dort vorhandenen und gebündelten Expertise sowie der nötigen Infrastruktur zumeist an den kinderonkologischen Behandlungszentren abgedeckt werden kann – zumindest in West- und Zentraleuropa –, stellt die LZN in weiten Teilen Europas eine große Versorgungslücke dar. Eine klassische Transition** in die Strukturen der Erwachsenenonkologie ist für Survivors einer kindlichen Krebserkrankung meist nicht möglich. Die Betroffenen finden im Erwachsenenbereich aufgrund der Multidimensionalität und Seltenheit ihrer Beschwerden nicht die nötige Versorgung. An ihrem kinderonkologischen Zentrum können sie jedoch aufgrund ihres Alters nicht mehr behandelt werden – denn dafür fehlen in der Pädiatrie die rechtlichen Grundlagen, eine altersentsprechende Infrastruktur und insbesondere auf die Gruppe der jungen Erwachsenen spezialisierte interdisziplinäre Kompetenzen. Wohin sollen sie sich also wenden?
Time to act! Now.
Aufgrund der steigenden Heilungsraten gewinnt eine umfassende, personenzentrierte und multiprofessionelle Nachsorge immer mehr an Bedeutung – für die Betroffenen ebenso wie für die BehandlerInnen. Europaweit arbeiten Interessenvertretungen und Fachgruppenvereinigungen seit Langem daran, Bewusstsein für die Notwendigkeit lebenslanger Nach-sorge zu schaffen und die benötigten Versorgungsstrukturen aufzubauen.12, 16–18 Im EU-geförderten PanCareFollowUp-Projekt19 wird derzeit ein Konzept entwickelt, wie LZN den aktuellen Forschungsstandards folgend optimal umgesetzt werden soll. Im Zuge dessen werden in Kooperation mit Health Care Professionals zahlreicher Fachgruppen und Universitätskliniken sowie der Europäischen Kinder-Krebs-Hilfe Dachorganisation CCI Europe u. a. internationale Nachsorge-Guidelines und -Empfehlungen fertiggestellt, ein personenzentriertes Langzeit-Versorgungsmodell entwickelt und an mehreren kinderonkologischen Zentren getestet und validiert. Zudem wird am sog. Survivorship-Passport (SUPA) weitergearbeitet: Der SUPA ist eine elektronische Gesundheitsakte, die sämtliche Informationen über Diagnose, erfolgte Behandlung, Kumulativdosen und dem daraus resultierenden Spätfolgenrisiko und Nachsorgeempfehlungen enthält. Er soll den Survivors als Edukations-Mittel und Werkzeug zum Gesundheitsmanagement dienen sowie ihren BehandlerInnen eine Hilfestellung in Durchführung und Koordinierung der Nachsorge geben.20 Diese europaweiten, wie auch zahlreiche nationale Projekte, die ob des großen Bedarfes der Betroffenen initiiert wurden, profitieren gegenseitig voneinander: Nationale Erfahrungen fließen in die EU-Projekte ein, die Ergebnisse der EU-Projekte können später in die nationalen Konzepte zurückfließen.
Time to act now – in Österreich!
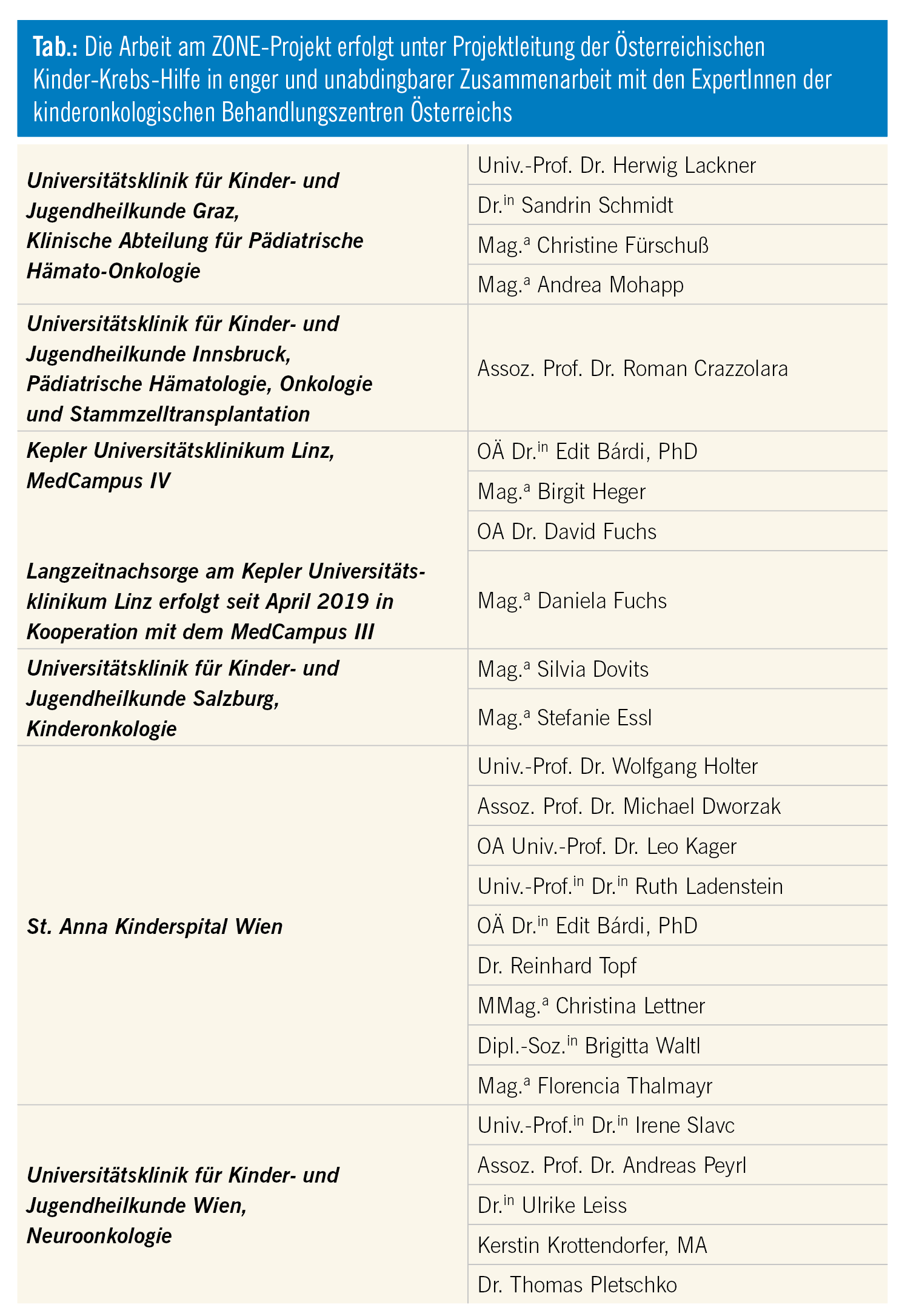
In Österreich wird im Rahmen vom Projekt ZONE (Zentrum für onkologische Nachsorge Erwachsener) der Österreichischen Kinder-Krebs-Hilfe (ÖKKH) und der Survivors*** am Aufbau flächendeckender und standardisierter Langzeitnachsorge-Strukturen gearbeitet. Diese Arbeit erfolgt in enger Zusammenarbeit mit den medizinischen und psychosozialen Nachsorge-ExpertInnen der kinderonkologischen Behandlungszentren des Universitätsklinikums Graz – wo es bereits seit 2015 eine an die kinderon-kologische Abteilung angegliederte LZN gibt –, des St. Anna Kinderspitals und der Universitätsklinik für Kinder- und Jugendheilkunde Wien, des Kepleruniversitätsklinikums Linz, der Salzburger Landeskliniken und der Universitätsklinik für Kinder- und Jugendheilkunde Innsbruck.
Der Bedarf bestimmt das Modell, und das Modell ist multiprofessionell sowie interdisziplinär
„It’s not over when it’s over – Es ist nicht vorbei, wenn es vorbei ist“, heißt es in einem Post der aktuellen Aufklärungskampagne RaiseYourHands4Survivors von CCI Europe, der in Kooperation mit der ÖKKH auch hierzulande in den sozialen Medien gelauncht wurde. „Wir haben um unser Überleben gekämpft und wollen dieses Leben nun auch in bestmöglicher Qualität leben“, ist als Zitat des Europäischen Survivors-Netzwerks auf einem weiteren Post zu lesen. Beide Tatsachen spiegeln wider, weshalb PatientInnenvertreterInnen der Survivors im Jahr 2013 eine Arbeitsgruppe ins Leben riefen mit dem Ziel, die LZN für ihre Peers zu verbessern. Mit Unterstützung der ÖKKH entwickelte sich aus der ehrenamtlichen AG das Projekt „ZONE“, Zentrum für onkologische Nachsorge Erwachsener. Mittlerweile erfolgt die Arbeit an der ZONE österreichweit in enger Zusammenarbeit mit den medizinischen und psychosozialen Nachsorge-ExpertInnen der kinderonkologischen Behandlungszentren (involvierte Experten siehe Tab.). Im Zuge einer an allen Zentren durchgeführten Bedarfserhebung21 zeigte sich, dass es regionaler Koordinationsstellen für LZN bedarf, an die die Survivors im Erwachsenenalter und nach Abschluss der KZN von ihren KinderonkologInnen übergeben werden können. In diesen Stellen müssen multiprofessionelle Kernteams tätig sein, die die LZN der Survivors koordinieren. Bei Bedarf wird an z. B. niedergelassene FachärztInnen oder PsychotherapeutInnen überwiesen, zusammenfassende Befundbesprechungen finden wiederum in den Koordinationsstellen statt. Dafür ist es laut ExpertInnen unerlässlich, ein österreichweites SpezialistInnen-Netzwerk im Erwachsenenbereich aufzubauen, an das bei Bedarf weiterverwiesen werden kann. Während die regionalen Stellen für die Versorgung der Survivors zuständig sein werden, wird zusätzlich eine zentrale Stelle nicht-versorgungsorientierte Aufgaben wie Forschung, Website-Verwaltung und Qualitätssicherung abdecken.
Acht Augen sehen mehr als zwei – ein integriertes Versorgungskonzept
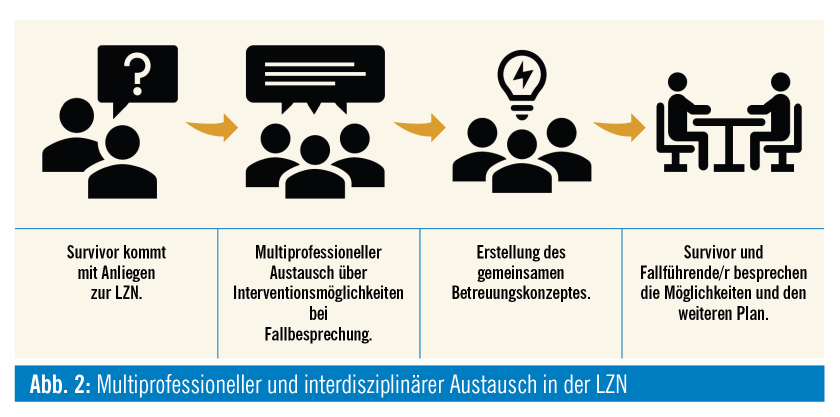
Speziell in der LZN können gesundheitliche wie psychosoziale Folgen auftreten, die die Betroffenen erheblich in ihrer Lebensqualität und Leistungsfähigkeit einschränken, von ihnen selbst aber nicht mehr mit der früheren Krebserkrankung in Zusammenhang gebracht werden. Daher ist besonders für diese Zielgruppe ein multiprofessionelles Team, das in engem und regelmäßigem Austausch untereinander und mit den Betroffenen steht, von hoher Wichtigkeit. Laut ZONE-Konzept umfasst jedes multiprofessionelle Kernteam je eine/n Case-ManagerIn, MedizinerIn (z. B. InternistIn, EndokrinologIn oder Hämato-OnkologIn), klinische/n (Neuro-)PsychologIn sowie eine/n klinische/n SozialarbeiterIn die eng vernetzt interdisziplinär zusammenarbeiten. Kernelemente sind dabei gemeinsame Fallbesprechungen sowie die Konzipierung gemeinsamer Betreuungskonzepte (Abb. 2).22 Die Vorgehensweise im Fall von Herrn B., der in den frühen 90er Jahren aufgrund einer kindlichen Leukämie behandelt wurde und sich knapp 30 Jahre später aufgrund von Spätfolgen im St. Anna Kinderspital meldet, illustriert den Ablauf.
Ausblick
Die aktuellen Entwicklungen verdeutlichen, wie groß die Wichtigkeit der Langzeitnachsorge für die stetig wachsende Anzahl an Survivors kinderonkologischer Erkrankungen ist – und wie dringend sie benötigt wird. Sie zeigen die Wichtigkeit der Zusammenarbeit aller beteiligten Gruppen in diesem Bereich: KinderonkologInnen, PsychologInnen, Gesundheits- und KrankenpflegerInnen, SozialarbeiterInnen, Survivors, Kinder-Krebs-Hilfe Organisationen und ErwachsenenmedizinerInnen. Nur, wenn die benötigten Konzepte miteinander erarbeitet werden, können Modelle entstehen, die tatsächlich am Bedarf der Survivors orientiert sind. In der Kinderonkologie in Österreich haben die letzten Jahre viele Veränderungen und Verbesserungen gebracht: In Graz gibt es seit 2015 eine eigene Stelle für Langzeitnachsorge, die von den Survivors stark frequentiert wird. Im Zuge des ZONE-Projekts konnte 2019 eine Langzeitnachsorgestelle in Linz gestartet werden, in Innsbruck finden diesbezüglich Gespräche statt und in Wien ist ein Pilotprojekt der Stadt Wien in Kooperation mit der Wiener Gebietskrankenkasse, dem St. Anna Kinderspital, der Universitätsklinik für Kinder- und Jugendheilkunde und der Kinder-Krebs-Hilfe in Planung. Die nächsten Jahre werden spannend. Sie werden zeigen, wie die Implementierung gelingt. In der Hoffnung, dass sich die Langzeitversorgung von ehemals an Krebs erkrankten Kindern und Jugendlichen vom Projektcharakter wegentwickelt und stattdessen flächendeckend in die Regelversorgung übergeht.