Kommentar: K. M. Gust
Die Implementierung der Checkpointinhibitoren (CPI) hat die Therapie des Urothelkarzinoms revolutioniert. Insbesondere zeichnen sich diese durch ein bisher nie beobachtetes Langzeitansprechen aus – jedoch nur bei einer Minderheit in unselektionierten Patientenkohorten im Rahmen der klinischen Studien in der Erst- und Zweitlinientherapie. Im Zeitalter der zielgerichteten Therapien wird klar, dass die Etablierung von prädiktiven Biomarkern unabkömmlich ist.1 Nach initialer Euphorie über PD-L1 als potentiellem Biomarker, basierend auf Daten aus frühen Phase-I/II-Studien, zeigten die Daten aus den nachfolgenden Phase-II/III-Studien in den unterschiedlichen Therapielinien hinsichtlich des prädiktiven Werts von PD-L1 sehr variable und teils sogar widersprüchliche Ergebnisse2, 3. Insgesamt scheint eine PD-L1-Positivität jedoch mit einem verbesserten Ansprechen auf eine CPI-Therapie verbunden zu sein. Erschwerend für die Vergleichbarkeit der Ergebnisse zwischen den einzelnen Studien erwiesen sich die unterschiedlichen Antikörper, Färbeplattformen und Auswertungsalgorithmen, welche Anwendung fanden. Dies führte dazu, dass der Stellenwert von PD-L1 teils sehr kontrovers diskutiert wurde. Die PD-L1-Expression ist sehr variabel, und zwar sowohl innerhalb eines Tumors wie auch zwischen Primärtumor und Metastase. Zudem kann sich die Expression auch über die Zeit und durch vorhergehende Therapien verändern.4–6 Im Rahmen der klinischen Studien wurde zum Großteil auf archivierte Tumorproben zurückgegriffen, was die Analyse des prädiktiven Werts in diesem Kontext beeinflussen kann.
Letztendlich erfolgte die initiale Zulassung der Substanzen sowohl durch FDA und EMA unabhängig vom PD-L1-Status im Rahmen der Erst- und Zweitlinientherapie. Zuletzt erfolgte die Zulassungsbeschränkung von Atezolizumab und Pembrolizumab in der Erstlinientherapie bei Cisplatin-ungeeigneten Patienten. So wird hier nun sowohl von der EMA als auch der FDA die positive PD-L1-Testung vor Beginn einer Therapie gefordert, wobei hierbei die jeweilige substanzspezifische Auswertungsmethodik zu beachten ist.7, 8
IC (Atezolizumab): Es werden positiv färbende tumorinfiltrierende Immunzellen (Lymphozyten, Makrophagen, dendritische Zellen und Granulozyten) als Prozentwert der Tumorfläche bestimmt. Dieser Score findet nach Färbung mit dem SP142-Antikörper in Zusammenhang mit einer Atezolizumab-Therapie Verwendung.
CPS (Pembrolizumab): Der Combined Positive Score, getestet in den Studien für Pembrolizumab mit dem Antikörperklon 22C3, ist eine kombinierte Auswertung von Tumor- und Immunzellen.
Die Problematik liegt darin, dass die Beschränkung der Zulassung auf einer Zwischenanalyse bisher unveröffentlichter Daten der aktuell laufenden Phase-III-Erstlinienstudien basiert (IMvigor 130, KEYNOTE-361), welche Atezolizumab und Pembrolizumab als Monosubstanzen im Vergleich zur Standardchemotherapie oder einer kombinierten Immunchemotherapie untersuchen.9, 10
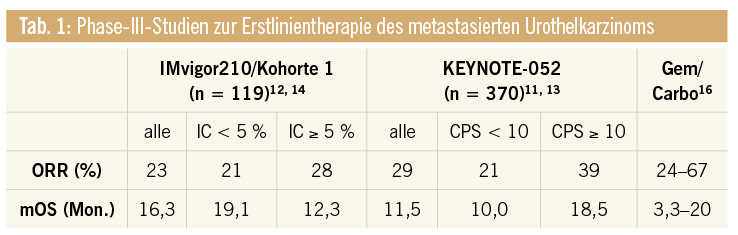
Die bisher vorliegenden Ergebnisse aus den einarmigen Phase-II-Studien für die Erstlinientherapie (IMvigor 210/Kohorte 1 und KEYNOTE-052) waren hinsichtlich des prädiktiven Wertes von PD-L1 nicht konklusiv.11–14 Während der CPS unter Therapie mit Pembrolizumab zu einer Erhöhung der Ansprechrate und einem verlängerten Gesamtüberleben führte, ergab sich für IC unter Atezolizumab-Gabe keine klinisch verlässlich nutzbare Prädiktion. Zwar zeigte sich bei PD-L1-positiven Patienten eine Erhöhung der objektiven Ansprechrate, welche jedoch nicht zu einer Verlängerung des medianen Gesamtüberlebens bei PD-L1-positiven Patienten führte.
Betrachtet man die Ergebnisse der Phase-II-Erstlinienstudien mit Checkpointinhibitoren beim Cisplatin-ungeeigneten Patienten, so finden sich je nach Kohorte und PD-L1-Status objektive Ansprechraten bei bis zu 39 %, bei einem verbesserten Ansprechen von Patienten mit PD-L1+-Tumoren. Vergleicht man jedoch das mediane Gesamtüberleben, so sind die Ergebnisse für den prädiktiven Stellenwert von PD-L1 kontrovers, da zumindest in den bisher publizierten einarmigen Phase-II-Studien eine positive Testung für PD-L1 nur in einer der beiden Studien zu einem verlängerten Gesamtüberleben führte (im Vergleich zu Patienten mit PD-L1–-Tumoren) (Tab. 1).
Vergleicht man die Erstlinien-Therapie mit Checkpointinhibitoren mit historischen Ergebnissen der Kombinationschemotherapie Gemcitabin/Carboplatin (Gem/Carbo), so liegen vergleichbare, wenn nicht niedrigere Ansprechraten vor, bei jedoch vergleichsweise längerem medianen Gesamtüberleben (Tab. 1).
Subgruppenanalysen der IMvigor210/Kohorte1 und KEYNOTE-052-Studie ergeben insbesondere für Patienten mit alleinig vorliegender Lymphknotenmetastasierung eine erhöhte Ansprechrate und ein verlängertes medianes Gesamtüberleben im Vergleich zur unselektionierten Gesamtpopulation.
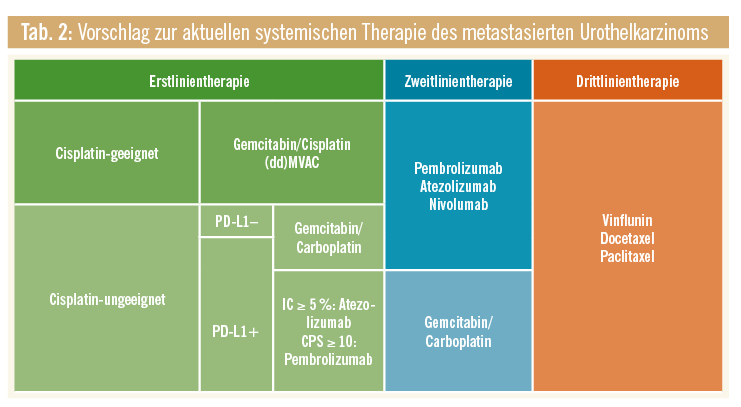
Dies könnte Hinweis darauf geben – auch wenn dies lediglich kleine Patientengruppen innerhalb der Studien sind –, dass genau diese von einer CPI-Therapie profitieren könnten. Hingegen ist der Nutzen einer CPI-Therapie im Vergleich zur Chemotherapie mit Gem/Carbo, insbesondere in unselektionierten Patienten, nicht derartig eindeutig. Zusammenfassend bleibt die aktuelle Empfehlung der EMA und FDA zu beachten, dass lediglich Cisplatin-ungeeignete Patienten mit PD-L1+-Tumoren in der Erstlinie mit CPI behandelt werden sollten, jedoch Patienten mit PD-L1–-Tumoren eine Erstlinienchemotherapie erhalten sollten. Zusätzlich stellt sich die Frage, ob sich Patienten mit hohem Risikoprofil und rascher Tumorprogression nicht auch einer initialen Chemotherapie unterziehen sollten, um eine möglichst rasche Tumorkontrolle zu erzielen (Tab. 2).
Abzuwarten bleiben die endgültigen Ergebnisse der Phase-III-Studien zur Erstlinientherapie sowie insbesondere der neoadjuvanten Studien, um den Stellenwert von PD-L1 zu evaluieren, da diese einen direkten Vergleich von gepaarten prä- und posttherapeutischen Tumorproben erlauben. Vorläufige Ergebnisse dieser Studien (PURE-01, ABACUS) zeigen aktuell sehr vielversprechende Ergebnisse für den Nutzen dieser Substanzen bei muskelinvasiven Blasenkarzinomen und unterstreichen durch eine verbesserte histologische komplette Ansprechrate in PD-L1+-Tumoren den Stellenwert als potentielle Biomarker.18, 19