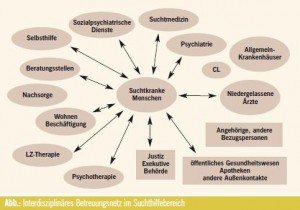
Interdisziplinäre Betreuung von Alkoholkranken
Das Bemühen um Interdisziplinarität, verstanden als gemeinsame Arbeit verschiedener Berufsgruppen oder Institutionen unter egalitären Bedingungen, ist seit vielen Jahren Thema in der Medizin. Insbesondere in der Psychiatrie oder psychiatrienahen Bereichen konnten bisher deutliche Fortschritte in der Entwicklung von Teams von der Multiprofessionalität zur Interdisziplinarität erzielt werden. Interdisziplinarität kann auf zwei Weisen verstanden werden: einerseits als gleichberechtigtes Miteinander von unterschiedlichen Berufsdisziplinen (in der Suchtmedizin sind dies Psychiater, Mediziner aus sogenannten „somatischen Fächern“, Gesundheits- und Krankenpflege, Psychologie, Psychotherapie, Ergotherapie, Sozialarbeit u. a.), andererseits als parallele oder sequentielle Koopera – tion von unterschiedlich fokussierten Strukturen des Gesundheits- und Sozialwesens in der Behandlung komplex erkrankter Menschen. Im ersten Fall, innerhalb von Teams, gelingt es in der Regel Interdisziplinarität zu leben, schwieriger erscheint das Erreichen einer für die Patienten hilfreichen Interdisziplinarität zwischen Behandlungsstrukturen.
Fragmentierung des Suchthilfesystems
Man könnte also von einer Fragmentierung des Betreuungssystems sprechen, welche sich am Beispiel des Suchthilfesystems gut zeigen lässt. So unterscheidet Wienberg (1992) drei Bereiche im Gesundheitssystem, welche auf ganz unterschiedliche Weise mit Suchtkranken in Berührung kommen.
- Am sichtbarsten ist das abstinenzorientierte Suchthilfesystem mit dem Ziel möglichst dauerhafter befriedigender Abstinenz als Krankheitsbewältigungsmöglichkeit für die behandelten Patienten. Dieser hochschwellige Behandlungsbereich kann jedoch nur einen bestimmten Teil der Betroffenen zu einem günstigen Zeitpunkt ihrer Abstinenzmotivation erreichen, er gilt jedoch weithin als die Behandlungsmethode der ersten Wahl bei alkoholkranken Menschen.
- Einen ganz anderen Aspekt der Alkoholkrankheit decken akutpsychiatrische Einrichtungen ab, in denen sich bis zu 40 % der Aufnahmen aus substanzbedingten Störungen rekrutieren. Hier werden alkoholkranke Patienten mit psychiatrischen Zusatzdiagnosen und meist geringen Veränderungsressourcen zur Krisenintervention aufgenommen. Nach Ab – klingen der akuten psychiatrischen Symptomatik fehlen sehr häufig Anknüpfungspunkte im extramuralen Bereich.
- Die Hauptlast der Suchtkrankenversorgung trägt die somatisch-medizinische Basis- bzw. Akutversorgung. 75 % aller alkoholkranken Menschen werden zumindest einmal pro Jahr in der hausärztlichen Praxis gesehen, 25 % aller Alkoholkranken werden zumindest einmal pro Jahr im somatischen Krankenhaus aufgenommen, im höheren Alter liegen die Schätzungen sogar darüber. Die in diesem Bereich tätigen Professionisten erleben sich meist als abgeschnitten vom Suchthilfesystem (und seinen Ansprüchen) und leiden in Bezug auf den Umgang mit Suchtkranken fälschlicherweise unter Insuffizienz- und Ohnmachtsgefühlen.
- Ein vierter, sehr wesentlicher Bereich stellen extramurale psychosoziale Beratungs- und Betreuungseinrichtungen für Abhängigkeitskranke dar, welche außerhalb des klassischen Medizinsystems ein breites Spektrum an Leistungen von der unverbindlichen Beratung bis zur spezifisch therapeutischen abstinenzorientierten Nachsorge anbieten. Noch weiter außerhalb des psychosozialen Versorgungssystems liegen die Selbsthilfeeinrichtungen (Anonyme Alkoholiker, Blaues Kreuz), deren Bedeutung von Seiten der Professionisten unterschätzt wird.
Die interdisziplinäre Betreuung von Alkoholkranken spielt sich also in einer enormen Bandbreite von basismedizinischer Versorgung, Akutintervention und rehabilitativen Interventionen ab. Die unterschiedlichen Schwerpunktsetzungen werden je nach Krankheitsphase, Sozialisationsgrad, Ausmaß der Zusatzerkrankungen und vielen anderen Parametern bestimmt. Viele dieser Institutionen arbeiten relativ abgeschnitten voneinander und fühlen sich häufig in ihren Bedürfnissen nach weiterführender Unterstützung missachtet.
Vernetzung als Kooperationsstrategie
Aufgrund der oftmaligen Erfahrung von Isoliertheit im Gesamtsystem wurde in den letzten Jahren versucht, diesem Umstand mit der Strategie aktiver Vernetzung im Sinne von systematischen Treffen bzw. Kooperationsvereinbarungen zu begegnen. Betrachtet man jedoch die Fülle der mit dem komplexen Krankheitsbild Alkoholabhängigkeit befassten Institutionen (Abb.), wird deutlich, dass es zur Erreichung einer patientenorientierten interdisziplinären Betreuung übergeordneter inhaltlicher und formaler Regelungen bedarf, welche sich an generellen Behandlungszielen orientieren, aus welchen sich dann verbindliche fokussierte Aufgaben und Kooperationsrituale ergeben sollten.
Schwerpunkte interdisziplinärer Zusammenarbeit Die Wichtigkeit von niedergelassenen praktischen Ärzten in der Basisversorgung der Bevölkerung steht außer Zweifel. Für den Umgang mit Suchtkranken im vorklinischen Feld stehen Hausärzten zahlreiche unaufwändige Manuale zu Interventionstechniken in Richtung Früh – intervention zur Verfügung (als Beispiel siehe Tab. 1).
Die Anwendung dieser partnerschaftlich orientierten und motivationsfördernden Methoden würde die vielerorts schon gut funktionierende Kooperation zwischen Basismedizin und suchtspezifischer Beratungsstelle noch deutlich verbessern. Ähnliches gilt für die Möglichkeiten des somatischen Krankenhauses in Kooperation mit aufsuchenden psychosozialen Diensten, im besten Fall sogar einer krankenhausassoziierten Alkoholambulanz bzw. ausreichend vorhandenen Konsiliarärzten.
In der Versorgung Suchtkranker spielen niedergelassene Fachärzte für Psychiatrie und psychotherapeutische Medizin eher eine untergeordnete Rolle. Dies liegt möglicherweise an der in großen Bereichen Österreichs traditionellen Spaltung der Psychiatrie in eine suchtspezifische Behandlung an dafür vorgesehenen Orten gegenüber einer Allgemeinpsychiatrie ohne dezidierte suchtspezifische Zuständigkeit über die Krisenintervention hinaus.
Suchtmedizinische Spezialeinrichtungen im subakuten und rehabilitativen Bereich sollten vor allem für die somatische und Basismedizin deutlich einfacher und schneller erreichbar sein, vorzugsweise durch großzügig ausgebaute Ambulanzen.
Konsens bei evidenzbasierten Behandlungszielen
Neben diesen strukturellen Gegebenheiten scheint es zur Überwindung disziplinärer Fragmentierung dringend not – wendig zu sein, überregionalen Konsens bezüglich der Behandlungsziele bei Abhängigkeitskranken zu erzielen. Die Ebenen des Erfolgs können in einer Hierarchie von Behandlungszielen angeordnet werden.
Die Generalziele angemessener Suchtkrankenhilfe sind in der Tabelle 2 zusammengefasst. Aus diesen Generalzielen können spezifische fokussierte Interventionen und damit verbundene verbindliche Kooperationsrituale für alle Strukturen und Disziplinen im Gesundheitswesen entwickelt werden. Bei Betrachtung der Komplexität der Ziele wird auch klar, dass jeder Behandlungsbereich eine enorm wichtige Funktion hat.
Leider sind jedoch Abhängigkeitserkrankungen auch in der medizinischen Ausbildung nicht ausreichend und ihrer Häufigkeit angemessen als Lehrinhalte vertreten.
Gesellschaftliche Rahmenbedingungen funktionierender Interdisziplinarität
Immer wieder machen Professionisten im Suchthilfesystem die Erfahrung, dass ihre Bemühungen um Interdisziplinarität und Vernetzung nur mit enormem Energieaufwand fruchten oder sogar scheitern. Hier ist die Ursache sicherlich auch in der zersplitterten österreichischen Finanzierungs- und Trägerlandschaft auf Bundesund Landesebene mit allen damit verbundenen konkurrierenden Partialinteressen zu suchen. Eine nationale Suchtstrategie mit festgelegten Zielen, Methoden und Zuständigkeiten fehlt bisher, in den einzelnen Bundesländern existieren teilweise völlig differente politische Zuständigkeiten für medizinische und soziale sowie für ambulante und stationäre Strukturen. Aus suchtmedizinischer Sicht liegt die Hoffnung auf der Entwicklung verbindlicher und regional sinnvoll eingerichteter integrativer Konzepte, welche sich an wissenschaftlich abgesicherten Erfolgskriterien und Behandlungsstrategien orientieren.
resümeeBetrachtet man Sucht als chronische Erkrankung mit einem typischen Krankheitsverlauf im Sinne einer Abfolge von aktiven und inaktiven Phasen, so bestünde der Auftrag eines interdisziplinären Betreuungssystems in der flexiblen Begleitung von Patienten durch eine Landschaft von miteinander funktionell verbundenen Einrichtungen, die den aktuellen Bedürfnissen angepasst sind. Wesentliche Grundlagen dafür sind gesundheitspolitische suchtspezifische Rahmenbedingungen auf der Basis wissenschaftlich abgesicherter Zielkriterien sowie die verstärkte Berücksichtigung suchtmedizinischer Inhalte in der medizinischen Ausbildung.
Literatur:
Berg IK, Miller SD, Kurzzeittherapie bei Alkoholproblemen. Carl-Auer-Systeme, 2004
John U, Dt. Hauptstelle gegen Suchtgefahren (Hrsg.): Regionale Sucht – krankenversorgung. Konzepte und Kooperationen. Lambertus Verlag, 1997
Körkel J, Kruse G, Basiswissen: Rückfall bei Alkoholabhängigkeit, Psychiatrie Verlag, 2005
Kurz M, Gemeindenahe psychiatrische Versorgung von Alkohol- und Medikamentenabhängigen, Wiener medizinische Wochenschrift 2006; 156/03-04:94–101 –
Miller WR, Rollnick S, Motivierende Gesprächsführung. Lambertus Verlag, 2009
Prochaska JO, Norcross JC, DiClemente CC, Changing for Good. Harper Collins, 1994
Rennert M, Co-Abhängigkeit. Was Sucht für die Familie bedeutet, Lambertus Verlag, 1990
Schwoon D: Basiswissen: Umgang mit Alkoholabhängigen, Psychiatrie Verlag, 2005
Sieber M, Riskanter Alkoholkonsum – Früherkennung und Intervention und Behandlung. Ein Manual für Hausärzte. Huber, 2005
Wienberg G (Hrsg.), Die vergessene Mehrheit. Zur Realität der Versorgung alkohol- und medikamentenabhängiger Menschen. Psychiatrie-Verlag, 1992