Psychische Folgen von Gewalt – Teil 2: Opferschutz/Kinderschutz nach sexueller Gewalt
Als der Opferschutz an der Wiener Universitätsklinik für Frauenheilkunde organisiert wurde, stand die Entwicklung von Standards im Vordergrund. Auf Grund der großen Anzahl von Kindern und Frauen, die geplant zu einer forensischen Abklärung mit Spurensicherung vorstellig wurden, wurde jedoch eine adäquate Einrichtung erforderlich. Der Klinikalltag mit der allgemeinen gynäkologischen Ambulanz war sehr rasch durch die Dauer einer entsprechenden forensischen Abklärung mit Spurensicherung und Bilddokumentation sowie dem oft notwendigen interdisziplinären Ansatz zeitlich und räumlich überfordert. Dies führte zur Einrichtung dieser Spezialambulanz im Rahmen der gynäkologischen Ambulanzen an der Frauenklinik, die mit den entsprechenden Standards und in einem freundlichen, stressfreien Rahmen eine Spurensicherung und Nachbetreuung von traumatisierten Frauen und Kindern nach sexueller Gewalt anbieten kann. Die Krisenambulanz wurde am 3. 2. 2011 von der ärztlichen Direktion genehmigt.
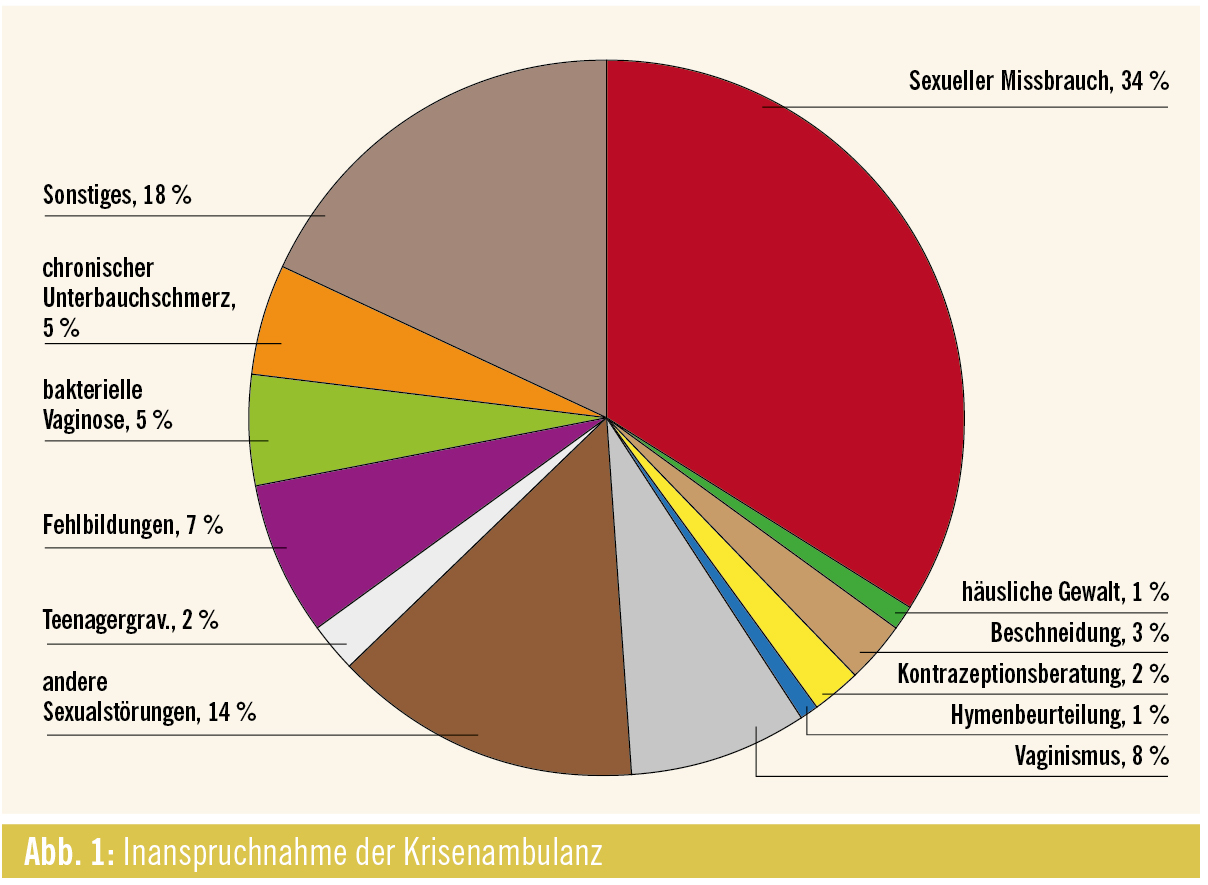
Aufgabenbereiche und interdisziplinäre Zusammenarbeit
Die Aufgabenbereiche der Krisenambulanz umfassen:
- Opferschutz/Kinderschutz und Nachsorge mit Befundbesprechung
- Spurensicherung
- Betreuung von Frauen nach Beschneidung
- Hymenbeurteilung von Mädchen und Frauen mit Migrationshintergrund
- Phantomtraining nach rekonstruktiven Operationen, wie z. B. Mayer-Rokitansky-Küster-Hauser-Syndrom
- Klinische Sexologie, Sexualtherapie
Traumatisierungen können ganz unterschiedliche Hintergründe haben, deshalb sehen wir unseren Aufgabenbereich sehr weit und interdisziplinär. Schnittstellen sind bei Kindern und Jugendlichen die forensische Ambulanz der Kinder- und Jugendpsychiatrie, die Pädiatrie, die Kinderchirurgie, die Unfallchirurgie, aber auch das Jugendamt, die „Möwe“ und viele andere Einrichtungen und Angebote. Bei den erwachsenen von Gewalt Betroffenen ist traditionellerweise die psychosomatische Ambulanz unter der Leitung von Prof. Katharina Leithner-Dziubas und ihr Team ein wichtiger Ansprechpartner. Sollte der Verdacht einer HIV-Übertragung im Raum stehen, werden unsere Patientinnen auch der Beratung und Abklärung von 4 Süd, der HIV-Station der Dermatologie, zugewiesen. Nicht zu vergessen ist der enge Kontakt mit der Psychiatrie, wenn eine akute Intervention oder professionelle weitere Betreuung notwendig werden. Betroffene Erwachsene werden in einer niederschwelligen, vom Weißen Ring unterstützten Selbsthilfegruppe unter der Leitung von Prof. Thomas Wenzel und Mag. Varga anonym aufgefangen, bis sich ein entsprechender weiterführender Therapieplatz findet. Verletzte Frauen und Kinder werden von der Kinder- bzw. Opferschutzgruppe der Unfallchirurgie gerichtstauglich versorgt und abgeklärt.
Abklärung bei Verdacht auf sexuellen Missbrauch
Der Blick auf die gesamte von Gewalt betroffene Familie erscheint uns wesentlich. Wir halten uns bei der Abklärung und Betreuung der Patientinnen an internationale Standards und Leitlinien.
Bei Verdacht auf sexuellen Missbrauch präpubertärer Mädchen wird zur Spurensicherung und Einordnung der erhobenen Befunde die Internationale Klassifikation der Untersuchungsbefunde nach Adams herangezogen:
- Normaler Untersuchungsbefund: keine Abnormalitäten, physiologische Varietäten
- Unspezifische Abnormalitäten: Rötung, Irritation, Abschürfung, Verletzlichkeit der hinteren Kommissur, Labialsynechie, Hymenalpolypen, Hymenalfurchen/-einkerbungen
- Spezifische Abnormalitäten: hymenal-vaginaler Riss, hymenal-analer Riss, STD
- Definitive Hinweiszeichen: Nachweis von Sperma, Schwangerschaft einer Jugendlichen
Anogenitale Befunde nach sexueller Gewalt: Bei 17–82 % der Betroffenen finden sich Normalbefunde, beweisende Befunde nur bei 3–16 %.1 Genitalverletzungen sind meist unfallbedingt oder entzündlich und nur in 1,5–7 % der Fälle wegen sexuellen Missbrauchs zu erheben.2
Die Möglichkeit des Spermiennachweises ist ein wesentlicher Faktor bei der Dringlichkeit der Vorstellung zur Spurensicherung:
- Vaginal/zervikal gelingt der Nachweis von Spermatozoen innerhalb von 24–72 h; ein mikroskopischer Spermiennachweis bis 4 Tage nach GV; die Phosphataseaktivität kann bis zu 5 Tage nach GV erhoben werden; der immunologische Nachweis von Sperma-Antigenen gelingt bis zu 10 Tage postkoital.
- Im Analabstrich gelingt der Spermiennachweis bis 24 h.
- Abstriche nach Oralverkehr sind bis 12 h positiv, aber oft negativ.
Daraus ergibt sich eine mit der Gerichtsmedizin abgesprochene „10er-Regel“: Das heißt, eine forensische Akutzuweisung zur Spurensicherung an die Notfallambulanz bzw. gynäkologische Ambulanz erscheint nur innerhalb von 10 Tagen sinnvoll. Danach ist eine Terminisierung nach psychologischer Betreuung hilfreicher für die Betroffenen. Die Beweislast von sexuell übertragenen Erkrankungen ist in der Tabelle dargestellt. Es besteht auch das Angebot einer weiterführenden Sexualtherapie.
Fazit
Die Arbeit mit Frauen nach seelischer und/oder körperlicher Traumatisierung bedarf immer eines interdisziplinären Versorgungsteams, das professionell und kompetent den personellen, räumlichen und zeitlich angemessenen Rahmen liefern kann. Aus unserer Sicht ist eine Ambulanz wie die „Krisenambulanz“ ein ansprechender Rahmen für Kinder und Frauen nach Traumatisierung jeder Form. Durch die enge Vernetzung verbleibt ein vertrauter Ansprechpartner bis zur Entlassung der Betroffenen aus der zumeist ambulanten, aber auch stationären Betreuung.