Allergische Reaktionen auf COVID-19-Impfungen
Das „severe acute respiratory syndrome coronavirus type 2“ (SARS-CoV-2), besser bekannt als COVID-19-Virus, ist ein mRNA-Virus aus der Gruppe der Coronaviren.
Seit Beginn der Pandemie am 12. März 20201 gab es weltweit ca. 499.234.224 Erkrankungsfälle und 6.203.790 gemeldete Todesfälle im Zusammenhang mit einer SARS-CoV-2-Infektion.2 In Österreich allein wurden 4.156.334 laborbestätigte COVID-19-Fälle und 19.470 Todesfälle gemeldet.3
Laut AGES (Österreichische Agentur für Gesundheit und Ernährungssicherheit GmbH) wurden in Österreich die COVID-Varianten B.1.1.7 (Alpha), B.1.351 (Beta), P.1 (Gamma), B.1.617.2 (Delta), B.1.1.529 (Omikron) und Rekombinante als „variants of concern” (Varianten, die laut internationalen Gesundheitsorganisationen als besorgniserregend gelten), registriert.4
Coronaschutzimpfung
Am 21. Dezember 2020 teilte die Europäische Kommission in einer Pressemitteilung mit, die erste (bedingte) Zulassung für einen sicheren und wirksamen Impfstoff von BioNTech und Pfizer gegen COVID-19 erteilt zu haben.5 Mittlerweile wurden ca. 65 % der Weltbevölkerung zumindest einmal gegen SARS-CoV-2 geimpft.6
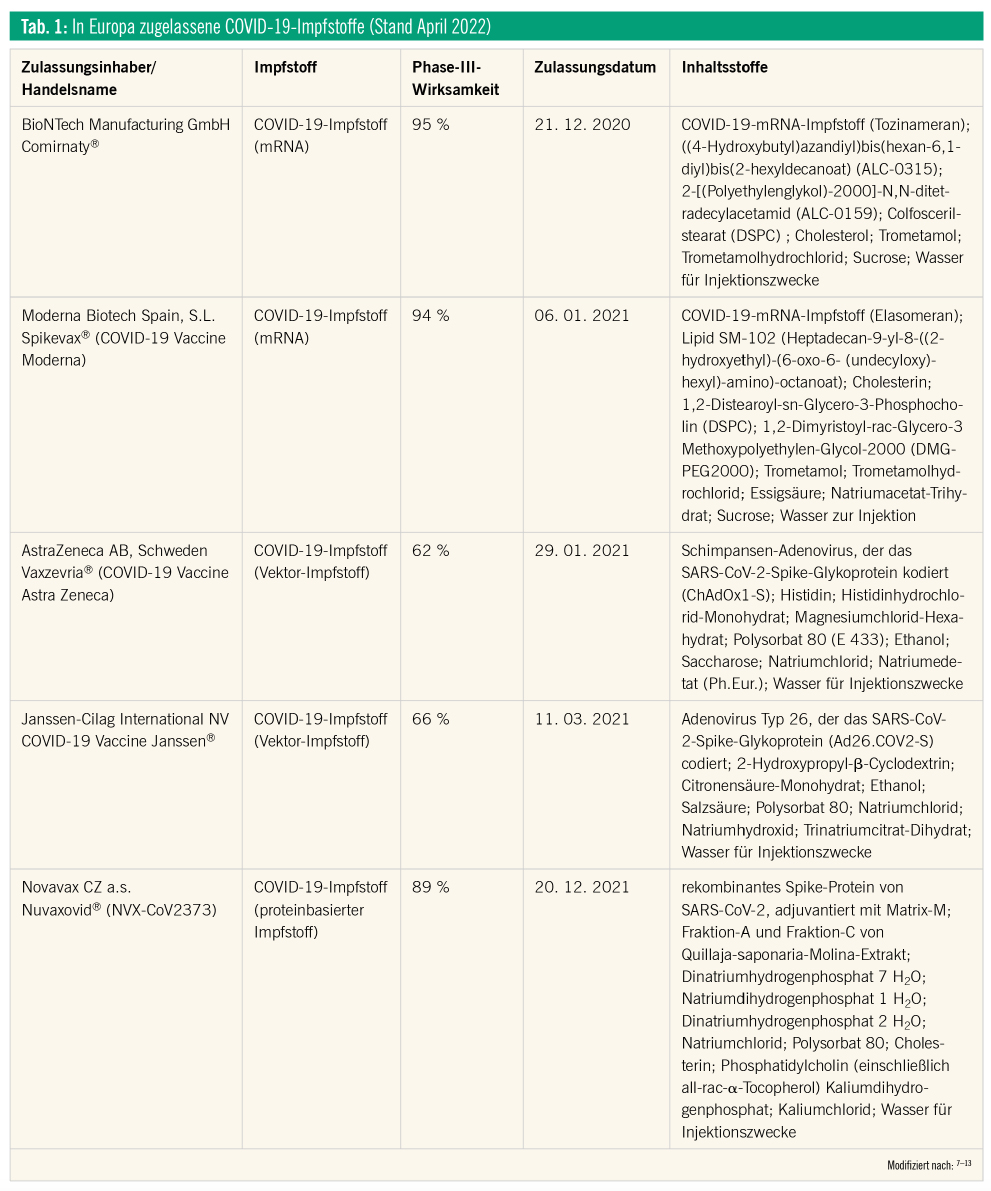
Die zum Zeitpunkt April 2022 in Europa zugelassenen Impfstoffe gegen COVID-19 sind in Tabelle 1 aufgelistet.7–13
Die Wirkung der zugelassenen mRNA-Impfstoffe, Vektorimpfstoffe und Impfstoffe auf Proteinbasis gegen schwere Verläufe der COVID-19-Infektion konnte vor allem gegen die Varianten Alpha und Beta nachgewiesen werden.14 Trotz guter Wirksamkeit und Schutz vor schweren COVID-19-Krankheitsverläufen oder dadurch verursachten Hospitalisierungen sind unter realen Bedingungen verschiedene Faktoren, wie Impfstatus und Impfpopulation, für diesen Effekt relevant.15
Das Problem ist, dass ca. 175 Berichte über mögliche anaphylaktische Reaktionen bis Ende 2020 an das US-amerikanische VAERS (Vaccine Advers Event Reporting System) erfolgten.16 Zusätzliche Verwirrung wurde durch die anfängliche Veröffentlichung erreicht, dass Personen mit schweren allergischen Reaktionen in der Vorgeschichte nicht geimpft werden sollten.17 Und es gibt zahlreiche Berichte zu vermuteten Nebenwirkungen zu diesen Impfstoffen. Allein in Österreich gingen laut dem BASG (Bundesamt für Sicherheit im Gesundheitswesen) zwischen Ende 2020 und Anfang April 2022 ca. 1.238 Meldungen zu allergischen Hautreaktionen ein (687 Comirnaty®, 245 Spikevax®, 280 Vaxzevria®, 24 COVID-19-Impfstoff Ad26.COV2-S® und 2 Nuvaxovid®).18
Daher haben sich seit Beginn der Impf-Ära im Rahmen der COVID-19-Pandemie verschiedene Fachgesellschaften mit dem Thema COVID-19-Impfreaktionen auseinandergesetzt.
Milde Impfreaktionen
Erwartbare Reaktionen auf die SARS-CoV-2-Impfstoffe sind Myalgien, Schüttelfrost, Kopfschmerzen und Fieber sowie lokale Reaktionen an der Einstichstelle. Exantheme, Myokarditis und glomeruläre Erkrankungen wurden eher bei den mRNA-Impfstoffen und Thrombosen bei den Vektorimpfstoffen beschrieben.19 Zu den häufigen milden kutanen Reaktionen zählen Schmerzen, Schwellungen, Juckreiz, Rötung und Verhärtung an der Einstichstelle. Aber auch verstärkte Lokalreaktionen, meist 8 Tage nach der COVID-19-Impfung, sind typisch.20 Der „COVID-Arm“, eine verstärkte Lokalreaktion von ≥ 4 Tagen am Injektionsort, wird hauptsächlich bei auf mRNA basierenden Impfstoffen berichtet.21 Morbilliforme und makulopapulöse Exantheme, die innerhalb einer Woche sistierten, und urtikarielle Hautreaktionen treten ebenso auf.20
Anaphylaxien
Prinzipiell sind schwere anaphylaktische Reaktionen auf Impfstoffe sehr selten und werden meist auf die Inhaltsstoffe der jeweiligen Präparate zurückgeführt.17 In der Literatur wird die Anaphylaxie-Rate auf alle Impfstoffe pro Million Impfdosen auf 1,31 geschätzt.22
Die World Allergy Organization schlug 2004 vor, immunologisch bedingte allergische Reaktionen als Anaphylaxien zu bezeichnen und diese von nichtimmunologischen Anaphylaxien, vormals anaphylaktoide Reaktion, zu unterscheiden.23
Anaphylaxien auf mRNA-Impfstoffe wurden in 2,5 bis 4,7 Fällen/Mio. Dosen berichtet.14 Welche Inhaltsstoffe in den SARS-CoV-2-Impfstoffen aber für die allergischen Reaktionen ursächlich sind, ist bislang nicht vollständig geklärt. Es wird vermutet, dass der Polyethylenglykolanteil in den Lipidnanopartikeln der mRNA-Impfstoffe eine Rolle spielen könnte.24 Die mRNA-Impfstoffe sind in Lipidnanopartikel eingebettet, was für den Transport in die Zelle und die Lebensdauer und Stabilität essenziell ist. Zudem kann durch diese Adjuvanzien eine immunverstärkende Wirkung von Impfungen erreicht werden.25
Polyethylenglykol: In der Literatur sind Berichte über Typ-I-Allergien, aber auch Spättypallergien beschrieben. Diese Reaktion kann von Polyethylenglykol (PEG) unterschiedlichsten Molekulargewichtes (300 bis 35.000 g/mol) ausgelöst werden.26, 27 PEG ist ein Polymer von Ethylenoxid und kann als Zusatz in Medikamenten, Kosmetika und auch in industriellen Produkten vorkommen und ist wasserlöslich.8 Auch als Abführmittel (Macrogol) ist PEG weit verbreitet und wird als Auslöser von anaphylaktischen Reaktionen mit einem Molekulargewicht von 3.350 g/mol in oralen Koloskopievorbereitungspräparaten beschrieben.28 Obwohl IgE-mediierte Reaktionen auf PEG beschreiben sind, findet bei den mRNA-Impfstoffen eher eine direkte Komplementaktivierung über IgM- oder IgG-Antikörper statt.29 Aber auch Mechanismen im Rahmen einer komplementaktivierungsbedingten Pseudoallergie (CARPA) auf Nanopartikel sind beschrieben.25
Polysorbat 80: Auch zu Polysorbat 80 gibt es in der Literatur Darstellungen über nichtimmunologische Reaktionen30, aber auch über Anaphylaxien.31 Polysorbat 80 ist ein Emulgator und kann in Medikamenten, vor allem Impfstoffen, und auch Nahrungsmitteln vorkommen und ist kreuzreagierend zu PEG.8
Trometamol: In den mRNA-Impfstoffen ist zusätzlich Trometamol, ein organisches Amin, enthalten. Es gibt einzelne Berichte über Anaphylaxien auf Trometamol in Kontrastmitteln auf Gadoliniumbasis oder Computertomografie-Kontrastmitteln.25 Zur allergologischen Abklärung wird aber, wegen der irritativen Wirkung, kein Intradermaltest mit dieser Substanz empfohlen.32
Impfvorschlag für Allergiker
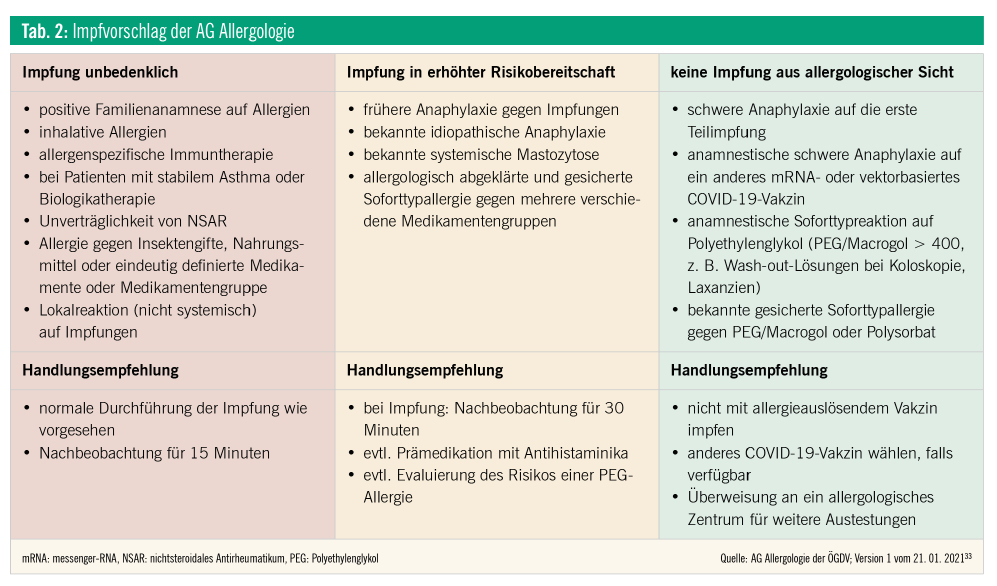
Wichtig ist die allergologische Anamnese, da bei Patienten ohne Vorgeschichte einer früheren allergischen Reaktion auf eine SARS-CoV-2-Impfung oder deren Inhaltsstoffe nach dem unten angeführten Impfvorschlag der AG Allergologie ohne Vorkehrungen geimpft werden können (Tab. 2).
Eine „prophetische“ Allergietestung zur Verträglichkeit der Impfstoffe wird generell nicht empfohlen, da auch die Aussagekraft diesbezüglich äußerst begrenzt ist. In der Anamnese gilt es auch zu klären, welche Medikamente der Patient oder die Patientin regelmäßig einnimmt. Ist in den täglich eingenommenen Präparaten PEG oder in zuletzt tolerierten injizierbaren Medikamenten Polysorbat 80 enthalten, so ist eine Reaktion auf diese Inhaltsstoffe als unwahrscheinlich einzustufen.32
Es sollte auch festgehalten werden, dass das Anaphylaxie-Risiko bei einer Tollwut-, Masern-Mumps-Rötel-Varizellen- oder FSME-Impfung höher ist als das Anaphylaxie-Risiko bei einer COVID-19-Vakzinierung.34
Sollte es bei der ersten SARS-CoV-2-Impfung zu einer Lokalreaktion gekommen sein, so kann, wie im ENDA/EAACI-Positionspapier empfohlen, eine weitere geplante Impfung mit 15 Minuten Observanz verabreicht werden.32
Ist in der Anamnese ein allergologisch begründeter Verdacht auf eine außerordentlich seltene Allergie auf einen Impfstoff eruierbar, so wird im ENDA/EAACI-Positionspapier eine Austestung mit Prick-to-Prick sowohl mit verschiedenen Hilfsstoffen als auch, bei vorhandenen Restbeständen, mit dem angeschuldigten Impfstoff empfohlen.32
In einer rezenten Publikation von Faisal AlMuhizi et al. wird beschrieben, dass Hauttestungen zur Beurteilung der allergologischen Relevanz von Hilfsstoffen eine untergeordnete Rolle spielen. Die Sensitivität dieser Hilfsstoffe scheint äußerst niedrig zu sein.35
Polysorbat 80 und Polyethylenglykol kommen in verschiedenen Produkten des täglichen Lebens vor (s. o.), und die publizierten Berichte über anaphylaktische Reaktionen auf diese Inhaltsstoffe im Rahmen von medizinischen Produkten sind sehr limitiert. Es scheint auch, dass PEG mit einem höheren Molekulargewicht und in einer höheren Dosierung eher diese Reaktionen verursachen könnte. Allein aufgrund dieser Tatsachen ist die Wahrscheinlichkeit, dass Polysorbat 80 oder PEG in der geringen Dosierung und Form, wie sie in SARS-CoV-2-Impfungen vorkommen, eine Reaktion ausrichten könnten, daher gering.36
In einer weiteren Publikation von Matthew Greenhawt et al. konnten weder Polysorbat 80 noch PEG als Auslöser von Anaphylaxien im Rahmen der SARS-CoV-2-Impfstoffe bestätigt werden. Daher rät er von einer routinemäßigen Hauttestung oder In-vitro-Diagnostik von COVID-19- Impfstoffen oder deren Hilfsstoffen ab.36
Trotz vorheriger allergischer Reaktion auf den ersten SARS-CoV-2-Impfstoff konnte die folgende Impfung toleriert werden.37 Auch in einer gerade publizierten Studie konnte gezeigt werden, dass Patienten trotz vorhergehender Anamnese einer Anaphylaxie auf PEG5000 (PEG-ASNase) eine mRNA-Impfung verabreicht werden konnte.38 88 % der Patienten aus einer Studie von Wolfson et al. erhielten eine zweite COVID-19-Vakzinierung, obwohl 18 % einen positiven Hauttest auf Inhaltsstoffe aufwiesen. 89 % dieser Patienten konnten unproblematisch geimpft werden.39
Auch gibt es die Möglichkeit einer Desensibilisierung gegen mRNA-COVID-19-Impfstoffe, die bei einer Fallserie von Patienten bei stattgehabter Reaktion auf die erste SARS-CoV-2-Impfung durchgeführt und gut vertragen wurde.40
Fazit
Insgesamt ist das Risiko einer anaphylaktischen Reaktion auf COVID-19-Impfstoffe als sehr gering anzusehen. Da es aber immer die Möglichkeit von anaphylaktischen/anaphylaktoiden Reaktionen im Rahmen von Impfungen gibt, ist es empfehlenswert, dass eine Impfung generell nur an einem Ort mit entsprechender Notfallausrüstung und durch eine Fachperson mit entsprechendem Know-how erfolgt.8 Bei komplexen Fragestellungen wird schließlich eine Abklärung bei einem erfahrenen Allergologen empfohlen.