Photo(chemo)therapie
Indikationen
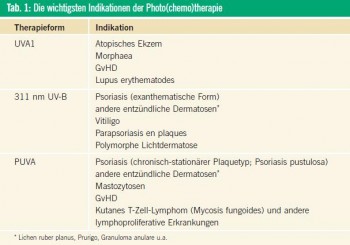
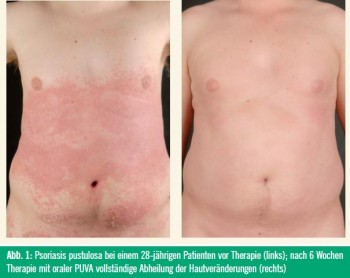
Die wichtigsten Indikationen zur Behandlung mit Photo(chemo)therapie und die Verwendung der spezifischen Therapiemodalitäten sind in Tabelle 1 aufgelistet. Während die 311 nm UV-B-Therapie aufgrund ihrer guten Wirksamkeit die Verwendung der PUVA-Therapie bei den meisten Indikationen einschließlich Psoriasis zurückgedrängt hat, kann auf die Verwendung von PUVA bei vielen Patienten mit chronisch-stationärer Plaque-Psoriasis oder Psoriasis pustulosa (Abb. 1) nicht verzichtet werden, bei denen insbesondere andere Formen der konventionellen Therapie, aber auch Biologika nicht immer zu einem zufrieden stellenden therapeutischen Erfolg führen. PUVA und 311 nm UV-B stellen nach wie vor den Goldstandard in der Behandlung von Patienten im Frühstadium kutaner T-Zell-Lymphome dar und führen bei mehr als 90 % der Fälle zumindest vorübergehend zu einer vollständigen Remission.
Bei Ekzemen, Lichen ruber planus, Prurigo oder Granuloma anulare weisen PUVA (oral oder in Badeform) und 311 nm UVB ähnliche Wirksamkeit auf. Bei Vitiligo hingegen hat die Behandlung mit 311 nm UV-B aufgrund der besseren Wirksamkeit und weniger Nebenwirkungen PUVA als Phototherapie mehr oder minder abgelöst. Ebenso kommt bei der prophylaktischen Therapie bei Photodermatosen einschließlich polymorpher Lichtdermatose als Phototherapie heute vorwiegend 311 nm UV-B zum Einsatz. Die Domäne der UVA1-Therapie liegt im Bereich der atopischen Dermatitis, Morphaea und Graftversus- Host-Disease (GvHD).
Therapeutische Wirksamkeit
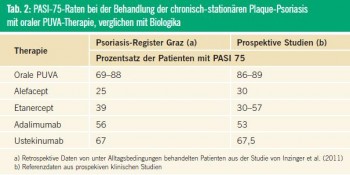
Krankheitsregister ermöglichen die Erfassung der Patientenversorgung im Praxisalltag, der Langzeitverläufe und möglicher Nebenwirkungen. Eine kürzliche ver öffentlichte, retrospektive Datenanalyse aus einem solchen Register für Psoriasis (Psoriasistherapie-Register Graz) bestätigte die hervorragende Wirksamkeit der PUVA-Behandlung bei der Psoriasis vulgaris (Tab. 2) (INZINGER, et al. 2011). Für diese Studie wurden rückwirkend Daten von insgesamt 61 Frauen und 111 Männern mit mittelschwerer bis schwerer chronischer Plaque-Psoriasis ausgewertet. Davon waren 39 Personen ausschließlich mit Methoxypsoralen-Tabletten und UV-A-Bestrahlung (PUVA) behandelt worden, 25 mit PUVA und dem Retinoid Acitretin (REPUVA), 96 hatten ein (oder mehrere) Biologika erhalten, 12 zunächst eine PUVA-Serie und später ein Biologikum. Verabreichte Biologika waren Adalimumab, Alefacept, Efalizumab, Etanercept, Infliximab und Ustekinumab. Als Endpunkt gewertet wurde, wie viele Patienten am Ende der PUVA-Therapie bzw. nach zwölfwöchiger Behandlung mit einem Biologikum vollständig erscheinungsfrei waren oder eine Reduktion des PASI-Scores um 90, 75 oder 50 % im Vergleich zu Therapiebeginn erreichten. Bei diesen Maßen zeigt sich die PUVA einigen Bioligika deutlich überlegen. Völlig erscheinungsfrei wurden 22 % der PUVA-Patienten und durchschnittlich 6 % der Patienten, die 12 Wochen lang mit einem Biologikum behandelt worden waren. Bei 69–88 % der Patienten (abhängig von der Art der Analyse: Per-Protocol vs. Intention-to-Treat) war nach PUVA der PASI-Score um mindestens 75 % (PASI 75) verbessert im Vergleich zu deutlich niedrigeren Werten bei einigen der Biologika (Tab. 2).
Nachhaltige Wirkung
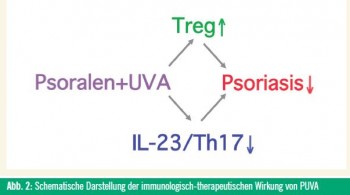
Die Wirkmechanismen der Phototherapie sind komplex und im Detail noch nicht gänzlich geklärt. PUVA führt zu Apoptose und Immunsuppression – Mechanismen, welche bei der therapeutischen Wirkung eine entscheidende Rolle spielen. Insbesondere ist bis heute nicht geklärt, wieso nach Ende einer Behandlung mit PUVA (in stärkerem Ausmaß als nach UV-B) der therapeutische Erfolg sehr lange, meist über mehrere Monate, anhält, während es bei den meisten zurzeit verfügbaren systemischen Therapien (einschließlich Biologika) meist kurz nach Absetzen der Therapie zum Wiederauftreten der Hautveränderungen kommt. Wir sind der Frage der therapeutischen Wirksamkeit von PUVA in einem murinen Psoriasis-Modell nachgegangen, bei dem es durch die Transfektion und Überexpression von humanem Transforming Growth Factor (TGF)-β1 zur psoriasisartigen Hyperproliferation der Haut und immunologischen Veränderungen, die denen der Psoriasis beim Menschen sehr ähnlich sind, kommt (SINGH, et al. 2010). PUVA, ähnlich wie unter klinischen Bedingungen nach Durchführung eines minimalen Phototoxizitätstests (MPD) 2x pro Woche für 4 Wochen mit Dosen unter der Erythemschwelle verabreicht, führte zu einer Rückbildung des psoriatischen Phänotyps in dem transgenen Mausmodell. PUVA hemmte die IL-23/Th17-Achse, das Th1-Milieu, die propsoriatischen Transkriptionsfaktoren STAT3 und Orphan Nuclear Receptor RORgammat, induzierte hingegen die Th2-Achse (Il-4, IL-10) und IL-10-produzierende CD4+CD25+Foxp3+Treg (iTreg) mit krankheitssupprimierender, antipsoriatischer Aktivität (Abb. 2). Insbesondere führte PUVA auch zur Normalisierung abnormal erhöhter Spiegel von TNF-α, INF-γ, der TH17-Zytokine IL-17A, IL-17F, IL-23, IL-12A sowie IL-6. Eine Behandlung mit Anti-IL-17-Antikörper diente der Neutralisierung der Bioaktivität von IL-17, was ähnlich wie PUVA die Ausprägung des psoriatischen Phänotyps verminderte.
Diese Ergebnisse sind konform mit denen anderer Arbeitsgruppen (u.a. jenen von JOHNSON-HUANG, et al.), die kürzlich beim Menschen zeigten, dass 311 nm UV-B zahlreiche Parameter der IL-23/Th17-Achse in psoriatischen Plaques und im Serum unterdrückt.
Kombination mit Biologika
Faszinierend erscheint, dass aus der Natur abgeleitete Therapien wie PUVA und 311 nm UV-B über ähnliche Mechanismen wie die modernsten, über Gentechnologie geschaffenen Therapien wie beispielsweise der Anti-IL-12/23-Antikörper (Ustekinumab) oder Anti-IL-17-Antikörper wirken, nämlich über die IL-23/Th17-Achse. Die Kombination von Biologika wie Etanercept, Adalimumab oder Ustekinumab (WOLF, et al. 2011) mit 311 nm UV-B scheint das therapeutische Ansprechen bei Patienten mit hartnäckiger chronischer Plaque-Psoriasis signifikant zu verbessern.
Literatur:
1 Singh TP, Schon MP, Wallbrecht K, et al., 8-Methoxypsoralen plus ultraviolet A therapy acts via inhibition of the IL-23/Th17 axis and induction of Foxp3+ regulatory T-cells involving CTLA4 signaling in a psoriasis-like skin disorder. J Immunol 2010; 184: 7257-7267
2 Inzinger M, Heschl B, Weger W, et al., Efficacy of psoralen plus ultraviolet A therapy vs. biologics in moderate to severe chronic plaque psoriasis: Retrospective data analysis of a patient registry. Br J Dermatol 2011
3 Wolf P, Weger W, Legat F J, et al., 311 nm ultraviolet B-enhanced response of psoriatic lesions in Ustekinumab-treated patients: A randomized intraindividual trial. Br J Dermatol 2011
4 Johnson-Huang LM, Suarez-Farinas M, Sullivan-Whalen M, Gilleaudeau P, Krueger JG, Lowes MA. Effective narrow-band UV-B radiation therapy suppresses the IL-23/IL-17 axis in normalized psoriasis plaques. J Invest Dermatol 2010; 130: 2654-2663