Verbrennungsverletzungen bei Kindern
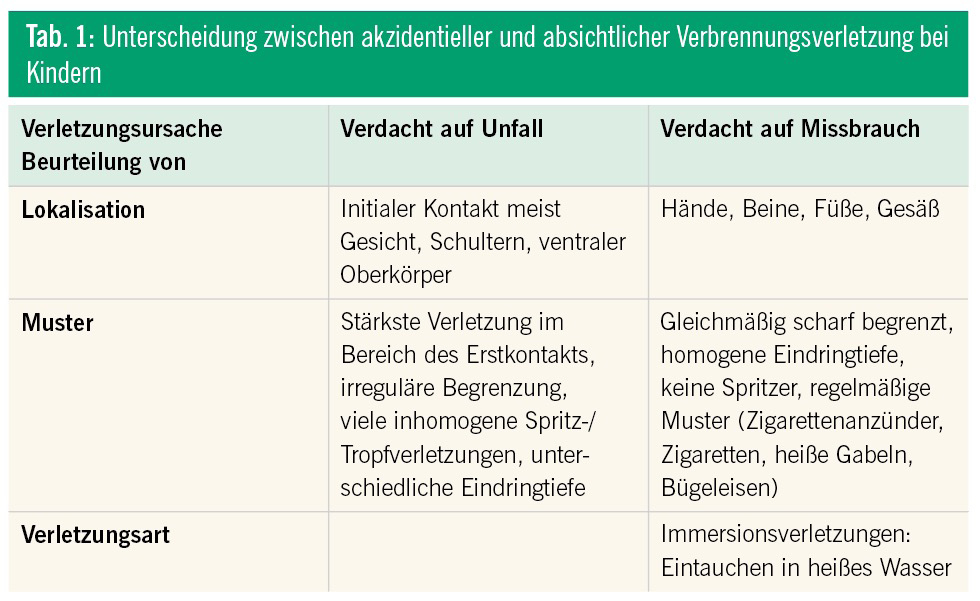
Verbrennungen sind relativ häufige Verletzungen bei Kindern. Unter Dreijährige sind häufiger betroffen, und Verbrühungen sind für ca. 60 % aller Verbrennungen bei Kindern verantwortlich, gefolgt von Kontakt- und Flammenverbrennungen. Die Verletzungen entstehen am häufigsten zu Hause durch heißes Wasser oder Getränke, wie dem Herabziehen von Töpfen oder Kaffeekannen von Tischen. Auch Verbrühungen durch heißes Wasser aus dem Wasserhahn im Badezimmer kommen vor und sind oft schwerer, da sie große Körperoberflächen betreffen. Leider kommt es auch zu vorsätzlichen Verbrennungen von Kindern; so wird geschätzt, dass circa 10 % der Kindesmisshandlungen in Form von Verbrennungen/Verbrühungen entstehen, d. h. 10–15 % der kindlichen Verbrennungen sind nicht akzidentiell (Tab. 1).
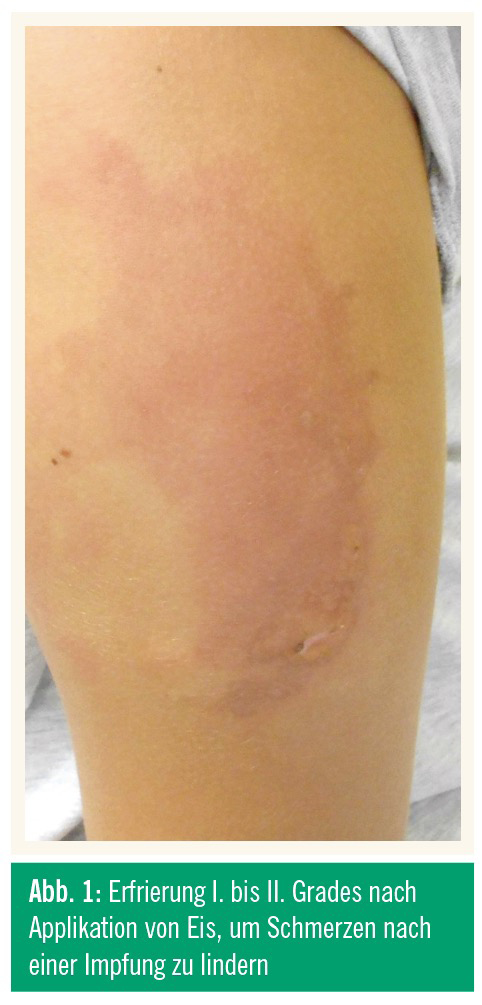
Kleinflächigere Verbrennungen bei Kindern (Grad I bis IIa) können gut ambulant versorgt werden, dies sind Verbrennungen, die bis 10 % der Körperoberfläche betreffen können und vollständig oberflächlich sind, oder großteils oberflächlich und nur teilweise tief dermal. Dieser Artikel beschränkt sich auf leichtere Verbrennungen mit kleiner Verbrennungsausdehnung, hier kann die sofortige Kühlung praktisch immer empfohlen werden, bevorzugt durch kaltes Wasser. Kühlung durch Eis ist strikt zu vermeiden, da es hier leicht zu Erfrierungen kommen kann (Abb. 1). Bei großflächigen Verbrennungen kann dies nicht mehr uneingeschränkt erfolgen, da insbesondere bei Kindern die Gefahr der Unterkühlung gegeben ist. Wie beim Erwachsenen gilt als Faustregel, dass die Handfläche des Kindes mit Fingern 1 % der Körperoberfläche entspricht. Wichtiges Ziel der Wundversorgung ist, Wundinfektionen zu verhindern, da sie ab Grad-II-Verbrennungen die Verbrennungstiefe steigern und die Narbenbildung fördern. Auch hier gilt es ein feuchtes und aseptisches Wundmilieu zu erhalten, um die Heilung zu beschleunigen.
Stadieneinteilung bei Verbrennungen
Die Stadieneinteilung der Verbrennung ist wichtig, da die Tiefe des Schadens Auskunft über die voraussichtliche Heilungszeit der Wunde und über die Notwendigkeit einer chirurgischen Versorgung gibt. Üblicherweise erfolgt die Stadieneinteilung nach den betroffenen Hautschichten (Epidermis, Dermis und Subkutis).
Oberflächliche Verbrennung: Stadium I/Grad I
Lediglich die Epidermis ist betroffen (Abb. 2), es kommt zu einer schmerzhaften Rötung ohne Blasenbildung. Beispiel: Sonnenbrände oder kurzer Kontakt mit heißen Oberflächen. Therapie: Kühlen, z. B. Thermalwasserspray, panthenolhaltige Cremen, After-Sun-Lotionen „Doposole“, Fitostimolin®. Eine narbenfreie Heilung ist in wenigen Tagen zu erwarten.
Dermale Verbrennung: Stadium II/Grad II
Die Verbrennung betrifft die Dermis, wobei zwischen oberflächlich dermaler Verbrennung und tief dermaler Verbrennung unterschieden wird. Cave: Eine eventuelle Infektion erhöht den Verbrennungsgrad bei Verbrennungen zweiten Grades (IIa → IIb, IIb → III).
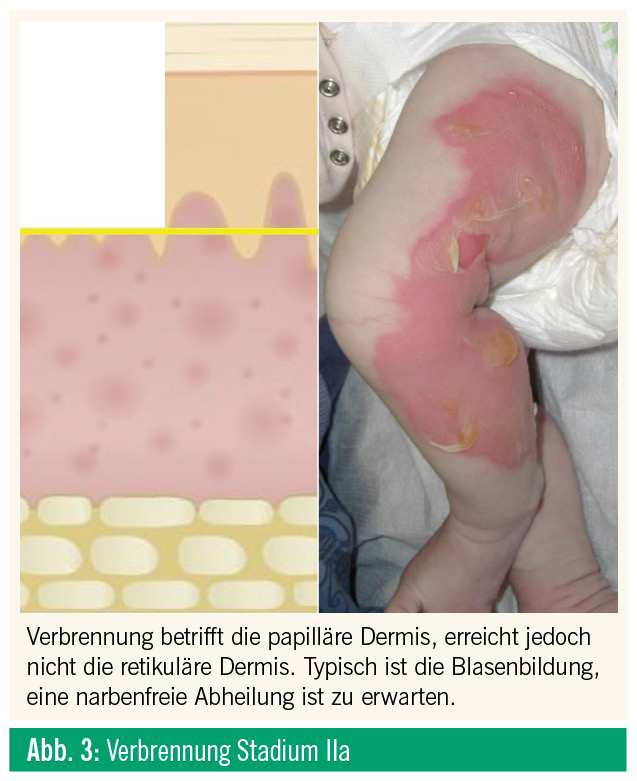
Stadium IIa, oberflächlich dermale Verbrennung: Sie betrifft das Stratum papillare der Dermis (Abb. 3), mit Verletzung der dermalen Mikrogefäße, Plasmaextravasation und Abhebung der zerstörten Epidermis (Brandblase), die Wunden sind feucht und sehr schmerzhaft, da die Nervenendigungen exponiert sind. Auf Fingerdruck verblasst die gerötete Wunde. Bei fachgerechter Wundversorgung ist eine narbenfreie Abheilung in ca. 2 Wochen zu erwarten. Die Therapie bei oberflächlich dermalen Verbrennungen sind antibakterielle Lotionen oder Cremen. Das Management ist analog zu oberflächlichen Wunden wie Erosionen oder Abschürfungen.
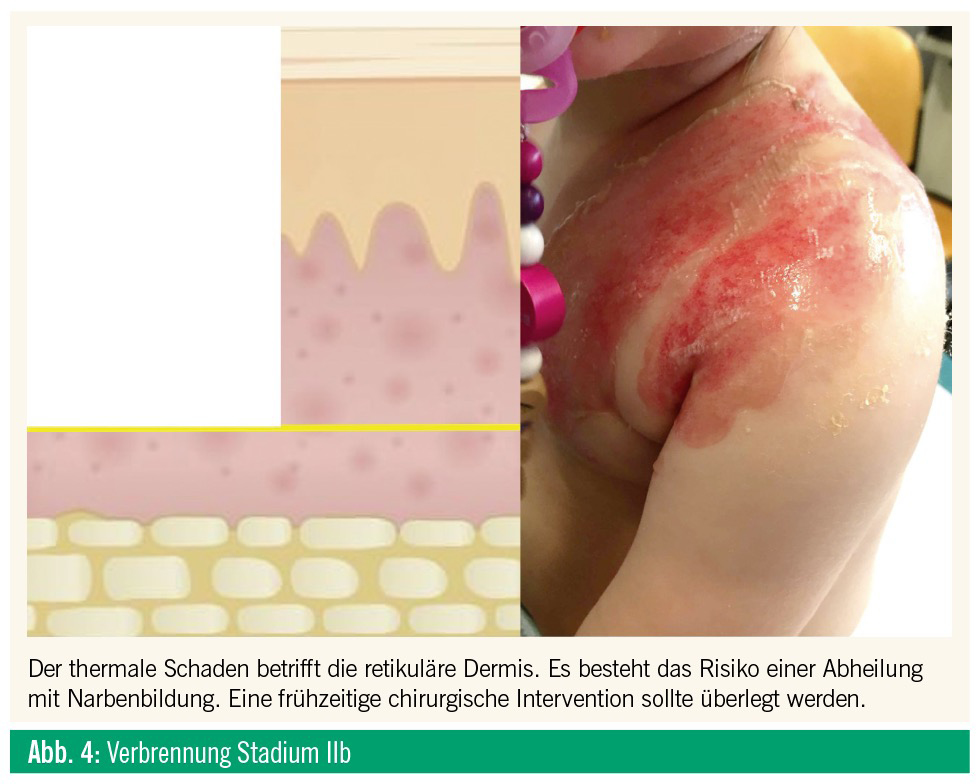
Stadium IIb, tiefe dermale Verbrennung: Sie betrifft das Stratum retikulare der Dermis (Abb. 4). Da die Nervenendigungen zerstört sind, sind die Schmerzen geringer, die Sensibilität für Berührungen ist aber noch vorhanden. Tiefe dermale Verbrennungen sind oft weißlich, auf Druck verblasst die Wunde nur wenig. Durch die Hautanhangsgebilde kann es zu einer Reepithelialisierung kommen, diese kann aber ohne chirurgische Versorgung Monate dauern. Durch die Zerstörung der dermalen Papillen kommt es nach der Heilung zu einer Verminderung der Scherkraftresistenz, und wegen der langen Heilungsdauer sollte eine frühe Exzision mit Deckung überlegt werden.
Wundversorgung: Sie kann offen oder geschlossen erfolgen (Tab. 2). Zur mechanischen Wundreinigung gehört das Eröffnen der Brandblase mit Entfernung der verbrannten Hautfetzen (Schere, Pinzette) und Abbürsten von eventuellem Schmutz. Bei nässenden Verbrennungswunden können antiseptische oder antibiotische Lotionen verwendet werden, das Exsudat sollte vorsichtig z. B. durch Abtupfen entfernt werden bzw. durch antiseptische Umschläge oder Wickel. Anschließend erfolgt das Aufbringen von imprägnierten Wundgazen (Bactigras®) oder inerten, nichthaftenden Wundauflagen zusammen mit antibiotischen oder antiseptischen Lösungen, Cremen oder Salben, wobei eines der Grundprinzipien der topischen dermatologischen Therapie zu beachten ist: „feucht auf feucht“ und „fett auf trocken“. Als Antiseptika stehen z. B. Polyhexanid 0,1 %, Amukine (Na-Hypochlorid) 0,05 %, Iodopovidone 10 %, Octenidin 0,1 %, Chlorhexidin 1 %, Silbernitratlösung 10 %, Eosin 2–3 %, Kristallviolett 1 % etc. zur Verfügung. Zu beachten gilt es, dass die meisten Antiseptika eine mehr oder weniger ausgeprägte zytotoxische Wirkung haben. Als topische Antibiotika finden Gentamycin, Fusidinsäure, Mupirocin, Rifamycin, Retapamulin, Amikacin, Meclocillin, Silber- Sulfadiazin, Rifaximin und Erythromycin Verwendung. Zusätzlich wirkt medizinischer Honig aufgrund seiner Osmolarität und spezifischer von den Bienen produzierter Inhaltsstoffe – wie Polyphenolen, Wasserstoffperoxiden und Bienen-Defensin – antimikrobiell und findet in der Verbrennungsmedizin Verwendung, ist aber im Vergleich zu anderen Topica relativ teuer.
Stadium III/Grad III
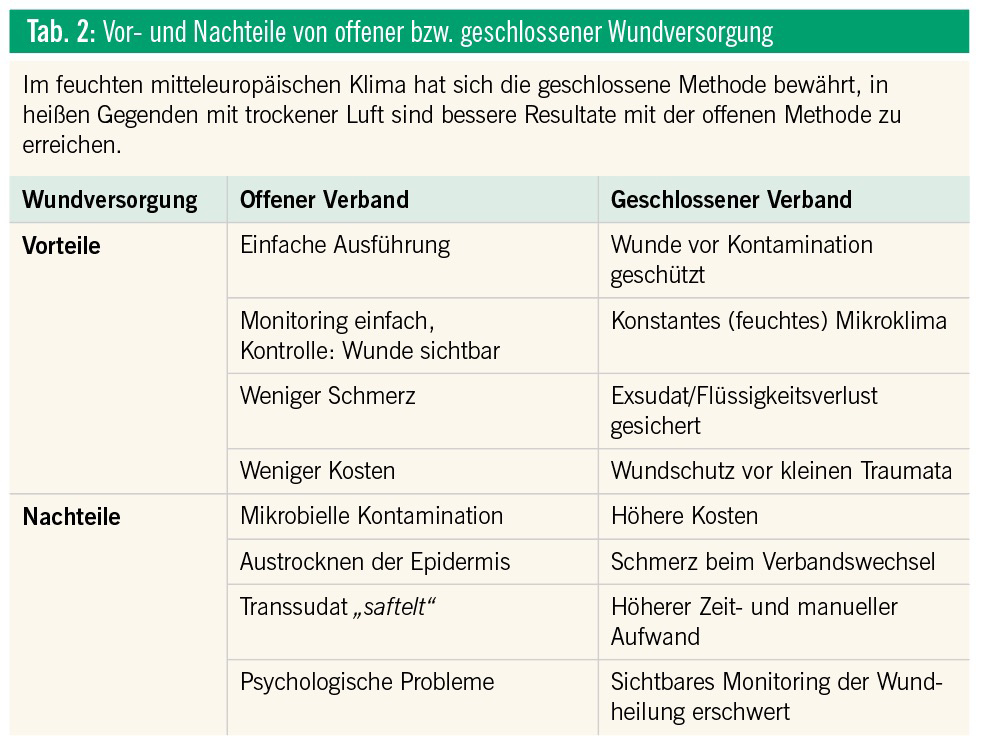
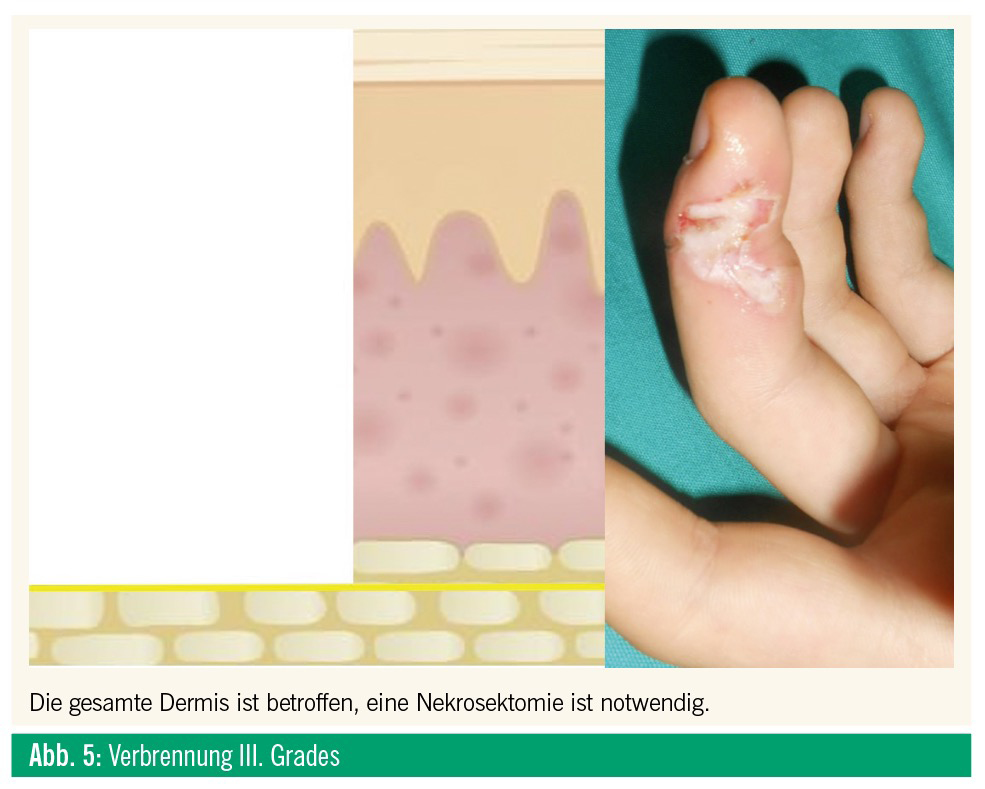
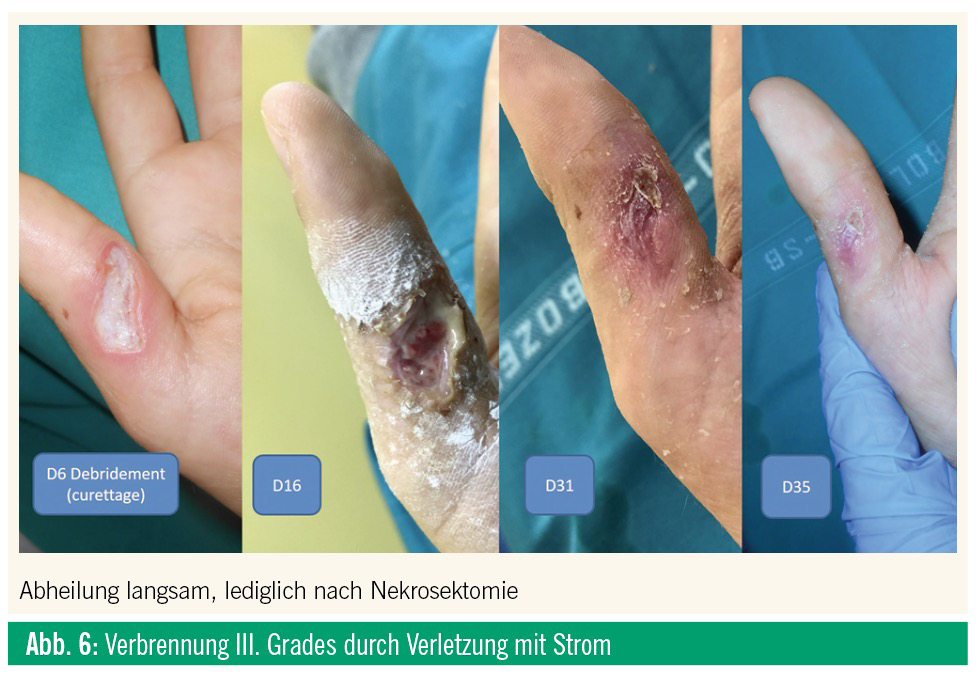
Tiefe, vollschichtige Verbrennung, der Schaden betrifft alle Schichten der Haut bis zur Subkutis (Abb. 5) und eventuell auch darunterliegende Strukturen (Verkohlung). Der Heilungsverlauf ist sehr langsam und erfolgt mit einer Vernarbung. Das Management erfolgt wie bei tiefen Wunden, und bereits ab Stadium IIb ist oft ein chirurgischer Eingriff notwendig, ab Stadium III unverzichtbar, zumindest ein tiefes Wunddébridement, auch bei kleinerflächigen Verbrennungen. Abbildung 6 zeigt eine tiefe Grad-III-Verbrennung durch Strom. Eine Abheilung erfolgte sehr langsam (über einen Monat) und lediglich nach Entfernung der derben Nekrose.
Wundheilung
Es gibt keine Cremen, welche die Wundheilung zufriedenstellend signifikant (klinisch relevant) beschleunigen oder verbessern. Wir verwenden nichtklebende Gazen wie Mepitel®One plus Gentamycincreme, solange die Wunde feucht ist, und wechseln dann auf Fucidinsalbe, sobald die Wunde trocken ist. Vorsicht ist bei einer großflächigen repetitiven Verwendung von Gentamycincreme (> 15 % KOF) bei Kindern unter 2 Jahren geboten, da Gentamycin bei systemischer Resorption nephrotoxisch wirken kann. Bei größerflächigen Verbrennungen ab Grad II verwenden wir zusätzlich bei Bedarf Xenotransplantate aus Schweinehaut (EZ-Derm®), Hydrofasern mit Silber (Aquacel Ag®), seltener das resorbierbare Copolymer Suprathel® oder Kollagenmatrices (Matriderm®, Integra®). Die Datenlage zu Thrombozytengel ist bei Verbrennungen noch unklar, könnte aber zu einer weiteren Verbesserung und Beschleunigung der Wundheilung führen.
Zur enzymatischen Wundreinigung finden Kollagenasen (Iruxol®) oder Debridase (Bromelain™, sehr potenter enzymatischer Fibrinabbau, sodass gelegentlich auf das chirurgische Débridement verzichtet werden kann) Verwendung. Als Vernarbungshilfen können Hyaluronsäurepräparate (z. B. Bionect®, Hyalosilver™, Vulnamin®, Connettivina™), Collagen (Condress®, Skinat™) oder pflanzliche Produkte (HolOil® = Medication one™, Fitostimolin®)versucht werden.
Hypertrophe Narben und Keloide
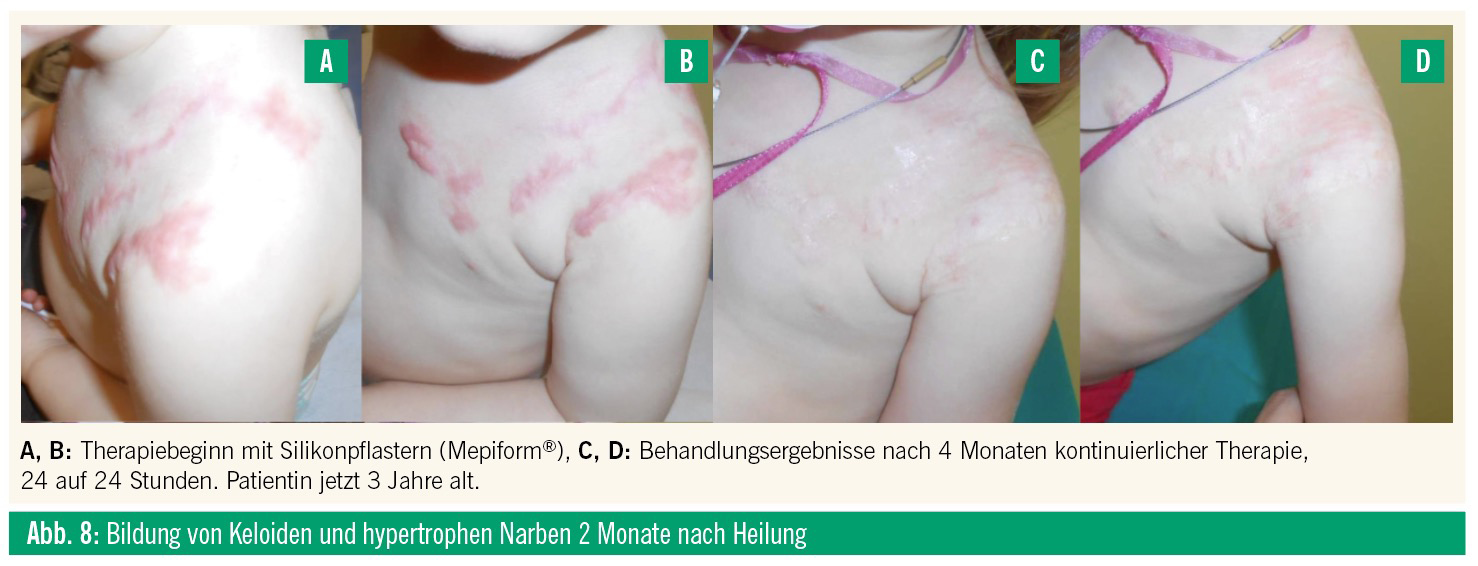
Die Bildung hypertropher Narben oder von Keloiden sind gefürchtete Komplikationen, besonders wenn die Heilungsdauer mehr als 14 Tage beträgt. Okklusive Silikonverbände haben eine Rolle in der Prävention und Therapie von hypertrophen Narben und Keloiden.
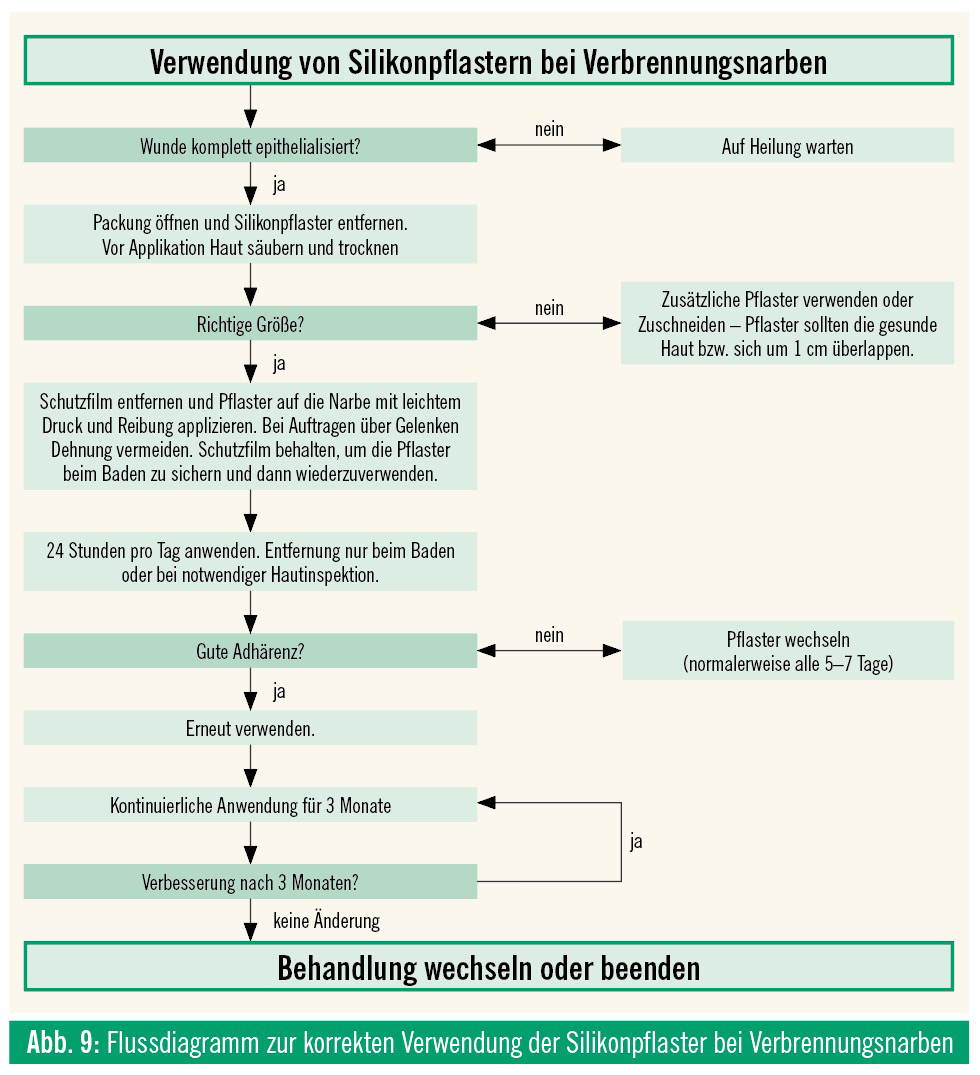
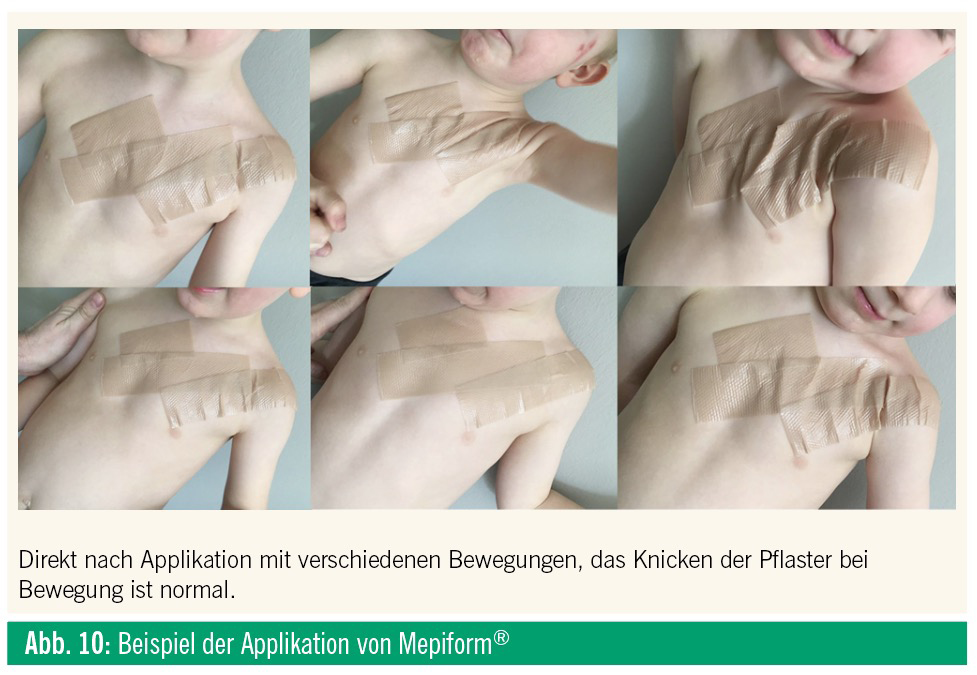
Die Bildung von hypertrophen Narben oder Keloiden kann funktionelle oder psychologische Probleme für die verletzten Kinder und deren Eltern verursachen. Prävention und Therapie bleiben sowohl für die behandelnden Ärzte als auch die Eltern eine Herausforderung. Für nur wenige dermatologische Konditionen wurden dermaßen viele Behandlungsoptionen beschrieben wie für das Management von Keloiden oder hypertrophen Narben. Konservative Therapien beinhalten die topische Therapie mit Glukokortikoiden, Retinoiden oder spezifischen Narbencremen oder Salben, weiters intraläsionale Injektion von Glukokortikoiden oder Interferon, Kompressionskleidung oder lokale Bestrahlung. Die chirurgische Therapie umfasst die Kryotherapie, Exzisionen, meisten Optionen schwierig anzuwenden, mit Schmerzen oder pharmakologischen Nebenwirkungen assoziiert sind. Eine Ausnahme ist die Kompressionstherapie, die in diesem Fall leider nicht erfolgreich war. Die Okklusionstherapie mit Silikon wurde erstmals 1981 mit Silikoncremen beschrieben. Weiche adhärente Silikonpflaster folgten dann 1992, was die Compliance und Anwendbarkeit deutlich erhöht. Silikonpflaster sollten auf intakter Haut verwendet werden, bei offenen Wunden sollte die Wundheilung abgewartet werden. Kontraindikationen bestehen bei Patienten mit schweren Hautbarrieredefekten wie schwere aktive Akne oder aktive psoriatische Plaques. 2013 konnte eine Cochrane-Analyse zeigen, dass Silikonpflaster eine statistisch signifikante Reduktion der Narbendicke und Hautverfärbungen bewirken. Allerdings wurde aufgrund der Studienqualität die Evidenz mit „niedrig“ bewertet. Nichtsdestotrotz etablierten sich Silikonpflaster und Gele in den Folgejahren sowohl in der Narbenprävention als auch in der Therapie. Die Verwendung kann insbesondere bei Kindern erwogen werden, da Silikon eine der wenigen schmerzfreien und nebenwirkungsarmen therapeutischen Optionen darstellt. Der exakte Wirkungsmechanismus von Silikon ist unbekannt. Eine direkte Interaktion zwischen Silikon und Narbengewebe scheint unwahrscheinlich, da Silikon im Narbengewebe niemals nachgewiesen werden konnte; ebenso wurden physikalische Parameter wie Druck, Temperatur und Sauerstoffpartialdruck als Mechanismus ausgeschlossen. Da Silikon signifikant den Wasserverlust und den Verlust der Hydratation in der okkludierten Haut reduziert, dürfte dies den wahrscheinlichsten Wirkmechanismus darstellen. Es wurde vorgeschlagen, dass die erhöhte Hydratation eine reduzierte Angiogenese, Kapillarformation und reduzierte Kollagensynthese bewirkt, die zu einer – wie in diesem Fall beobachteten – Narbenverbesserung führt. Zusammenfassend schließen wir, dass die Dauertherapie mit Silikonpflastern eine potenziell effektive Therapie bei beginnenden hypertrophen Narben oder Keloiden, insbesondere bei Kindern, darstellt.