Erfolgskonzept multimodale Schmerztherapie
„Multimodal“ ist ein Begriff, der sich auch in der Sinnesphysiologie, in der Telekommunikation und im Verkehrswesen wiederfindet und vielfältige Ansätze zur Behandlung komplexer Probleme beschreibt. In der Schmerztherapie bezieht sich „multimodal“ auf die Zusammenarbeit verschiedener Berufsgruppen bei der Behandlung chronischer Schmerzen, in jüngerer Zeit hat immer mehr der Begriff „interdisziplinäre multimodale Schmerztherapie – IMST“ Eingang in die Literatur gefunden. Die multimodale Schmerztherapie ist die modernste wissenschaftlich fundierte Therapieform zur Behandlung von chronischen Schmerzzuständen. Grundlage dieser Therapieform ist das Verständnis von chronischem Schmerz als eigenständige Krankheit und biopsychosoziales Problem.
Multimodale Schmerztherapie in Klagenfurt
Im Mai 2012 wurde am Klinikum Klagenfurt unter dem Titel „Mehr Aktivität – weniger Schmerz“ ein multimodales Behandlungsangebot für Menschen mit chronischen Schmerzen eingeführt. Die Therapie richtet sich an Patienten mit chronischen Rückenschmerzen, Kopfschmerzen und muskuloskelettalen Schmerzen. Die multimodale Schmerztherapie ist eine Gruppentherapie (8–10 Personen) und dauert vier Wochen. Die Therapie erfolgt tagesklinisch (8:00–15:00 Uhr) mit den Schwerpunkten Physiotherapie und Psychotherapie. Sie beinhaltet auch so genannte Auffrischungstage und Auffrischungswochen (jeweils drei bzw. sechs Monate nach Abschluss der Therapie).
Ablauf: Zuweisungund Screening
Die Zuweisung der Patienten erfolgt über die hauseigene Schmerzambulanz, die orthopädische Ambulanz, die neurologische und neurochirurgische Ambulanz, über niedergelassene praktische Ärzte und Fachärzte sowie über das Arbeitsmarktservice. Den Patienten wird vor Behandlungsbeginn ein Fragebogen zugesendet, der in einem Erstgespräch mit der zuständigen Ärztin besprochen wird.
Nach diesem orientierenden Vorgespräch folgen für die Patienten Screening-Termine bei der zuständigen Fachärztin für Anästhesiologie (Schmerztherapie), bei der klinischen Psychologin und in der Physiotherapie. Im Zuge des Screenings werden gemeinsam die bisherige medizinische Krankengeschichte durchgegangen und wichtige psychologische Faktoren wie Bewältigungsverhalten, Ängstlichkeit und Depressivität, akute Belastungssituationen u. ä. erfasst. Physiotherapeuten erheben körperliche Leistungsmerkmale wie Kraft, Ausdauer, Koordination, Stabilität usw.
In einer anschließenden interdisziplinären Konferenz wird die Zuweisung der Patienten zu den einzelnen Therapiegruppen festgelegt.
Menschen mit Suchtproblemen, Patienten mit einer akuten Psychopathologie (Psychosen) sowie jene mit einer ausgeprägten Sprachbarriere werden in die Therapie nicht eingeschlossen.
Therapieziele
- Identifizieren, Minimieren bis Beseitigen somatischer, psychischer und psychosozialer Ursachen der Schmerzerkrankung
- Schmerzreduktion durch verändertes Schmerzerleben auf Grund erlernter aktiver Bewältigungsstrategien
- Prävention von Rezidiven
- Funktions-, Koordinations-, Kraft-, Ausdauerverbesserung, Verbesserung der funktionellen Leistungsfähigkeit („functional restoring“)
- Reduktion von psychosozialen Belastungen, Angst und Depressivität
- Abbau inadäquater Bewältigungs-strategien (Schonen, Durchhalten, Vermeiden)
- Verbesserung der Kommunikations-Interaktions-Kompetenz in Beruf und Alltag – Stärkung des Selbstwertes
- Verbessertes Selbstmanagement
- Reduzierte Inanspruchnahme des Gesundheitssystems (Doctor Shopping, Doctor Hopping)
- Wiederherstellung der Erwerbsfähigkeit bzw. Rückkehr in den Erwerbsprozessals entscheidendes Kriterium
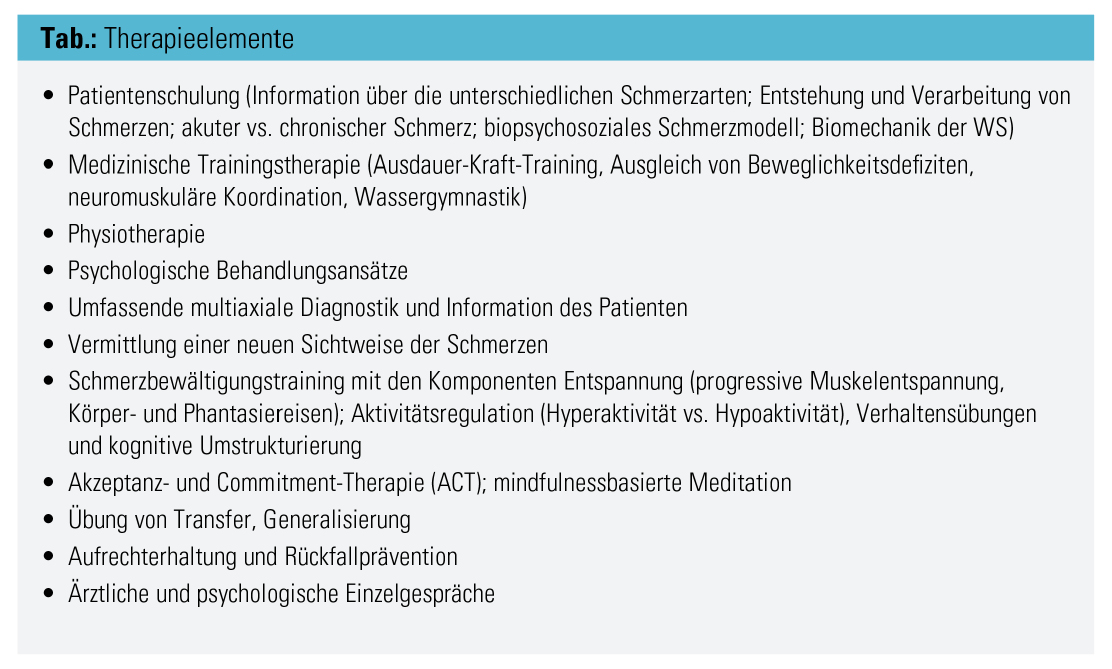
Die Therapieelemente sind in der Tabelle dargestellt.
Erhebung des Therapieerfolges – Evaluation
Der Therapierfolg wird laufend evaluiert, wobei neben der Erfassung der Sozialanamnese zu Beginn der Behandlung (Alter, Geschlecht, Bildung, Familienstand, Erwerbsstatus, Schmerzdauer) das Interesse den Vorher-nachher-Veränderungen in folgenden Bereichen gilt: Schmerzempfindung und -erleben, Beeinträchtigung durch Schmerzen, subjektiver Gesundheitszustand und Lebensqualität, Angst und Depressivität, Psychopathologie/Depression, Patientenzufriedenheit. Als Erhebungszeitpunkte wurden festgelegt: Therapiebeginn – Therapieende – 6 Monate nach Therapieende.
Ergebnisse
Soziale und klinische Daten: Abbildung 1 zeigt die Ergebnisse der Evaluation aus den letzten 7 Jahren (Beschreibung der Patienten). Auffallend ist hier vor allem die hohe Schmerzdauer in allen Diagnosegruppen, sie liegt zwischen 12 und 17 Jahren. Weiters bemerkenswert ist die geringe Zahl an Therapieabbrechern (47 von 967 Patienten).
Im klinischen Bereich zeigen sich in allen erhobenen Parametern durchwegs signifikante Veränderungen sowohl zwischen Therapiebeginn und -ende als auch zwischen Therapiebeginn und 6-Monats-Katamnese.
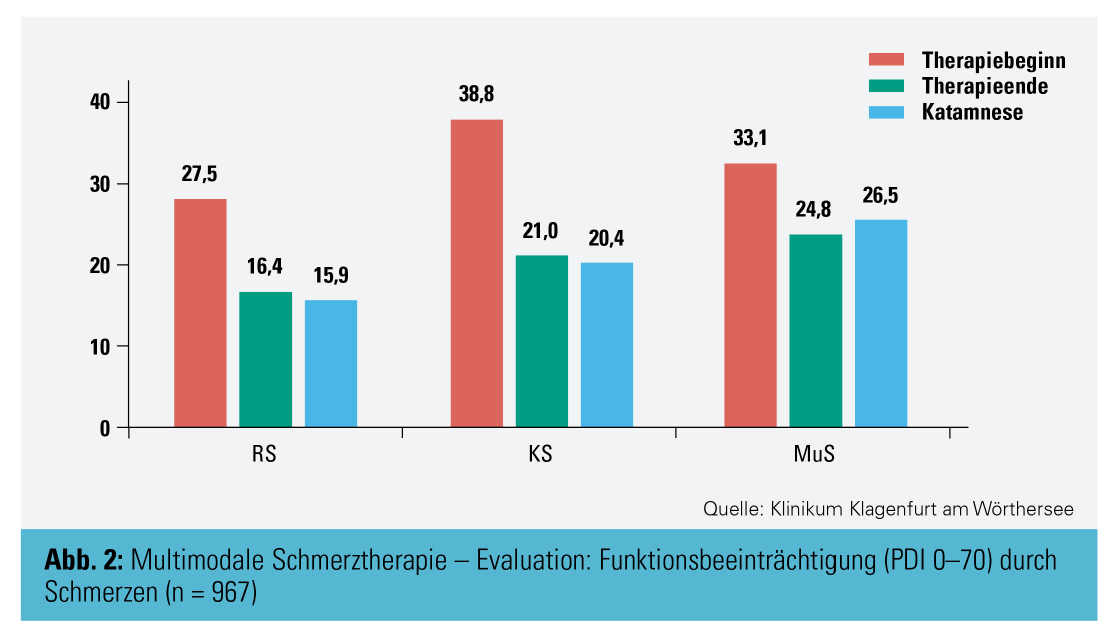
In Abbildung 2 lassen sich die Veränderungen in allen 3 Diagnosegruppen (Rückenschmerz, Kopfschmerz, muskuloskelettaler Schmerz) eindrucksvoll darstellen. Erhoben wurde hier die Funktionsbeeinträchtigung durch Schmerz im Alltag mit dem Pain-Disability-Index (PDI).
Sowohl in der Gruppe „Rückenschmerz“ als auch in der Gruppe „Kopfschmerz“ erweist sich der Therapieerfolg als nachhaltig. Dies gilt, wie schon früher erwähnt, auch für alle anderen klinischen Parameter.
Reevaluation: In der Reevaluation galt das Interesse denjenigen Patienten, die ihre Therapie in den ersten drei Jahren (2012–2015), als dieses Therapieangebot noch in einem zeitlich begrenzten Projektstatus lief, abgeschlossen haben. Allen 380 Patienten, die in diesem Zeitraum die Therapie abgeschlossen haben, wurde auf dem Postweg ein Fragebogen, der sämtliche oben erwähnte Variablen erfasst, zugesendet (Therapieabbrecher n = 25 wurden nicht angeschrieben). Ebenso waren ein persönlich gehaltenes Begleitschreiben verbunden mit Fragen zur aktuellen Lebenssituation sowie ein Rückantwortkuvert enthalten.
Als wesentliche Erkenntnisse aus der Befragung zeigten sich eine hohe Rücklaufhäufigkeit (44 %) sowie ein hohes Ausmaß an Zufriedenheit mit der Therapie (93 %). 60 % der Befragten sind noch erwerbstätig (während der Therapie waren es 62,9 %).
In der sensorischen Schmerzempfindung zeigte sich eine anhaltende statistisch bedeutsame Schmerzreduktion, weiters gaben 60 % der Patienten an, dass sich ihr Gesundheitszustand seit der Therapie deutlich bis sehr deutlich verbessert hat.
Zusammenfassung
Wenngleich die multimodale Schmerztherapie einen hohen personellen und organisatorischen Aufwand erfordert, belegt die laufende Evaluierung allerdings eindrucksvoll den langanhaltenden Therapieerfolg. Die engmaschige interdisziplinäre Zusammenarbeit verschiedener Berufsgruppen und der tägliche Austausch verbunden mit einem klaren und transparenten Therapiekonzept sind die Basis dieses Therapieerfolges. Einen zusätzlichen Wirkfaktor stellt zudem die therapeutische Gruppenarbeit dar.