Gender-Aspekte bei allergischer Rhinitis und Asthma
Allergien sind seit Jahrhunderten bekannt, der Begriff „Allergie“ wurde von Clemens von Pirquet 1906 definiert. Von Pollen sind Männer und Frauen zwar gleich betroffen, deren Auswirkung auf die Entwicklung allergischer Erkrankungen ist aber geschlechtsspezifisch unterschiedlich. Diese geschlechtsbezogene Medizin nennt sich Gendermedizin und zielt auf die geschlechtsspezifische Diagnostik und Therapie bei Erwachsenen, aber auch bei Kindern ab.
Geschlecht und inhalative Allergene
Allergien beginnen immer mit der Sensibilisierung auf ein Allergen. Und bereits hier zeigt sich bei Kindern ein Geschlechtsunterschied. Diverse Untersuchungen haben gezeigt, dass Buben häufiger sensibilisiert sind als Mädchen.
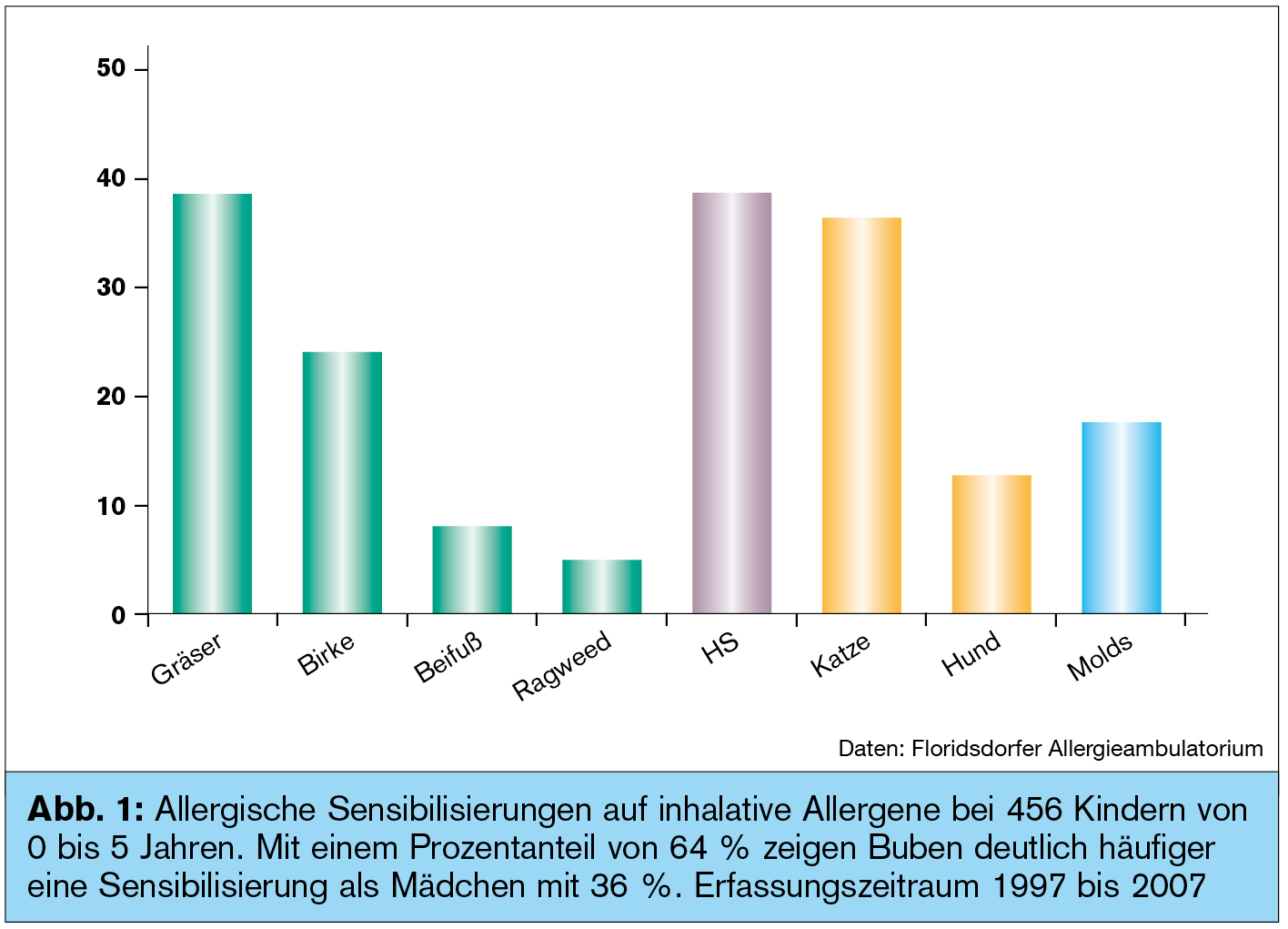
Im Floridsdorfer Allergieambulatorium haben wir 465 Kinder zwischen 0 und 5 Jahren untersucht (Abb. 1). Die Sensibilisierungsmuster auf inhalative Allergen unterscheiden sich nicht von denen erwachsener Patienten, sehr wohl aber die Geschlechterverteilung.
Zwei Drittel der sensibilisierten Kinder sind Buben: So ist nicht verwunderlich, dass Buben auch häufiger an allergischer Rhinitis leiden. Mit der Pubertät ändert sich dieser Trend, und die Mädchen – oder jungen Damen – überholen die Buben.
Ähnlich verhält es sich bei Asthma bronchiale. So leiden wieder die Buben häufiger unter Asthma als die Mädchen. Von den unterschiedlichen Sensibilisierungen haben wir schon gesprochen, möglicherweise spielen bei Buben auch die relativ zur Lungengröße kleineren Atemwege eine Rolle. Dieses Phänomen nennt man Dysanapsis.
Sobald Mädchen allerdings geschlechtsreif werden, steigt die Zahl der weiblichen Asthmatikerinnen. Studien haben gezeigt, dass eine frühe Menarche mit einem erhöhten Asthmarisiko assoziiert ist, wobei als „früh“ der Beginn der Menarche vor dem 12. Lebensjahr zu verstehen ist. Laut Statistik Austria sind 25 % der Frauen und 18,9 % der Männer von Allergien betroffen. An allergischem Asthma leiden 3,9 % der Männer und 4,6 % der Frauen.
Geschlechtsreife Asthmatikerinnen haben aber gegenüber Männern noch ein weiteres Handicap, zumal die bronchiale Hyperreaktivität zyklusabhängig ist. Bekannt ist sowohl ein signifikanter Anstieg um die Menstruation als auch ein weniger massiver Anstieg um die Ovulation. Mehrere Studien belegen, dass schwere Asthmaanfälle um die Menstruation, aber auch um die Ovulation signifikant gehäuft vorkommen. Östrogen scheint für die vermehrte Symptomatik der Frauen verantwortlich zu sein, wogegen Testosteron antiallergisch wirkt.
Hormone können aber auch in der Postmenopause für die Entwicklung von obstruktiven Atemwegserkrankungen von Bedeutung sein. Zwei große Studien zeigten, dass die Etablierung einer postmenopausalen Hormontherapie Einfluss auf die Entwicklung von Asthma bronchiale hat. So zeigte die Nurses’ Health Study aus dem Jahr 2004, dass sowohl eine Progesteron- als auch eine Östrogentherapie zu einer Verdoppelung des Asthmarisikos führten. Insbesondere trifft das für Frauen mit einem Body Mass Index unter 25 zu. Nach Absetzen der Hormontherapie bildet sich das Asthma aber wieder zurück. Die Hormontherapie hatte aber keinen Einfluss auf die Entwicklung von COPD.
Im Gegensatz zur Nurses’ Health Study konnte kürzlich in einer französischen Studie zwar eine erhöhte Asthmarate bei Patientinnen unter Östrogentherapie (Odds Ratio = 1,54), nicht aber unter Progesterontherapie gefunden werden. In dieser Studie wurden 57.664 Frauen im Alter von 60 bis 85 Jahren untersucht. Interessanterweise sind Atopikerinnen neben Nichtraucherinnen mehr gefährdet, Asthma unter Östrogentherapie zu entwickeln.
Geschlechtsspezifische Therapieansätze
Es steht außer Zweifel, dass die Beschwerden jedes Patienten, ob männlich oder weiblich, mit gleicher Aufmerksamkeit und Sorgfalt behandelt werden müssen. Die Genderdaten zeigen aber, dass der Geschlechtsaspekt unbedingt in die diagnostischen und therapeutischen Überlegungen einfließen muss.
Nur für Hochrisiko-Buben asthmaprotektiver Effekt einer inhalativen Kortisontherapie: Ein Beispiel dazu konnte die PEAK-Studie (Prevention of Early Asthma in Kids; Guilbert, 2006) liefern. Hochrisikokinder für die Entwicklung von Asthma bronchiale wurden in zwei Gruppen geteilt. Gruppe 1 erhielt ein inhalatives Kortikoid, Gruppe 2 erhielt kein inhalatives Kortikoid. Über zwei Jahre wurde die Medikation gegeben und es zeigt sich, dass Kinder unter Steroidtherapie deutlich weniger Symptome hatten. Nach zwei Jahren wurde das Steroid gestoppt und noch ein weiteres Jahr beobachtet. Auffällig war, dass sich die Kinder nach Stopp des Steroids klinisch verschlechterten und auf den Gesundheitsstatus der Kontrollgruppe abfielen. Die Schlussfolgerung der Autoren war, dass eine frühzeitige inhalative Kortisonbehandlung auch bei Hochrisikokindern keine asthmaprotektive Wirkung zeigt. Dieselben Autoren publizierten allerdings drei Jahre später eine Subanalyse dieser Studie, wo sehr wohl für einige Patientengruppen ein protektiver Effekt durch die inhalative Kortisontherapie zu sehen war. Unter den Nutznießern waren die Buben – ein klares Indiz für die Bedeutung der Gendermedizin in der Praxis.
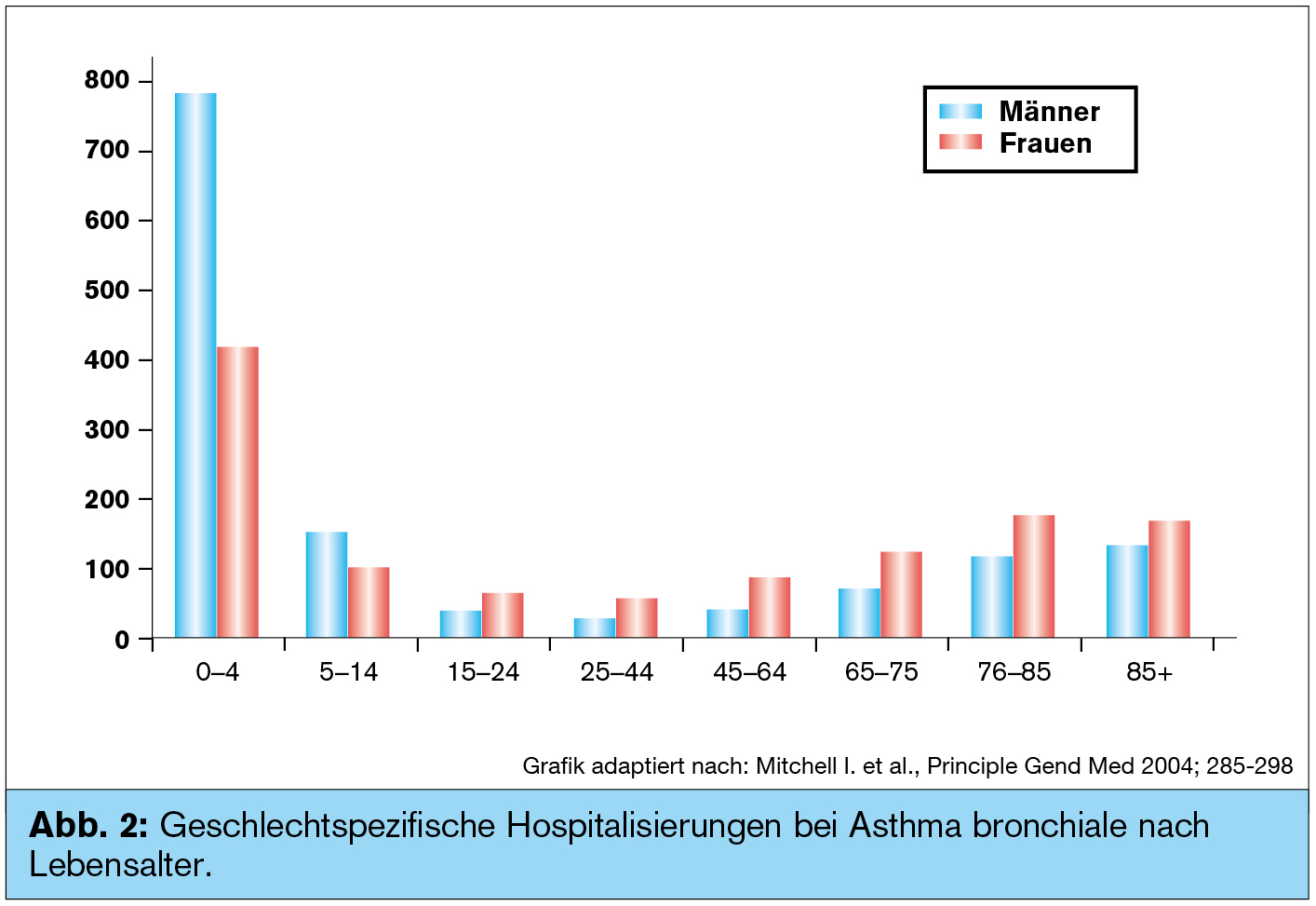
Der Geschlechtsunterschied bei Kindern spiegelt sich auch in den Hospitalisierungszahlen bei Buben und Mädchen wider. Die Untersuchung von Mitchell I. et al. zeigt deutlich, wie die Häufigkeit der Spitalsaufnahmen zwischen den Buben und den Mädchen wechselt. Mit dem 15. Lebensjahr übernehmen die Mädchen die „Führung“ und geben sie bis ins hohe Alter nicht mehr ab. Genauso verhält es sich mit den Mortalitätszahlen nach Mitchell.
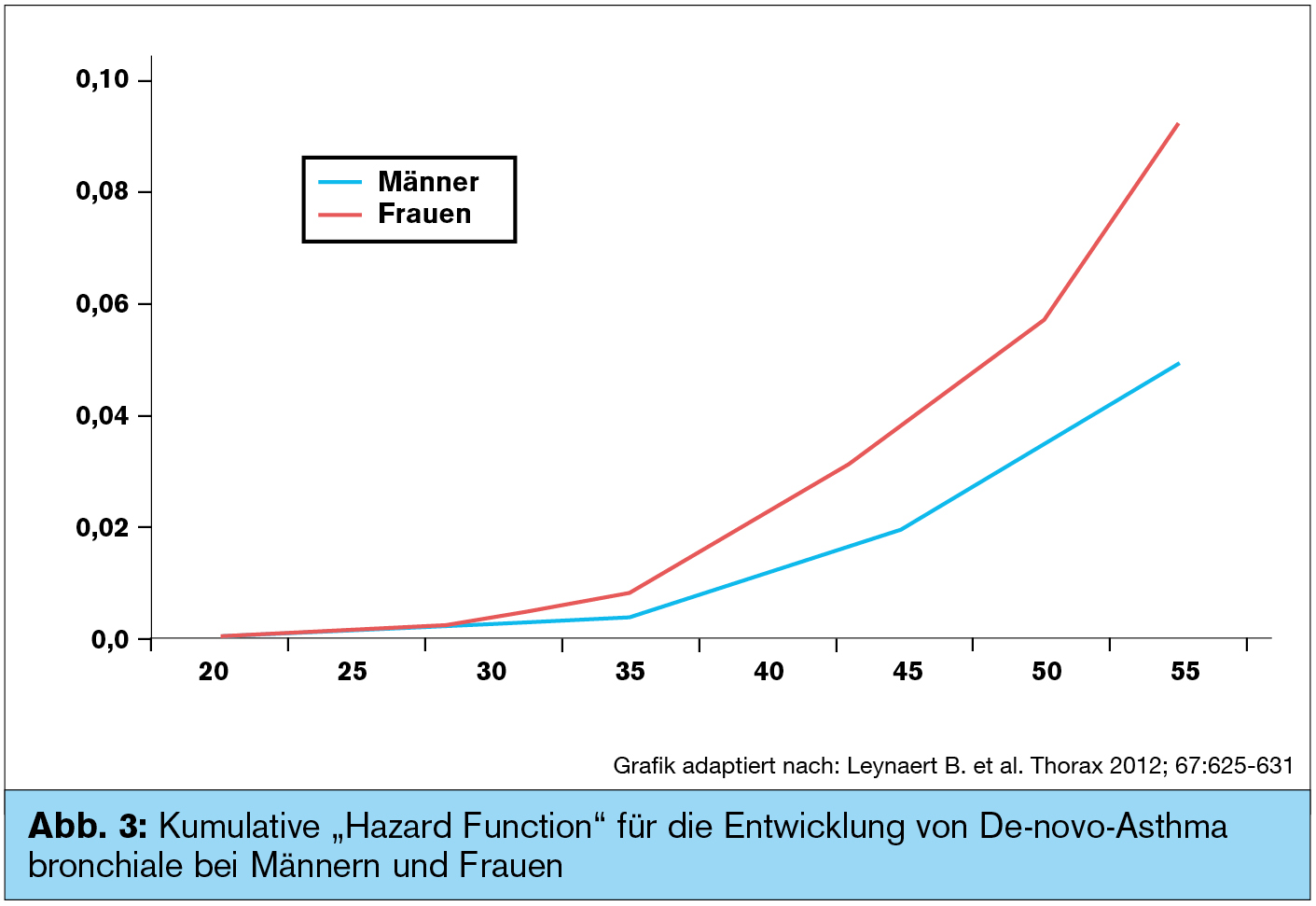
Einen spannenden neuen Aspekt in die Gendermedizin bei Asthma brachte die Arbeitsgruppe um Benedicte Leynaert ein. In einer Studie mit 9.091 Personen wurde über 8 bis 10 Jahre beobachtet, dass De-novo-Asthma bei Frauen deutlich häufiger auftritt als bei Männern. Hier handelte es sich um das bisher wenig erforschte „Non-atopic Asthma“ (Abb. 3).
Zyklusangepasste Medikation bei Frauen: Um bei geschlechtsreifen Asthmatikerinnen eine optimale Asthmakontrolle zu erzielen, ist es sinnvoll, auf die möglicherweise vermehrte Symptomatik während der Menstruation und Ovulation mit Erhöhung der Medikation zu reagieren. Über den therapeutischen Nutzen oraler Kontrazeptiva in der Asthmatherapie gibt es widersprüchliche Ergebnisse. In der Literatur wird sowohl die Abnahme als auch die Erhöhung der bronchialen Hyperreaktivität durch Kontrazeptiva beschrieben. Eine orale Kontrazeption kann zur Verbesserung von Asthma bronchiale führen, wie in mehreren Untersuchungen gezeigt werden konnte. Allerdings trifft das nicht für schweres Asthma bronchiale zu. Die therapeutischen Effekte einer postmenopausalen Hormontherapie auf den Asthmaverlauf sind widersprüchlich.
Männer mit besserer Medikamentencompliance: Bezüglich Medikamentencompliance gibt es bei Erwachsenen auch geschlechtsspezifische Unterschiede. In einer Umfrage von 2006 bis Ende 2008 wurden 53.532 Männer und 92.418 Frauen in den Altersgruppen: 18–34, 35–49 und 50–65 Jahre untersucht. Die Medikamentencompliance für Mastzellstabilisatoren, inhalative Steroide, lang wirksame Betamimetika (LABA) und deren Kombination, LM-Leukotrienantagonisten, orale Steroide, monoklonale Antikörper oder Theophyllin wurde erhoben. Mit dem Alter stieg die Compliance, interessanterweise zeigten aber die Männer eine deutlich bessere Medikamentencompliance.
FAZIT: Aufgrund der Datenlage geht klar hervor, dass bei allergischen Erkrankungen der Genderaspekt in die Diagnostik und die Therapie der Patientinnen und Patienten einfließen sollte.