Allergie und Umwelt: Haustiere ja oder nein? Und wenn ja, welche?
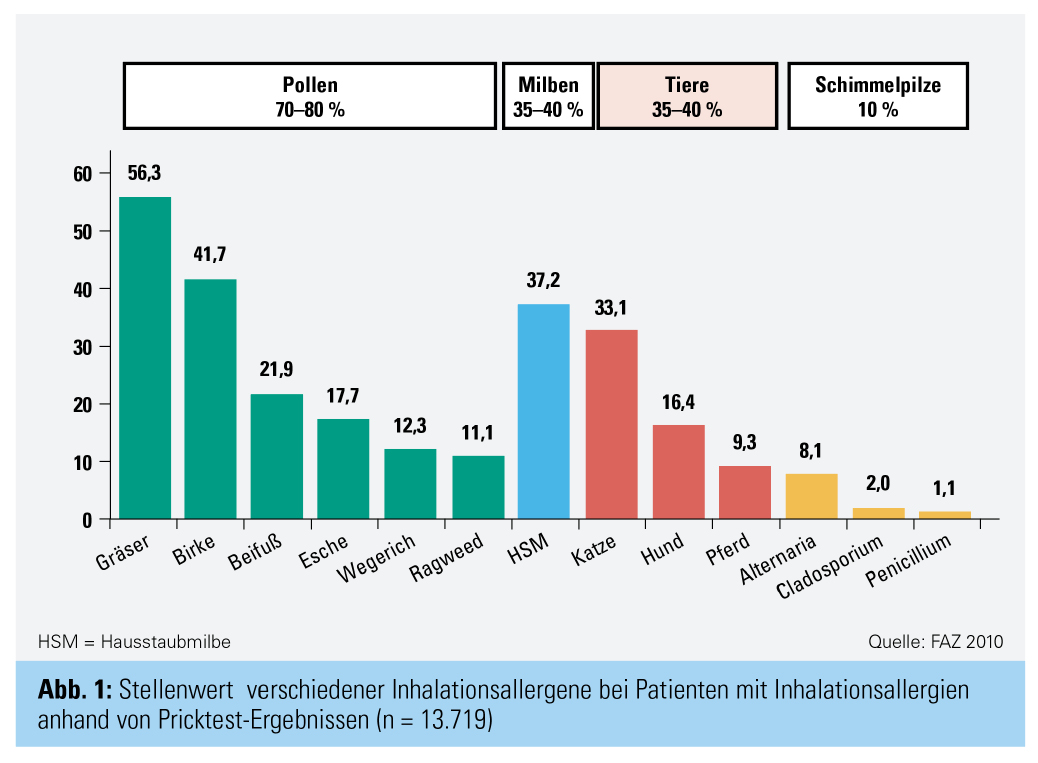
Felltragende Tiere gehören neben Hausstaubmilben und Pollen zu den häufigsten Auslösern von Inhalationsallergien. Etwa 35–40 % der österreichischen Allergiker – das entspricht ca. 10 % der Gesamtbevölkerung – weisen eine Tierhaarsensibilisierung auf. Mit Abstand an erster Stelle steht dabei die Katze (Abb. 1), sowohl was ihre hohe Allergenität als auch ihre Beliebtheit unter den Tierhaltern widerspiegelt: 40 % der österreichischen Haushalte beherbergen ein Haustier, davon 63 % eine Katze, gefolgt von Hund (42 %) und mit bereits deutlichem Abstand Kaninchen, Meerschweinchen oder andere Kleintiere (13 %).1
Erhöhtes Allergie- oder Asthmarisiko durch Haustiere?
Als perenniale Innenraumallergene sind Haustiere wichtige und gut dokumentierte Auslöser von allergischer Rhinoconjunctivitis und Asthma. Für den pädiatrischen Bereich existieren zahlreiche Kohortenstudien zum Risiko frühkindlicher oder pränataler Tierexposition. Die Ergebnisse dieser Studien sind heterogen und teilweise widersprüchlich, möglicherweise weil diverse andere Kofaktoren von Bedeutung sind. So könnte laut rezenten skandinavischen Studien auch der Geburtstermin einen signifikanten Einfluss haben, da Kinder, deren Mütter während der 11. SSW hohen Pollenkonzentrationen ausgesetzt waren, deutlich häufiger eine Katzen- oder Hundesensibilisierung entwickeln.2 Folgt man aktuellen Metaanalysen, liegen in Summe keine konsistenten Beweise vor, dass (frühkindlicher) Tierbesitz mit einem erhöhten Allergie- oder Asthmarisiko einhergeht.3 In zahlreichen Studien finden sich sogar Hinweise auf gewisse protektive Effekte, insbesondere durch Hundebesitz. Kanadische Untersuchungen haben jüngst eine potenziell atopiepräventive Modulation des Darmmikrobioms bei postnatal tierexponierten Kindern beobachtet.4 Die aktuellen Leitlinien zur primären Allergieprävention empfehlen demnach keine Einschränkung bezüglich Tierbesitz bei Personen ohne erhöhtes Allergierisiko, und selbst bei Risikokindern wird lediglich von der Neuanschaffung einer Katze abgeraten (bereits vorhandene Tiere können behalten werden), da dies bei manchen mit einem erhöhten Ekzemrisiko einhergehen könnte.5 Hunde gelten generell als unbedenklich. Die in epidemiologischen Studien und Metaanalysen aufgezeigten protektiven Effekte wurden mit dem Hinweis auf methodische Fehlerquellen wiederholt angezweifelt. Insbesondere die Möglichkeit, dass Personen/Familien mit hohem Atopie-Risiko Tierkontakte a priori meiden bzw. dass zwischenzeitlich Erkrankte ihre Tiere wieder weggeben, könnte erklären, warum bei Nicht-Tierbesitzern letztlich höhere Sensibilisierungsraten gefunden werden und Tierbesitz vermeintlich protektiv erscheint. Die gezielte Analyse solcher Mechanismen in einigen Studien spricht aber dafür, dass diese nur begrenzt wirksam sind.6, 7 Ein wichtiger Grund dafür ist die hohe emotionale Bindung der meisten Tierbesitzer an ihr Haustier, was auch im Falle einer manifesten Allergie selten zur Weggabe des Tieres führt. Auch hält ein bereits bekanntes familiäres Allergierisiko selten von der Anschaffung eines Haustieres ab.
Tierbesitz und Sensibilisierungsrisiko
Dass zwischen Tierexposition und Sensibilisierung dennoch ein Zusammenhang bestehen muss, zeigt sich sowohl epidemiologisch als auch bei der Betrachtung spezieller Sensibilisierungsmuster. Die hohe Prävalenz von Katzenallergien in Mitteleuropa spiegelt die Dominanz der Katze als Haustier wider. In Ländern mit primärer Hundehaltung zeigen die Sensibilisierungsraten ein umgekehrtes Verhältnis. Dass Katzenallergien auch ohne Tierbesitz auftreten können, ist gut durch die ubiquitäre Präsenz von verschleppten Katzenallergenen im öffentlichen Raum (Schulen, öffentliche Verkehrsmittel etc.) erklärbar. Untersuchungen an deutschen Schulkindern ohne eigene Katze haben ergeben, dass das Sensibilisierungsrisiko mit der Anzahl der Katzenbesitzer unter den Mitschülern steigt. Rezenten Studien zufolge weist jeder zweite untersuchte Kindergarten in Deutschland Katzenallergenkonzentrationen auf, wie sie ansonsten in Haushalten von Katzenbesitzern gefunden werden.8 Die Situation bei Hundeallergien ist möglicherweise anders: Hier dürfte eine engere Beziehung zwischen Sensibilisierung und Hundebesitz bestehen. Auch die vergleichsweise seltenen Allergien auf Kleintiere (Kaninchen, Meerschweinchen, Hamster etc.) unterstreichen den kausalen Zusammenhang zwischen Sensibilisierung und direktem Tierkontakt: Solche Sensibilisierungen können zwar auch im Rahmen von Kreuzallergien auftreten, sehr oft sind sie aber monospezifisch gegen ein ganz bestimmtes Tier gerichtet und stehen im Einklang mit einer entsprechenden Exposition.
Bessere Differenzierung durch molekulare Allergiediagnostik
Etwa die Hälfte aller Tierhaarallergiker reagiert im Allergietest mit mehr als einer Tierart. Monovalente Sensibilisierungen sind nur bei Katzenallergikern häufig (50 %), bei Hunde- (13 %) und Pferdeallergikern (6 %) hingegen selten. Solch polyvalente Tierhaarsensibilisierungen sind häufig Folge von Kreuzreaktionen zwischen verwandten Tierallergenen und nicht unbedingt Ausdruck „echter“ Sensibilisierungen. Die moderne Komponentendiagnostik gewährt Einblick in die molekularen Hintergründe individueller Sensibilisierungsmuster und erlaubt eine Unterscheidung zwischen genuiner Sensibilisierung und Kreuzreaktivität. Die Situation ist hier im Prinzip mit Pollenallergien vergleichbar, wo die gezielte Testung auf bestimmte Markerallergene inzwischen für die sichere Auswahl des richtigen Immuntherapie-Impfstoffs Standard ist. Auch wenn Immuntherapien bei Tierhaarallergien aus verschiedenen Gründen nur selten durchgeführt werden, könnte diese Diskriminierung künftig bei der Beurteilung der klinischen Relevanz von Mehrfachsensibilisierungen wichtig sein und zu einem verbesserten Patientenmanagement führen.
Die komplexe Welt der Tierhaarallergene
Während für alle wichtigen Pollenarten selektive Markerallergene identifiziert werden konnten, ist die Situation bei den Tierhaarallergien etwas schwieriger. Fast alle bekannten Tierhaarallergene gehören nämlich Proteinfamilien an, die grundsätzlich in vielen verschiedenen Tierarten vorkommen. Da innerhalb jeder Allergenfamilie, je nach Ähnlichkeit der einzelnen Vertreter untereinander, Kreuzreaktionen möglich sind, können sich sehr komplexe Sensibilisierungsmuster ergeben. Neben den ubiquitären Serumalbuminen, die schon lange als kreuzreaktive Tierhaarallergene bekannt sind, ist es die große Proteinfamilie der Lipocaline, welcher viele Haupt- oder Nebenallergene von Katze, Hund, Pferd und Kleintieren angehören. Die Sequenzübereinstimmungen zwischen verschiedenen Lipocalinen sind extrem variabel (< 20 % bis > 70 %), entsprechend komplex können sich die Kreuzreaktionsmuster gestalten. Erschwerend kommt hinzu, dass viele Tierarten gleich mehrere verschiedene Lipocaline produzieren, die untereinander oft weniger Ähnlichkeit aufweisen als mit den Lipocalinen anderer Arten. So sind aus dem Hund bereits vier verschiedene Lipocalin-Allergene bekannt, aus der Katze zumindest zwei.
Praktischer Nutzen der Komponentendiagnostik im Alltag
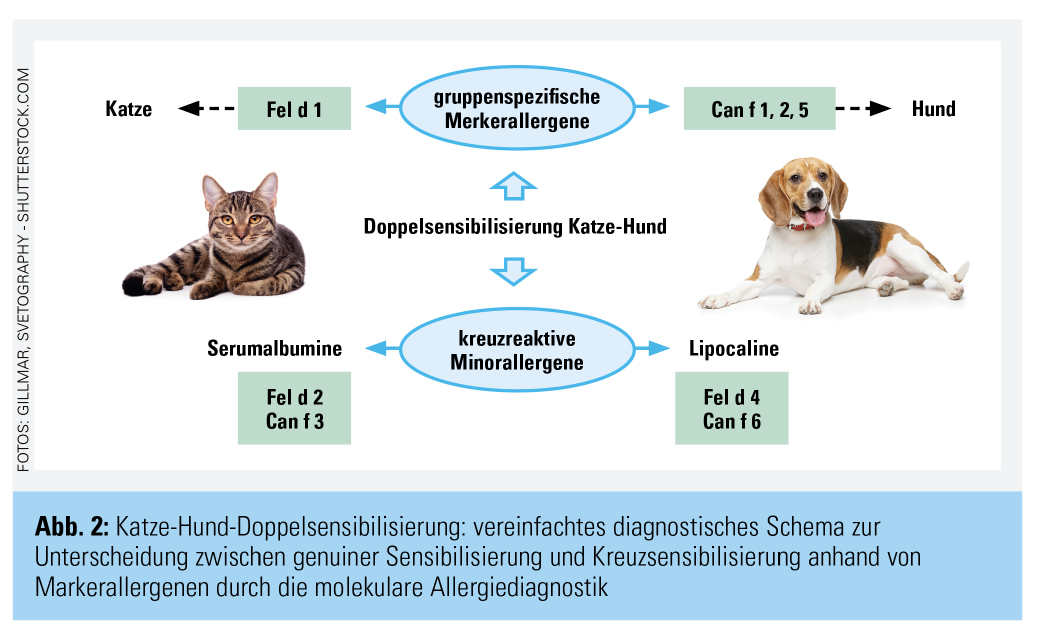
Die Komponentendiagnostik hat in Kinderkohorten wichtige Zusammenhänge zwischen Sensibilisierungsprofil und beispielsweise Asthmarisiko und -schwergrad aufgezeigt.9 Ihr praktisch klinischer Nutzen im Rahmen der Routinediagnostik ist hingegen noch wenig untersucht. Ein Beispiel für den potenziellen Gewinn durch die Komponentendiagnostik sind die häufig zu beobachtenden Katze-Hund-Doppelsensibilisierungen. Durch selektive Testung auf bestimmte Markerallergene von Katze und Hund kann gezielt eine genuine Katzen- und/oder Hundeallergie nachgewiesen bzw. ausgeschlossen werden (Abb. 2). Eigenen Untersuchungen zufolge haben nur 50 % der Katze-Hund-doppeltpositiven Patienten tatsächlich eine genuine Hundesensibilisierung, beim Rest liegt lediglich eine Kreuzsensibili
sierung über verschiedene Nebenallergene vor. Betrachtet man nun die Symptomatik dieser Patienten, zeigt sich, dass allergische Symptome bei Hundekontakt vorrangig bei den Patienten mit „echter“ Hundesensibilisierung auftreten, nur selten hingegen bei denen mit einer Kreuzsensibilisierung. Ein anderes plakatives Beispiel für den Nutzen der Komponentendiagnostik ist das Hunde-Majorallergen Can f 5. Dieses Allergen entspricht dem Prostata-Kallikrein und wird nur von männlichen Tieren gebildet. Patienten mit monovalenter Sensibilisierung gegen Can f 5 (in etwa 30 % der Hundeallergiker) sind demnach in der Lage, gefahrlos ein weibliches Tier zu halten. Die molekularen Sensibilisierungsmuster könnten sich somit in Zukunft als hilfreich bei der Beurteilung der klinischen Relevanz von Tierhaarsensibilisierungen erweisen und individualisierte Empfehlungen im Sinne einer personalisierten Medizin zulassen, auch wenn die noch präliminären Erkenntnisse an größeren Patientenkollektiven kritisch überprüft werden müssen.
Resümee
Tierhaarallergien sind eine wichtige Ursache für allergische Rhinoconjunctivitis und Asthma, frühkindliche Tierexposition bedeutet aber kein zwangsläufig erhöhtes Risiko für Asthma und andere atopische Erkrankungen und wird deshalb auch bei Risikokindern nicht generell als kontraindiziert betrachtet. Problematisch ist die geringe Bereitschaft zur Allergenkarenz im Falle einer Sensibilisierung aufgrund der meist hohen emotionalen Bindung des Patienten an sein Haustier. Jeder zweite Tierhaarallergiker weist eine polyvalente Tierhaarsensibilisierung auf, die jedoch nicht immer klinisch relevant ist. Die moderne molekulare Allergiediagnostik erkennt individuelle Sensibilisierungsmuster und kann bei der besseren Beurteilung der klinischen Relevanz von Sensibilisierungen hilfreich sein.