Pharmako- und technologische Fortschritte in der Kardiologie
Kardiale implantierbare elektronische Devices
Sondenlose Herzschrittmacher: Die Datenlage zur Sicherheit und Effizienz dieser Therapie verdichtet sich zunehmend: Vor allem Patienten mit hohem Risiko für eine Device-Infektion (multiple Begleiterkrankungen, fortgeschrittene Niereninsuffizienz etc.) profitieren davon. Durch die rezente Zulassung des neuen Micra™ AV (Medtronic) steht nun erstmals ein sondenloser VDD-Schrittmacher für Patienten mit totalem AV-Block und Sinusrhythmus zur Verfügung. Dabei wird die Kontraktion der Vorhöfe mittels Beschleunigungssensoren in der Schrittmacherkapsel detektiert und in eine Vorhof-gesteuerte Ventrikelstimulation überführt.
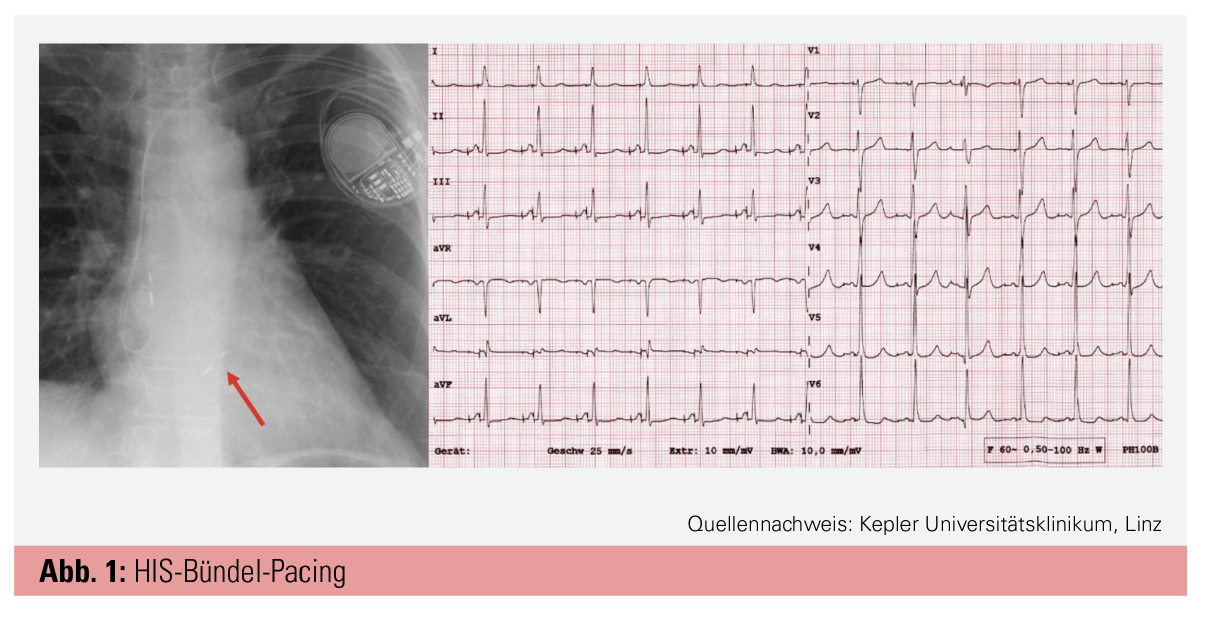
HIS-Bündel- und Left bundle branch Pacing („Conduction System Pacing“): Bei den konventionellen Herzschrittmachern zeichnet sich ein starker Trend zum HIS-Bündel-Pacing ab. Dabei wird eine spezielle Stimulationssonde in das HIS-Bündel eingeschraubt, was im Falle einer intakten infranodalen Reizleitung eine physiologische Stimulation des Herzens über das Reizleitungssystem (schmale QRS-Komplexe) erlaubt. Das Risiko des Entstehens einer Pacing-induzierten Kardiomyopathie, die bei bis zu 15 % der Schrittmacherpatienten auftreten kann, wird damit reduziert. Aus diesem Grund wird auch an der eigenen Institution seit etwa 2 Jahren bei konventionellen Schrittmachern routinemäßig ein HIS-Bündel-Pacing angestrebt (Abb. 1). Bei vorbestehendem Linksschenkelblock kann es durch direkte Stimulation des linken Schenkels mit einer durch das Ventrikelseptum geschraubten Sonde sogar gelingen, diesen durch Pacing „rückzubilden“ und schmale stimulierte QRS-Komplexe zu erlangen. Damit besteht bei Herzinsuffizienz eine mögliche Alternative zur klassischen kardialen Resynchronisationstherapie.
Implantierbare Cardioverter-Defibrillatoren (ICDs): Für ICDs gilt, wie für alle kardialen implantierbaren elektronischen Devices, dass die telemedizinische Nachsorge durch die COVID-19-Pandemie einen enormen Aufschwung erfährt. Die Möglichkeit, ohne Präsenzkontrollen die Funktionalität der Geräte abzufragen sowie rund um die Uhr wichtige Indikatoren zum Verlauf der Grunderkrankung der Patienten zu erhalten, gestaltet die Organisation der Spitalsambulanzen derzeit leichter. Ansonsten wird auch bei den ICDs an Konzepten gearbeitet, die Sondenkomplikationen vermeiden sollen. Hier hat sich der subkutane ICD (Emblem™, Boston Scientific) bewährt. Nun wird in ersten klinischen Studien eines anderen Anbieters eine interventionell-substernal positionierte Schocksonde getestet, die neben der Defibrillation besser antitachykard und -bradykard pacen kann.
Interventionelle Rhythmologie
Vorhofflimmern (AF): Für die Pulmonalvenenisolation (PVI) als Eckpfeiler der AF-Ablation werden laufend verbesserte Techniken und vereinfachte Prozeduren entwickelt. Zurzeit besteht ein Trend zur „High-power short-duration“-PVI, wobei pro Ablationspunkt Energieabgaben mit 70 Watt, aber nur 8 Sekunden Dauer zu einem raschen und anhaltenden Ablationserfolg führen. Dieser Methodik der repetitiven Single-point-Ablation stehen neue Single-shot-Ablationskatheter (Luminize™ RF, Boston Scientific; Heliostar™, Biosense Webster) gegenüber, die mit einer einzelnen Position des Katheters eine PVI anstreben. So ist auch für die nächsten Jahre zu erwarten, dass unterschiedliche Prozeduren und Kathetertechniken zum eigentlichen Ablationsziel, der anhaltenden PVI, führen werden. Die zunehmende Verfügbarkeit und Nutzung von Smart Devices (wie Smartwatches) zur Detektion von AF ermächtigt die Patienten zu mehr Selbstverantwortung. So konnte rezent gezeigt werden, dass die Verwendung von Smartwatches zur Detektion von AF-Episoden die Adhärenz der Patienten zu ihrer oralen Antikoagulation signifikant erhöht.
Ventrikuläre Tachykardien (VTs): Die Katheterablation von VTs – vor allem bei ischämischer Kardiomyopathie – gewinnt immer mehr an klinischer Bedeutung. Im „elektrischen Sturm“ (> 3 VTs/24 Stunden) ist die Ablation oft essenziell, um die Prognose des Patienten zu verbessern. Auch VTs oder Trigger-Extrasystolen bei Patienten mit nichtischämischer Kardiomyopathie oder primär elektrischen Erkrankungen (z. B. Brugada-Syndrom) können zunehmend abladiert werden. Hier sind oft kombinierte endo- und epikardiale (via „trockener“ Perikardpunktion) Ablationsstrategien erforderlich.
Interventionelle Therapie der koronaren Herzkrankheit
Herzinfarkte und COVID-19: Von einer Autorengruppe der Österreichischen Kardiologischen Gesellschaft konnte gezeigt werden, dass die Anzahl der Patienten mit Myokardinfarkt während des „Lockdowns“ signifikant zurückging. Die Gründe für den beobachteten Rückgang sind vielschichtig, es ist aber anzunehmen, dass zahlreiche Myokardinfarkte wegen der reduzierten Kontakte der Patienten zum Gesundheitssystem nicht entdeckt wurden. Eine erhöhte Rate an Folgeerkrankungen wie ischämische Kardiomyopathien, Arrhythmien etc. sind zu befürchten.
Es werden Anstrengungen unternommen, um eine ähnliche Entwicklung im Falle neuerlicher (lokaler) „Lockdowns“ zu verhindern.Koronare intravaskuläre Lithotripsie: Mittels des rezent eingeführten Shockwave™-Systems (Shockwave Medical) gelingt es in zunehmendem Maße, auch höchstgradig verkalkte Koronarläsionen interventionell zu versorgen. Es handelt sich hierbei um einen Koronarballon, der energiereiche Schallwellen (Schockwellen, erzeugt in einer externen Konsole) abgibt und damit in Analogie zur bekannten Lithotripsie bei Nierensteinen die kalzifizierten Koronarplaques aufbrechen und einer Dilatation/Stentimplantation zugänglich machen kann.
Herzklappeninterventionen
Transcatheter aortic valve implantation (TAVI): Für die TAVI-Therapie wird die Datenlage immer robuster und damit permissiver in Hinblick auf ihre Anwendung bei jüngeren und weniger komorbiden Patienten. Auch bei Patienten mit Klappendysfunktion nach biologischem Aortenklappenersatz ist die TAVI als „valve-in-valve“-Konzept mittlerweile durch positive Daten im Sinne eines reduzierten Morbiditäts-, Mortalitäts- und Blutungsrisikos im Vergleich zu einer Kontroll-Population mit Re-Operation gestärkt.
Mitralklappenrepair- und -ersatz: Der interventionelle Mitralklappenrepair mittels Mitraclip™-Device (Abbott) ist inzwischen etabliert, ermöglicht jedoch methodisch keine vollständige Restitution von Anatomie und Funktion der Mitralklappe. Diese kann bei hochgradiger Mitralinsuffizienz infolge eines „flail leaflets“ mittels transapikaler Implantation von Sehenfäden (NeoChord™, Neochord; Harpoon™, Edwards Lifesciences) erreicht werden. Dies stellt eine klassische Hybrid-Prozedur dar, durchgeführt von Herzchirurgen und Kardiologen. Ebenso im Hybrid-OP wird der transapikale Mitralklappenersatz mit der Tendyne™-Klappe (Abbott, Abb. 2) durchgeführt, welche seit kurzer Zeit an ausgewählten Zentren verfügbar ist.
Herzinsuffizienz
SGLT-2-Inhibitoren: Die Bedeutung von SGLT-2-Inhibitoren in der Behandlung von Patienten mit Herzinsuffizienz und reduzierter Linksventrikelfunktion ist bereits evident, und es wird erwartet, dass diese durch die Publikation neuer Studienergebnisse in Kürze weiter gefestigt wird.
Linksventrikuläre Assist Devices (LVADs): Aktuelle Daten zeigen höhere Überlebensraten und eine deutliche Reduktion von Komplikationen (Insult, Blutungen, Infektionen), vor allem bei Verwendung moderner Systeme mit zentrifugalem Fluss und vollmagnetischer Lagerung/Ansteuerung der Turbine. Die LVAD-Therapie wird daher weiter an Bedeutung gewinnen.
Resümee
In allen Bereichen der Kardiologie erweitern spannende und relevante pharmakologische und technologische Fortschritte das Behandlungs-Portfolio für eine Vielzahl von Patienten.