SERIE pAVK: Seltene Manifestationen der arteriellen Verschlusskrankheit – Nicht immer sind ausschließlich die Beine betroffen
Akute mesenteriale Ischämie
Wichtigstes blutversorgendes Gefäß des Darms ist die Arterie mesenterica superior (AMS). Kommt es zum akuten Verschluss der AMS, folgt nach einer Toleranzphase der Darmmukosa von etwa 6 Stunden die Darmnekrotisierung.
Pathogenese: Der akute Mesenterialarterienverschluss ist meist bedingt durch eine akute Embolie (in 85 % der Fälle) der Arterie mesenterica superior oft im Rahmen von Vorhofflimmern oder durch eine akute Mesen – terialvenenthrombose (15 % der Fälle) und bei Intensivpatienten manchmal beobachteten nicht okklusiven Mesenterialischämie bedingt durch eine Vasokonstriktion, welcher ursäch – lich eine längerdauernde Katecholaminbehandlung zugrunde liegt.
Klinik: Das typische klinische Bild der akuten mesenterialen Ischämie beinhaltet plötzlich einsetzende abdominelle Schmerzen, Übelkeit/Erbrechen und Diarrhö. Dem Akutereignis folgt nach etwa 6 Stunden das „stille Intervall“ mit konsekutiver Darmparalyse. Nach 12 bis 24 Stunden kommt es zu einem transmuralen Mesenterialinfarkt, der klinisch durch die Zeichen einer diffusen Durchwanderungsperitonitis, einem paralytischen Ileus und in 25 % mit blutigen Stuhlabgängen charakterisiert ist. Am Ende stehen die Sepsis und das Multiorgan-Versagen.
Bildgebung: Die Duplexsonografie bietet, abhängig vom Erfahrungsgrad des Untersuchers, eine orientierende Diagnostik. Standard in der Bildgebung bei Mesenterialischämie ist die biphasische Multidetektorspiral-Computertomografie- Angiografie (MD-CTA), die auch in kleineren Krankenhäusern verfügbar ist. Biphasisch beschreibt eine CT mit Kontrastmittel in der arteriellen und in der venösen Phase, sodass sowohl ein Verschluss auf der arteriellen Seite als auch eine Venenthrombose differenziert werden kann.
Therapie: Die Therapie des akuten Verschlusses der AMS zielt auf die Wiederherstellung der arteriellen Reperfusion sowie auf die Resektion infarzierter Darmanteile ab. Methoden der Wahl sind in den meisten Fällen endovaskuläre Revaskularisationsverfahren. Die selektive mesenteriale Angiografie mit transfemoralem (ev. transbrachialem) Zugang liefert entscheidende Hinweise für die Therapieplanung. Endovaskulär gelingt in über 90 % eine Reperfusion, wobei nach Drahtpassage des Verschlusssegments die Thrombusaspiration bzw. Stentangioplastie Anwendung finden. Gefäßchirurgische Rekonstruktionen finden aufgrund der Komorbidität der Patienten seltener Anwendung. Nach laparoskopischer Inspektion der Darmanteile werden irreversibel infarzierte Abschnitte reseziert.
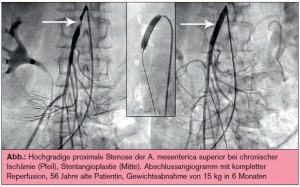
Chronische mesenteriale Ischämie
Chronische Durchblutungsstörungen des Darms und der Bauchorgange sind häufiger als angenommen und werden durch arteriosklerotisch bedingte Stenosen oder Verschlüsse der drei unpaarigen Viszeralarterien (Truncus coeliacus, Arteria mesenterica superior, Arteria mesenterica inferior) verursacht. Bei einer Steigerung der Durchblutung (nach Nahrungsaufnahme) kommt es zur Ischämie des Darms, ein Schmerzsyndrom, das die Patienten daran hindert, Nahrung zu sich zu nehmen, und zur Gewichtsabnahme führt.
Therapie:Die Indikation zur invasiven Therapie sollte nur bei zweifelsfrei symptomatischen Patienten gestellt werden. Zirkumskripte und kurzstreckige Stenosen der A. mesenterica superior werden interventionell mittels Stent – angioplastie behandelt, welche gute Primärund Langzeitresultate liefert. Alternativ können operative Revaskularisationen (Transposition der AMS, Bypass) vorgenommen werden.
Arteriosklerotische Nierenarterienstenose
Die arteriosklerotische Nierenarterienstenose (aNAS) ist, im Gegensatz zur fibromuskulären Dysplasie (FMD), eine zur Progression neigende Erkrankung mit überwiegend ostialer Lokalisation beim älteren Patienten.
Eine adäquate Patientenselektion ist Grundlage für eine klinisch erfolgreiche endovaskuläre Revaskularisation der NAS, dies umfasst den Nachweis der hämodynamischen Relevanz der Stenose sowie insbesondere ein erhaltenes Nierenparenchym.
Pathogenese: Die aNAS ist seltener Ursache der klassischen sekundären Hypertonie, im Gegensatz zur FMD jedoch verantwortlich für eine zunehmende Zahl terminaler, dialysepflichtiger Niereninsuffizienzen. Aktuelle Schätzungen gehen bei Patienten mit Bluthochdruck von einer Häufigkeit relevanter Nierenarterienstenosen (> 70%ige Lumenreduktion) zwischen 5 und 7,5 % aus. Typischerweise manifestiert sich die Erkrankung beim älteren Mann, nur ein Drittel der Patienten sind Frauen.
Bildgebung: Im Screening ist die farbkodierte Duplexsonografie als vorrangig zu betrachten und kann auch zur postinterventionellen Nachsorge herangezogen werden. Neue Studien zeigen, dass die systolische Spitzenflussgeschwindigkeit mindestens 300 cm/Sekunde bei nativen Stenosen betragen muss, um eine angiografisch mindestens 70%ige Einengung zu verifizieren. Indirekte Stenoseparameter (Seitendifferenz des Resistance Index und Akzelerationszeit) ermöglichen, die hämodynamische Relevanz einzuschätzen.
Eine häufig angewandte nicht-invasive diagnostische Methode ist die MR-Angiografie, die allerdings zur Überschätzung des Stenosegrades neigt. Bei Verwendung moderner Geräte besteht die Möglichkeit, Flussgeschwindigkeiten in Echtzeit zu messen. Limitationen sind der Preis, Artefakte bei implantierten Stents und das Risiko der idiopathischen systemischen nephrogenen Fibrose bei Patienten im Niereninsuffizienzstadium 3. Invasiv gilt die intraarterielle Angiografie nach wie vor als diagnostischer Goldstandard. Sie dient der Feststellung des angiografischen Stenosegrades als Ratio des minimalen Lumendurchmessers zum proximalen Referenzgefäßdurchmesser mal 100. Mittels einer Rotationsangiografie können auch exzentrische Stenosen gut erfasst werden.
Therapie: Grundsätzlich werden die medikamentöse, endovaskuläre und gefäßchirurgische Therapie der Nierenarterienstenose unterschieden, wobei die Indikationsstellung aus der Sicht der Behandlung der arteriellen Hypertonie und der Behandlung der Niereninsuffizienz gestellt werden muss.
Bei der Behandlung der arteriellen Hypertonie bei aNAS haben die bisher veröffentlichten randomisierten Studien gezeigt, dass mit einer medikamentösen antihypertensiven Therapie (unter Supervision) ähnlich gute Blutdruckeinstellungen möglich sind wie mit der endovaskulären Therapie. Als endovaskuläres Therapieverfahren konnte die Überlegenheit der Stentangioplastie gegenüber der Ballonangioplastie in Bezug auf Erfolgs- und Restenoseraten nachgewiesen werden.
In Bezug auf die Blutdruckregularisierung wurde in den meisten Studien die Dosis der Antihypertensiva in der Interventionskohorte reduziert. Wichtig ist festzuhalten, dass Vergleichsstudien zwischen Stentangioplastie und konservativer Therapie zur Blutdruckeinstellung zahlreiche Limitationen aufweisen. So haben etwa alle vorliegenden Studien (STAR, ASTRAL, DRASTIC) in bis 40 % der Fälle hämodynamisch nicht relevante (< 70 %) Stenosen eingeschlossen.
FACT-BOX
Mesenterialischämie
1. Die Mesenterialischämie ist potenziell lebensbedrohlich! „Zeit ist Darm!“
2. Ursachen sind der Mesenterialarterienverschluss (70 %), die Mesenterialvenenthrombose (10 %) und nicht-okklusive Mesenterialischämie (20 %).
3. Diagnostischer Goldstandard ist die MD-CTA (biphasisch).
4. Die Therapie besteht in der Revaskularisation, die je nach Erfahrung endo vaskulär oder chirurgisch durchgeführt wird, mit bei Notwendigkeit chirurgischer Resektion nekrotischer Darmanteile.
5. Wichtige Trias für den Mesenterialarterienverschluss: alter Patient, akute
Bauchschmerzen, Laktatanstieg.
FACT-BOX
Indikationen zur Nierenarterienrevaskularisation
• hämodynamisch relevante Stenose (> 70 %)
• bilaterale Stenosen oder Stenose bei funktioneller Einzelniere
• therapierefraktärer Hypertonus (mehr als 3 Antihypertensiva)
• rezidivierendes Lungenödem nicht-kardialer Genese
• progrediente Nierenfunktionsverschlechterung