Management des chronischen Wundpatienten
Die Bedeutung chronischer Wunden spiegelt sich auch am Anteil an den Gesundheitskosten wider. In industrialisierten Ländern werden 3–3,5 % des Gesundheitsbudgets für die Behandlung und das Management chronischer Wunden ausgegeben. Auf Österreich umgerechnet wären das in etwa 1,2–2,2 Milliarden Euro.2
Rezidivrate senken, Therapiedauer verkürzen
Der (Rezidiv-)Prophylaxe und der stadiengerechten Therapie bei bestehender Wundsituation kommt große Bedeutung zu. Eine frühzeitige Behandlung kann die Rezidivrate und die Therapiedauer vermindern und die daraus resultierenden Folgekosten verringern. Als Defizite der Versorgung, die maßgeblich zu den hohen direkten und indirekten Kosten der Behandlung beitragen, sind die fehlende Früherkennung, die zu späte sachgerechte Diagnostik sowie die oft unzureichende beziehungsweise nicht vorhandene Kausaltherapie zu nennen. Die Versorgung von Patienten mit chronischen Wunden durch ein interprofessionelles Team mit einem adäquaten Schnittstellenmanagement geht mit einer Ver- kürzung der Heilungszeit sowie mit einer Reduktion der Kosten einher.3–5
Interprofessionelle Zusammenarbeit und Kompetenz
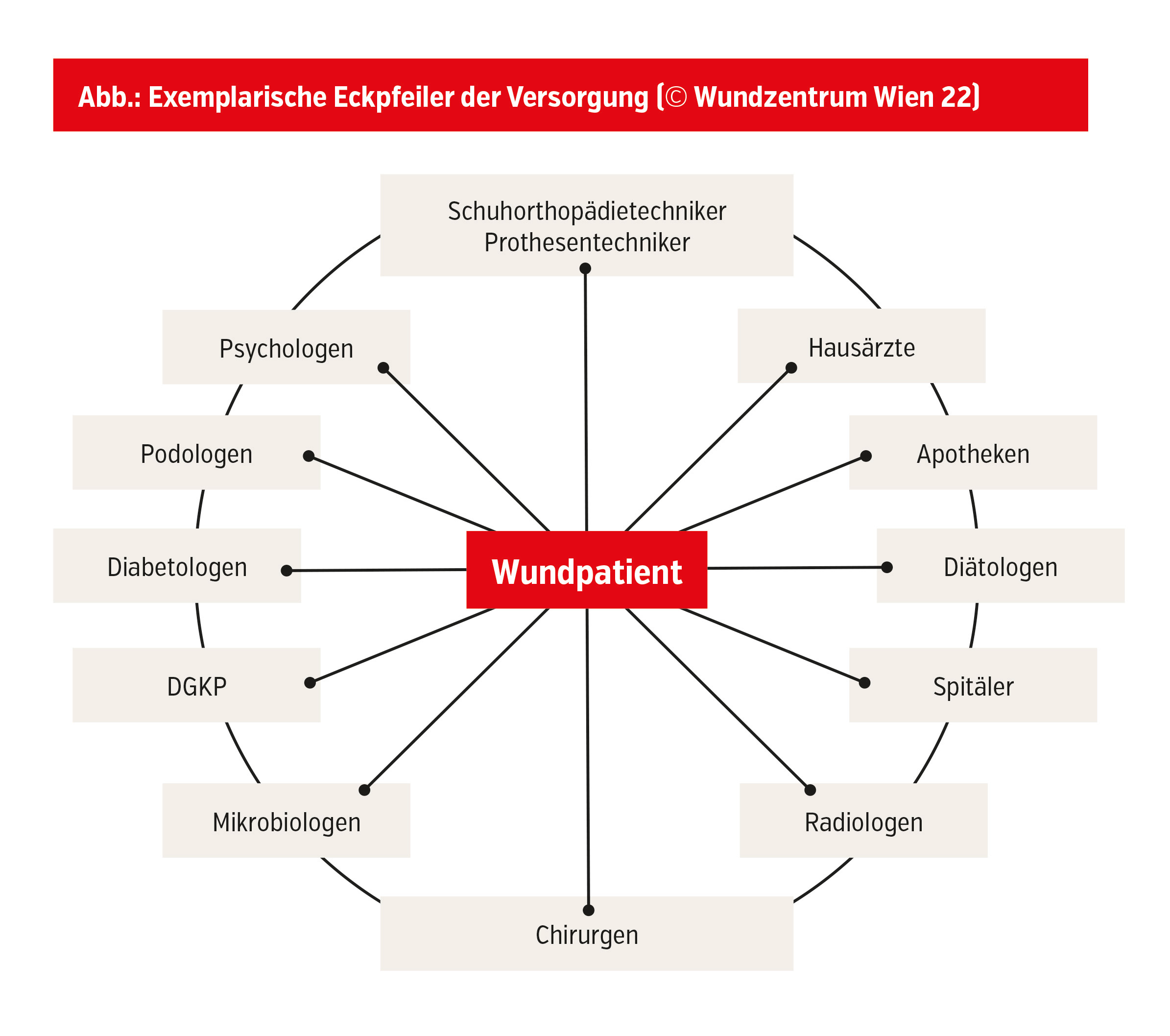
Kommunikations- und Informationsaustausch zwischen den betreuenden Schnittstellen sowie innerhalb der ambulanten Versorgung zwischen den einzelnen Versorgungspartnern muss gegeben sein. Dieser Austausch kann zum Erreichen einer verbesserten Versorgung und einer Versorgungskontinuität beitragen. Die Liste der Involvierten beinhaltet unter anderem: Hausärzte, Chirurgen (inklusive Gefäßchirurgen, plastische Chirurgen), Radiologen (inklusive Intervention), diplomiertes Pflegepersonal, Diabetologen, Diätologen, Mikrobiologen, Podologen, Schuhorthopädietechniker, Prothesentechniker, Psychologen, Spitäler, Apotheken, Schmerztherapeuten und noch viele mehr. Keine Berufsgruppe kann eine adäquate Wundversorgung chronischer Wunden allein bewältigen. Die Herausforderungen für eine interprofessionelle, interdisziplinäre und transsektorale Versorgung im Bereich von chronischen Wunden sind groß. Grundlage für die verschiedenen Phasen der Versorgung ist ein partnerschaftliches Miteinander auf Augenhöhe unter Beachtung und Anerkennung der gegenseitigen Kompetenzen. Es ist ein Ablauf erstrebenswert, der für alle beteiligten Berufsgruppen transparent, kontinuierlich und qualitätsgesichert ist. Dadurch können sich alle Beteiligten auf die Vorarbeiten der anderen Berufsgruppen verlassen und auf diesen aufbauen.
Ein derartiges Netzwerk entlastet jede einzelne Berufsgruppe und bietet die optimalste Versorgungsstruktur für die Betroffenen. Unter-, Über- und Fehlversorgung werden vermieden. Der Patient steht im Mittelpunkt und wird an die einzelnen Berufsgruppen weiterverwiesen (Abb.). Bei jeder Station erhält er eine standardisierte Therapie, diese muss dokumentiert werden und für jeden Netzwerkpartner nachvollziehbar sein.6 In der Summe erhält der Betroffene dadurch die beste Therapie. Die Komplexität erfordert Koordination und die aktive Einbindung aller Beteiligten.
Literatur
- K. Heyer, K. Herberger, K. Protz. Epidemiology of Chronic Wounds in Germany: Analysis of Statutory Health Insurance Data. Wound Repair Regen. 2016, 24:434–42.
- A. Vavrovsky. Die Bedeutung eines optimalen Wundmanagement aus sozio-ökonomischer Sicht. Pflege Professionell. 2018.
- F. Gottrup. A specialized wound-healing center concept: importance of a multidisciplinary department structure and surgical treatment facilities in the treatment of chronic wounds. Am J Surg. 2004, 187(5a):38–43.
- M. Kjaer, L. Sorensen, T. Karlsmark. Evaluation of the quality of venous leg ulcer care given in a multidisciplinary specialist centre. J Wound Care. 2005, 14(4):145–50.
- M. Harrison, I. Graham, K. Lorimer. Leg-ulcer care in the community, before and after implementation of an evidence-based service. CMAJ. 2005, 172(11):1447–52.
- M. Storck, J. Dissemond, V. Gerber, M. Augustin. Kompetenzlevel in der Wundbehandlung. Gefässchirurgie. 2019, 24:388–398.