MS in der Praxis: Wie erkennen, ab wann und wie therapieren?
Pathophysiologie
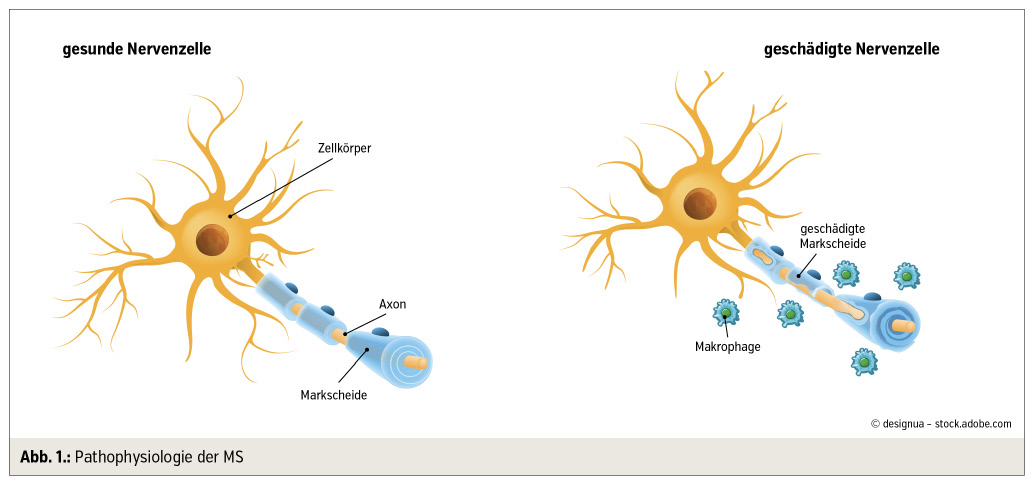
Die multiple Sklerose (MS) ist eine chronischentzündliche Erkrankung des Nervensystems, bei der es durch autoimmun-mediierte Entzündungsprozesse zur Zerstörung von Myelinscheiden und Nervenfasern kommt. Im Frühstadium ist der Entzündungsprozess herdförmig organisiert, hier treten aktivierte Lymphozyten durch die Blut-Hirn-Schranke in das ZNS ein und bilden um Gefäße lokalisierte Entzündungsherde. Mit dem Fortschreiten der Erkrankung kommt es zu einer diffusen, mikrogliadominierten Entzündungsreaktion der gesamten weißen sowie grauen Substanz. Vor dem Hintergrund einer globalen inflammatorischen Infiltration des ZNS können sich immer wieder neue Herde bilden.
Epidemiologie
Die MS ist die häufigste Ursache für irreversible neurologische Behinderung im jungen Erwachsenenalter. In der Regel tritt der erste Schub zwischen 20 und 40 Jahren auf. Bei 3 bis 5 % aller MS-Betroffenen manifestiert sich die Erkrankung bereits vor dem 18. Geburtstag („juvenile MS“), bei etwa 10 % tritt sie nach dem 60. Geburtstag auf („late-onset MS“). Die Prävalenz liegt bei 100–160/100.000 Einwohnern. In Österreich leben etwa 13.500 Menschen mit multipler Sklerose. Weltweit gibt es etwa 2 Millionen MS-Betroffene.
MS: Symptome und Verlauf
MS-Läsionen entwickeln sich bevorzugt in drei Regionen des ZNS und verursachen gemäß ihrer Lokalisation entsprechende Beschwerden. Diese sogenannten „Prädilektionsstellen“ umfassen den Sehnerv, Hirnstamm und das Kleinhirn sowie das Rückenmark.
Sehnervenentzündungen gehören zu den klassischen MS-Symptomen. Sie äußern sich in einem Augenbewegungsschmerz und einer Sehstörung. Dabei sind der Farbsinn (besonders Blau/Gelb) und das Kontrastsehen beeinträchtigt. Patienten berichten von einer „milchigen Sehstörung“ bis hin zu einer ausgeprägten Visusminderung. Eine komplette Erblindung ist eher untypisch.
Symptome, die dem Hirnstamm und Kleinhirn zugeordnet sind, umfassen typischerweise
- zentrale Augenbewegungsstörungen,
- Hirnnervenausfälle (vor allem die Hirnnerven VI und VII) und
- Koordinationsstörungen („Ataxie“).
Wenn sich MS-Läsionen im Rückenmark bilden, treten zumeist asymmetrische Gefühlsstörungen und Lähmungen der Extremitäten auf. Häufig ist auch der Rumpf betroffen; hier kann man durch Bestimmung des „sensiblen Niveaus“ auf die Höhe des betroffenen Rückenmarksegments rückschließen.
Blasenstörungen treten zumeist in Form eines „imperativen Handrangs“ auf, später kann es auch zu einer verzögerten Blasenentleerung mit Restharnbildung kommen. Restharnbildung begünstigt das Entstehen von Harnwegsinfekten, nach denen bei Verschlechterung von MS-Symptomen immer gesucht werden muss.
„Unsichtbare MS-Symptome“
Neben den beschriebenen MS-Symptomen spielen die sogenannten „unsichtbaren Symptome der MS“ für die Lebensqualität und berufliche Entwicklung eine große Rolle. Von MS-Betroffenen als höchstgradig einschränkend berichtet ist die „Fatigue“ oder „abnorme Tagesmüdigkeit“. Diese tritt unabhängig von einer Depression auf und führt zu einer verminderten Belastbarkeit im Alltag. Darüber hinaus finden sich im Verlauf der MS häufig kognitive und affektive Probleme. Kognitive Störungen umfassen in erster Linie das Arbeitsgedächtnis, die geistige Flexibilität und Informationsverarbeitungsgeschwindigkeit. Auch Depression, Angst und Schmerzen zählen zu häufigen Beschwerden bei MS. All diese Symptome tragen dazu bei, dass nur etwas mehr als die Hälfte der MS-Betroffenen zwischen 15 und 64 Jahren berufstätig ist, der Großteil davon in Teilzeit.
Die MS verläuft zu Beginn bei etwa 85 % der Betroffenen schubförmig, das heißt, Phasen neurologischer Beeinträchtigung wechseln sich mit stabilen Phasen ab. Dieser Verlauf kann in ein sekundär progredientes Stadium übergehen, bei dem es zu einer langsam fortschreitenden Behinderung – in der Regel der Gehfähigkeit und Koordination, mit oder ohne aufgesetzte Schübe – kommt. Bei 15 % entwickelt sich die MS primär progredient, das heißt, die Beeinträchtigung von Motorik und Gleichgewicht nimmt langsam schleichend zu.
Das Bild der MS hat sich gewandelt – hin zu einer besseren Prognose
In den letzten 10 Jahren führte der diagnostische Prozess mithilfe von Klinik, MRT und Lumbalpunktion zu einer immer früheren Feststellung einer MS. Die häufigste Fehldiagnose sind unspezifische Veränderungen der weißen Substanz bei Migräne oder mit zunehmendem Alter.
Es besteht Einigkeit, dass die MS, sofern die Diagnose gesichert ist, mit einer entsprechenden immunmodulierenden Therapie behandelt werden und nicht ein zweiter Schub abgewartet werden soll. Ein früher Therapiebeginn verzögert das Auftreten weiterer Krankheitsschübe und den Beginn der sekundär progredienten Phase. Dieses Vorgehen führte dazu, dass sich die Prognose der MS deutlich besserte. Während 33–50 % der unbehandelten Patienten nach 15 Jahren einen sekundär progredienten Verlauf entwickeln, erreichen in der Ära der immunmodulierenden Therapien nur 18 % im selben Zeitraum das Stadium der sekundär progredienten MS (SPMS) (Abb. 2).
Therapie
Derzeit stehen 16 zugelassene Therapeutika aus 9 Wirkstoffklassen zur Verfügung. Man unterscheidet Medikamente für den mild/moderaten Verlauf und Substanzen, die bei hochaktiver MS eingesetzt werden. Die Aktivität der Erkrankung wird über die Anzahl der Schübe und das Auftreten von neuen/kontrastmittelanreichernden Läsionen im MRT erhoben.
Die Immuntherapie sollte sich nach der Aktivität der MS unter Berücksichtigung von Schubfrequenz, Schubschwere, Ansprechen auf Schubtherapie, Krankheitsprogression und MRT-Befund richten. Bei der Wahl sollen auch individuelle Aspekte wie Alter, Kinderwunsch und Komorbiditäten berücksichtigt werden.
Moderatwirksame Medikamente
Die MS-Therapeutika unterscheiden sich in ihrem Wirkmechanismus, ihrer Applikationsform, der Applikationsfrequenz, dem Grad der Immunsuppression und ihrem Sicherheitsprofil.
Man unterscheidet inzwischen 3 Wirksamkeitskategorien (I: Interferone, Glatirameracetat, Teriflunomid und Dimethylfumarat; II: Fingolimod, Ozanimod und Mavenclad; III: Natalizumab, CD20-Antikörper, Alemtuzumab). Traditionell werden moderatwirksame Medikamente als First-Line-Präparate eingesetzt. Dieser Ansatz hat in erster Linie Sicherheitsbedenken als Grundlage. Sicherheitsaspekte betreffen vor allem ein erhöhtes Infektionsrisiko, sekundäre Autoimmunität oder seltene kardiale Nebenwirkungen.
Hochaktiv wirksame Medikamente
Der sicherheitsgesteuerten Vorgangsweise entgegen stehen immer mehr Daten und Empfehlungen, die auf eine langfristig bessere Wirksamkeit bei frühem Einsatz hochaktiver Medikamente mit immunsuppressivem Ansatz hinweisen („Time is brain“). Bei der Wahl der Therapie muss das Risiko der Therapie gegen das Risiko der Behinderungsprogression abgewogen und die aktuelle Therapie bei Verdacht auf unzureichende Wirksamkeit umgestellt werden. Bei ungünstigen prognostischen Faktoren – wie eine hohe Läsionslast im MRT oder Läsionen mit ungünstiger Lokalisation (zum Beispiel Rückenmark) – kann auch bei therapienaiven Patienten eine hochwirksame Medikation erwogen werden. Die Therapie obliegt in Österreich zertifizierten MS-Zentren, die Verabreichung muss im Therapieregister der Österreichischen Gesellschaft für Neurologie (ÖGN) dokumentiert werden. Sobald die MS in einen progredienten Verlauf übergeht, werden die medikamentösen Möglichkeiten geringer. Zur Therapie der aktiven, sekundär progredienten MS ist Siponimod zugelassen, zur Therapie der primär progredienten MS wurde Ocrelizumab zugelassen. Die Kostenerstattung in Österreich ist zum Teil restriktiver als das EMA-Label.
- Die MS kann bei typischen Symptomen und eindeutigem Muster im MRT der Neuroachse bereits beim ersten Auftreten diagnostiziert werden.
- Typische Symptome betreffen Sehnerv, Hirnstamm/Kleinhirn und Rückenmark. Atypische Präsentationen sollen zunächst beobachtet werden, um eine Fehldiagnose und vorzeitige Immuntherapie zu vermeiden.
- Die häufigsten Gründe für eine Fehldiagnose sind Migräne und unspezifische Veränderungen im MRT.
- Bei gesicherter Diagnose soll mit einer Immuntherapie begonnen werden, um das Auftreten von Schüben und irreversibler Behinderung hintanzuhalten. Unter Therapie sollen Wirksamkeit und Sicherheit regelmäßig überprüft werden. Generell besserte sich die Prognose der MS seit Beginn der Immuntherapieära deutlich.
Literatur:
- Cree et al., Long-term evolution of multiple sclerosis disability in the treatment era. Ann Neurol 2016 Oct; 80(4):499–510. DOI: 10.1002/ana.24747. Epub 2016 Aug 13