Der neuropathische Schmerz – erkennen und therapieren
Neuropathische Schmerzen resultieren aus einer Schädigung oder Läsion des peripheren oder zentralen somatosensorischen Systems. Sie weisen eine typische Symptomcharakteristik auf und können einem neuroanatomischen Areal zugeordnet werden, das mindestens einen pathologischen Sensibilitätsbefund aufweist.
Einteilung
Neuropathische Schmerzen werden in periphere fokale oder multifokale (Tab.1), in periphere generalisierte (Tab. 2) und in zentrale schmerzhafte Neuropathien (Tab. 3) eingeteilt.
Das Vorliegen eines neuropathischen Schmerzes schließt das gleichzeitige Vorhandensein eines nozizeptiven Schmerzes nicht aus. In diesem Fall spricht man von einem „Mixed Pain“, und beide Schmerzformen müssen spezifisch behandelt werden, um ein zufriedenstellendes Therapieergebnis erreichen zu können.
Symptomatik
Der neuropathische Schmerz weist eine charakteristische Symptomatik auf.
Typisch sind spontan auftretende oder getriggerte einschießende, elektrisierende Schmerzattacken, eine brennende Schmerzqualität, Kribbelparästhesien, Dysästhesie und Allodynie. Diesen sogenannten „Plussymptomen“ stehen Minussymptome (Tab. 4) wie das oftmals vorhandene Taubheitsgefühl gegenüber. Minussymptome sind per se nicht schmerzhaft, können aber zu schwerwiegenden Behinderungen führen und werden als unangenehm empfunden. Medikamentös können sie – im Gegensatz zu Plussymptomen – nicht beeinflusst werden.
Diagnostik
Anamnese und klinische Untersuchung stellen die Basisdiagnostik dar. Anamnestisch relevant sind Läsionen oder Erkrankungen des somatosensorischen Systems, die dem neuropathischen Schmerz zugrunde liegen können, sowie die typische Schmerzsymptomatik und die Kombination von Plus- und Minussymptomen. In der immer durchzuführenden neurologischen Untersuchung muss die Zuordnung zu einem neuroanatomisch plausiblen Areal, in dem mindestens ein pathologischer Sensibilitätsbefund zu finden ist, nachweisbar sein. Der gezielte Einsatz von radiologischen Untersuchungsverfahren, Liquor- und Labordiagnostik sowie von Elektrodiagnostik (NLG, EMG, EEG) erfolgt zum Nachweis der ursächlichen Schädigung oder Verletzung des somatosensorischen Systems und bestätigt bei positivem Befund das Vorliegen eines neuropathischen Schmerzes. Eine quantitativ sensorische Testung kann für die Diagnostik aller neuropathischen Schmerzen zur Anwendung kommen, vor allem bei Verdacht auf eine Small-Fiber-Neuropathie. Auch Hautbiopsien sind zum Nachweis von Small-Fiber-Neuropathien geeignet. Der Einsatz von laserevozierten und schmerzassoziierten evozierten Potenzialen zählt ebenso wie die korneale konfokale Mikroskopie nicht zur Routinediagnostik. Validierte Fragebögen, wie der painDETECT, können zur Ergänzung der klinischen Diagnostik eingesetzt werden.
Therapie
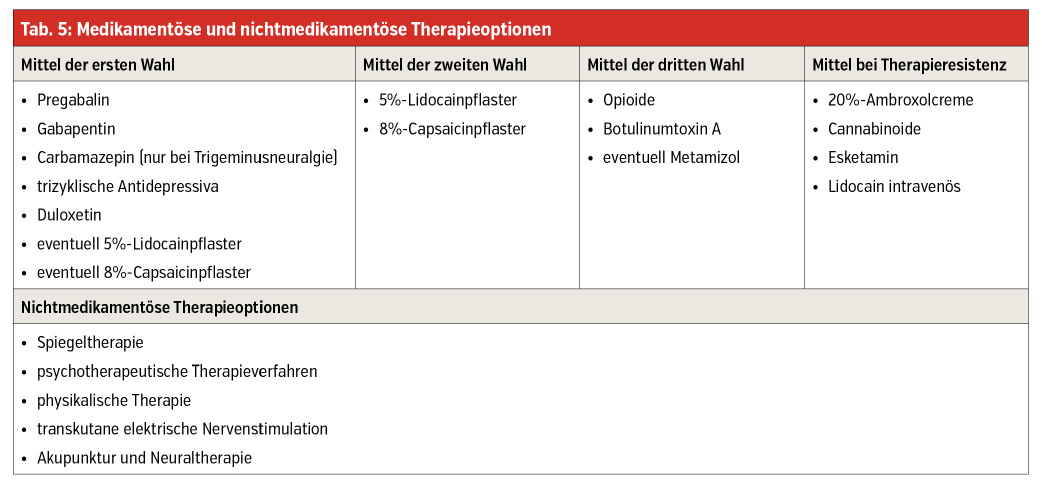
Neuropathische Schmerzen stellen eine therapeutische Herausforderung dar. Trotz medikamentöser Therapie und zusätzlicher nichtmedikamentöser Therapieverfahren (Tab. 5) kann oft keine Schmerzfreiheit erreicht werden. Darüber hinaus wird die medikamentöse Therapie oftmals durch auftretende Nebenwirkungen oder vorliegende Kontraindikationen und dosislimitierende Organdysfunktionen erschwert. Kausale Therapien, wie eine optimale Diabeteseinstellung oder die Dekompression bei Engpass-Syndromen, sind immer auszuschöpfen.
Wesentlich für eine gute Compliance ist es, die Patienten zu informieren, dass die Schmerzlinderung häufig nicht sofort eintritt, sondern eine zeitliche Verzögerung bis zum Erreichen der individuell wirksamen Dosis auftreten kann.
Medikamentöse Kombinationstherapien erweisen sich oft als sinnvoll, da synergistisch positive Effekte bei geringeren Einzeldosen erzielt werden können und dadurch Nebenwirkungen in geringerem Ausmaß auftreten.
Medikamentöse Therapie
- Antikonvulsiva mit Wirkung auf neuronale Kalziumkanäle
Gabapentin und Pregabalin gelten als Mittel der ersten Wahl. - Antikonvulsiva mit Wirkung auf Natriumkanäle
Carbamazepin ist nur für die Indikation „Trigeminusneuralgie“ Mittel der ersten Wahl.
Der Einsatz von Oxcarbazepin, Lamotrigin und Lacosamid kann nur für einen individuellen Therapieversuch in Betracht gezogen werden. - Trizyklische Antidepressiva sind Mittel der ersten Wahl.
- Selektive Serotonin- und Noradrenalin-Wiederaufnahmehemmer (SSNRI)
Duloxetin kommt als Mittel der ersten Wahl zum Einsatz.
Venlafaxin kann für einen individuellen Therapieversuch in Erwägung gezogen werden. - Nichtopioidanalgetika
Nichtsteroidale Antirheumatika, COX-2-Hemmer und Paracetamol führen zu keiner Reduktion neuropathischer Schmerzen. Metamizol weist bei einigen Patienten einen schmerzlindernden Effekt auf. - Opioide
Tramadol und stark wirksame Opioide kommen als Mittel der dritten Wahl zum Einsatz. - Cannabinoide
können als Add-on-Therapie bei Versagen oder Kontraindikation der Therapeutika der ersten, zweiten und dritten Wahl zur Anwendung kommen. - Botulinumtoxin A
wird in spezialisierten Zentren als Mittel der dritten Wahl bei fokal begrenzter Symptomatik eingesetzt. - topische Therapieoptionen
Sowohl das 5%-Lidocainpflaster als auch das 8%-Capsaicinpflaster sind als Mittel der zweiten Wahl eingestuft. Aufgrund der guten Verträglichkeit und Wirksamkeit empfehle ich persönlich, wie auch viele andere Experten, den primären Einsatz dieser Substanzen, da bei Respondern im besten Fall auf weitere Medikamente gänzlich verzichtet werden kann oder deren Verabreichung nur in einer geringen Dosierung erforderlich ist.
In therapierefraktären Fällen kann ein individueller Therapieversuch mit einer 20%-Ambroxolcreme durchgeführt werden. - Die Verabreichung von Esketamin und die intravenöse Gabe von Lidocain kann in therapierefraktären Fällen in Betracht gezogen werden, sollte jedoch primär von Experten durchgeführt werden.
Therapieziele
Die vorrangigsten Therapieziele sind eine Schmerzreduktion um 30–50 %, Verbesserung der Funktionalität, Verbesserung der Schlafqualität, Erhaltung der Arbeitsfähigkeit sowie Verbesserung der Lebensqualität und Aufrechterhaltung der sozialen Aktivität und Kontakte.
- Neuropathische Schmerzen resultieren aus einer Schädigung oder Läsion des peripheren oder zentralen somatosensorischen Systems.
- Der neuropathische Schmerz weist eine charakteristische Symptomatik auf, zum Beispiel einschießender, elektrisierender Schmerz, brennender Dauerschmerz und Allodynie.
- Es gibt verschiedene medikamentöse Therapiemöglichkeiten, deren Kombination von Vorteil sein kann.