Österreich braucht neue Hypertoniestrategien
Hypertonie ist einer der wichtigsten Risikofaktoren für kardiovaskuläre Ereignisse. Obwohl eine Vielzahl von effizienten antihypertensiven Medikamenten am europäischen Markt verfügbar ist und diese ohne ökonomische Barrieren zugänglich sind, bleibt die Einstellung des Blutdrucks in der Bevölkerung mangelhaft. Die suffiziente medikamentöse Einstellung stellt global eine große Herausforderung dar. Trotz der unzähligen antihypertensiven Präparate und entsprechenden Guidelines liegen die durchschnittlichen Blutdruckwerte deutlich über dem Zielwert. Die internationale EURIKA-Studie zeigte im Jahr 2010, dass zirka 36 % der Patienten das Therapieziel < 140/90 mmHg in Österreich erreichen. Seit mehr als 10 Jahren ist diese Zahl bedauerlicherweise nicht mehr signifikant gestiegen. Gemeinsam mit den niederösterreichischen Apotheken konnten wir im Jahr 2015 in einer Erhebung von Blutdruckmessungen bei 4.303 Patienten zeigen, dass nur 41 % von diagnostizierten, therapierten und adhärenten Patienten das Blutdruckziel erreichen. Auf Grundlage dieser Daten kamen wir zum Schluss, dass in Österreich die fehlende Aufmerksamkeit des Arztes hinsichtlich Therapieintensivierung eine wesentliche Ursache für die unzufriedenstellende Blutdruckeinstellung darstellt.
Strategien zur Hypertonievermeidung
Rund um den Globus gibt es unterschiedliche Strategien zur Optimierung und Prävention von Hypertonie:
Kanada ist weltweit einer der Vorzeigestaaten für die öffentliche Aufklärung über die Blutdruckeinstellung. Im Rahmen des CHEP-Programms (Canadian Hypertension Education Program) wurde festgestellt, dass es in den Jahren 1996–2006 eine 106%ige Zunahme an Antihypertensivaverschreibungen gab. Dieser Anstieg an Verschreibungen hatte einen hochpositiven Effekt auf die Mortalität bei kardiovaskulären Erkrankungen. CHEP ist ein Programm, welches jährlich Updates von rezenten Therapieempfehlungen präsentiert und die epidemiologische Entwicklung beinhaltet. Diese Bemühungen führten dazu, dass mehr als 70 % aller Hypertoniker im Zielbereich sind.
Schweden setzt auf das PAP-Projekt (Physical Activity on Prescription): Durch körperliches Training auf Rezept soll die Bevölkerung zu mehr physischer Aktivität animiert werden. Aktives körperliches Training verbessert das vaskuläre Remodeling, welches unter anderem zur Prävention der Hypertonie führt.
Die schlechten Zahlen aus Österreich zeigen die Notwendigkeit für das Beschreiten neuer Wege. Dahingehend gibt es bereits Pläne für die bisher größte landesweite Studie seitens der Österreichischen Gesellschaft für Hypertensiologie. Darüber hinaus werden Ergebnisse einer Interventionsstudie (Dr. Miklos Rohla und Prof. Thomas Weiss) erwartet, die eine Aufforderung der Apotheke untersucht, den Arzt neuerlich zu konsultieren, sofern der Blutdruck beim Einlösen eines Rezepts für ein Antihypertensivum nicht im Zielbereich ist.
Konsequenz der schwelenden Pandemie
Der internationale Vergleich zeigt, dass die Prävention und Behandlung von Hypertonie in Europa trotz einiger erfolgreicher Projekte und umfassender Mittel nicht zufriedenstellend ist und insbesondere Österreich im Vergleich zu ähnlich wohlhabenden und vergleichbaren europäischen Ländern weit abgeschlagen ist. Nicht zu vergessen sind die kostenintensiven sekundären Folgen einer nicht erkannten oder inadäquat therapierten Hypertonie. Zu den wichtigsten sekundären Folgen zählen der Insult und daraus resultierend Milliarden von Euro für den Steuerzahler. Um in Österreich einen deutlichen Shift in Richtung optimale Blutdrucktherapie zu erzielen, bedarf es dringender Reformen. Die Entscheidungsträger müssen weiter mit Nachdruck auf den „silent killer“ Hypertonie aufmerksam gemacht werden.
Während dies bei akuten Pandemien geschieht, ist dies für diese schwelende Pandemie, von der immerhin 30 % der erwachsenen Bevölkerung betroffen sind, bis heute nicht gelungen!
Aktuelle Empfehlungen
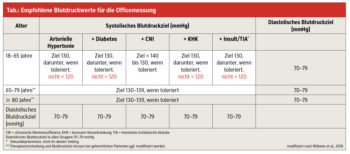
Die derzeit empfohlenen Zielwerte für die Officemessung (die Messung in der Ordination oder in der Ambulanz) sind in der Tabelle zusammengefasst.
Ausschlaggebend für die Therapieeinleitung ist die richtige Diagnostik der Hypertonie. Heimblutdruckmessungen sind essenziell, um einen durchschnittlichen Blutdruckwert zu erlangen. Blutdruckmessungen in Arztpraxen sind aufgrund von Nervosität, mangelnder Ruhephase vor der Messung und der Einzelmessung oft falsch positiv hoch und allein nicht aussagekräftig. Für eine optimale Diagnostik empfiehlt sich z. B. 2-mal tägliches Blutdruckmessen im Sitzen nach 5-minütiger Ruhephase. Eine Messperiode von 7 bis 14 Tagen reicht aus, um den Mittelwert zu errechnen und gegebenenfalls eine Indikation zur 24-Stunden-Blutdruckmessung, auch zum Erfassen einer Weißkittelhypertonie oder maskierten Hypertonie, zu stellen.
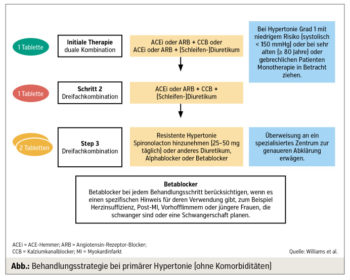
Prävention und Therapie: Die Basis zur Primär- und Sekundärprävention ist die Lebensstilveränderung. Dazu zählen die Reduktion der Salzzufuhr auf < 5 Gramm pro Tag, moderater Alkoholkonsum (8 Einheiten für Frauen, 14 Einheiten für Männer pro Woche; 1 Einheit ist definiert als 125 ml Wein oder 250 ml Bier) und ausgewogene mediterrane Ernährung (vermehrte Aufnahme von Gemüse, frischen Früchten, fettreduzierten Milchprodukten und ungesättigten Fettsäuren). Hinzu kommen die Gewichtsreduktion bei Adipositas und die Erhaltung des Optimalgewichts, regelmäßige körperliche Bewegung (mindestens 30 Minuten moderates Training, 5–7-mal pro Woche) und absolute Nikotinkarenz. Erweitert wird die Basis der Blutdrucktherapie mit der Etablierung einer medikamentösen Therapie: Laut den ESC-Guidelines 2018 werden 5 Medikamentengruppen als First-Line-Therapie empfohlen: ACE-Hemmer (ACEi), Angiotensinrezeptorblocker (ARB), Betablocker (BB), Kalziumkanalblocker (CCB) und Diuretika. Sie senken den Blutdruck und konnten in placebokontrollierten Studien die kardiovaskulären Ereignisse reduzieren. In weiterer Folge senken diese Medikamentengruppen die kardiovaskuläre Morbidität und Mortalität. Diese 5 Medikamentengruppen sind, je nach Vorerkrankungen, Komorbiditäten und Verträglichkeit, individuell anzupassen. Alphablocker und vor allem Mineralokortikoid-Rezeptorblocker sind in den rezenten Guidelines etabliert, jedoch liegen für diese Medikamentengruppen deutlich weniger wissenschaftliche Studien als für ACEi, ARB, BB, CCB und Diuretika vor. Zudem haben sie ein potenziell größeres Spektrum an Nebenwirkungen. Die Abbildung zeigt die Behandlungsstrategie bei Patienten mit primärer Hypertonie ohne Begleiterkrankungen laut den aktuellen ESC-Guidelines 2018.
Literatur:
- Danninger K et al., J Hum Hypertens 2020; 34(4):326–34
- Redon J et al., Why in 2016 are patients with hypertension not 100% controlled? A call to action. J Hypertens 2016; 34(8):1480–8
- Weber T et al., Austrian Consensus on High Blood Pressure 2019. Wien Klin Wochenschr 2019; 131(Suppl 6):489–590
- Weiss T et al., Why do we fail in reaching pressure goals for many hypertensive patients? e-Journal of Cardiology Practice; Vol. 17, N° 23–25 Sep 2019
- Williams B et al., 2018 ESC/ESH Guidelines for the management of arterial hypertension. Eur Heart J 2018; 39(33):3021–104
Originalversion des Artikels ist erschienen in der Zeitschrift Universum Innere Medizin 6/2020.