Lipidmanagement bei diabetischem Fuß mit und ohne PAVK
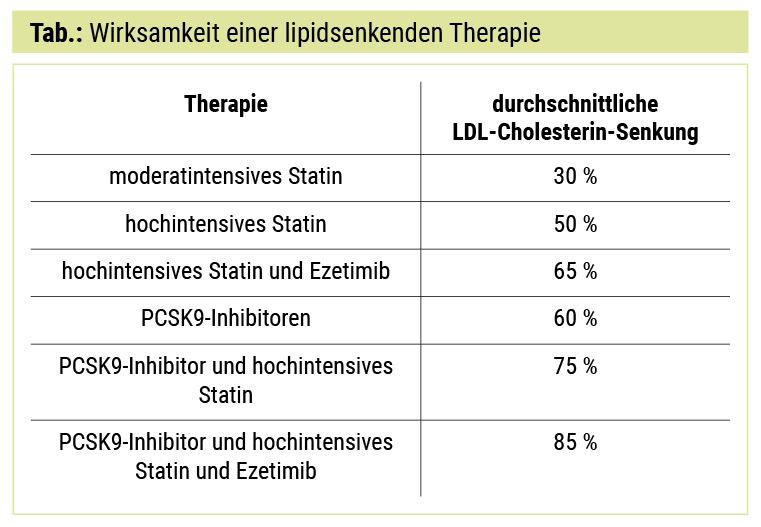
Bereits in der Heart Protection Study (HPS) konnte mit einem heute als schwach einzustufenden Statin – Simvastatin 10 mg – eine Reduktion des kombinierten kardiovaskulären Endpunktes um 24 % gezeigt werden.1 Mit heute verfügbaren stärkeren Statinen ist nicht nur eine stärkere LDL-Cholesterin-Senkung, sondern auch eine stärkere Senkung des kardiovaskulären Risikos möglich; als Beispiel sei nur die 48%ige Risikoreduktion für einen sekundären Schlaganfall bei der Verwendung von 80 statt 10 mg Atorvastatin genannt.2 Dennoch wird insbesondere bei Patienten mit PAVK oft keine adäquate Sekundärprophylaxe durchgeführt, wiewohl dies mit einer mittleren Risikoreduktion von 65 % assoziiert wäre.3 Vielleicht wurden in der Vergangenheit die nun bereits alten LDL-Cholesterin-Ziele häufig nicht erreicht, da die Wirksamkeit der von Ärzten gewählten Statindosierungen überschätzt wurde. Hier kann die Tabelle helfen.
Viele Studien, Metaanalysen, aber auch genetische Modelle haben dazu geführt, dass viele noch offene Fragen zur Hyperlipidämie wie auch zu den therapeutischen Möglichkeiten in den letzten Jahren aufgeklärt oder zumindest deutlich besser verstanden wurden. Dies hat auch zu brandneuen Lipidrichtlinien der Europäischen Gesellschaft für Kardiologie (ESC) und der Europäischen Atherosklerose Gesellschaft (EAS) geführt.4
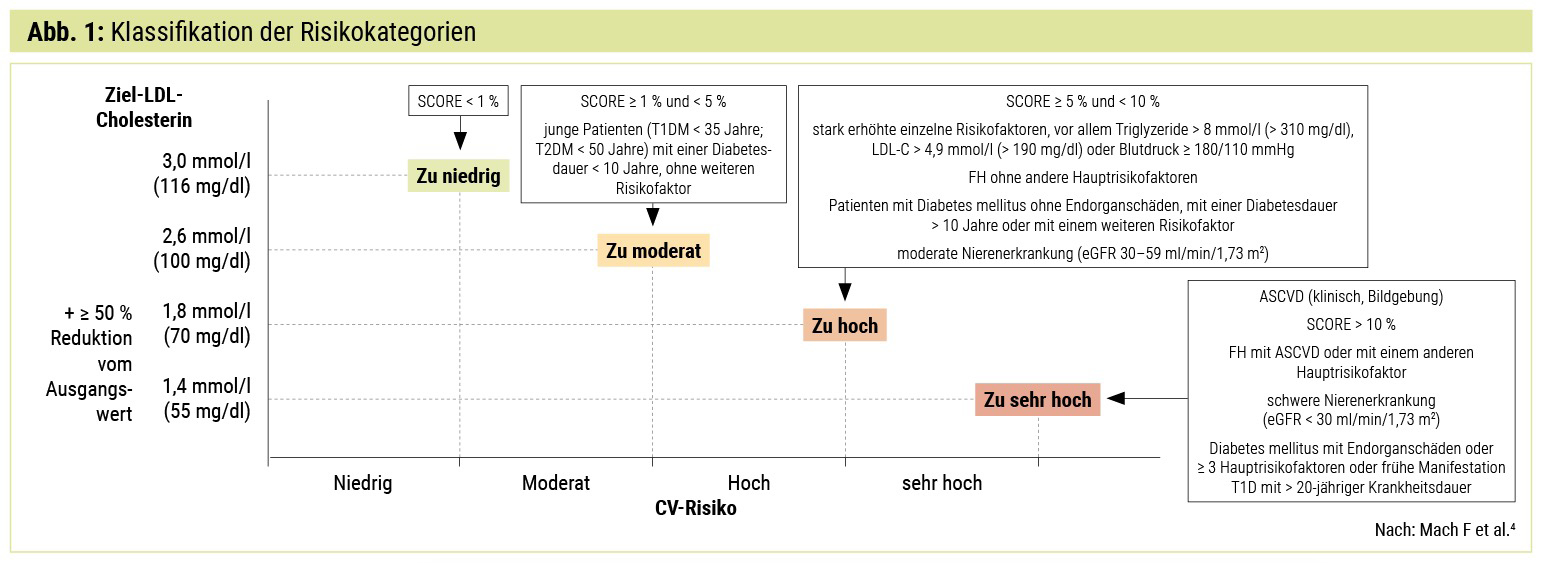
Evidenzbasiert wurde eine neue Klassifikation der Risikokategorien eingeführt, die im Folgenden und in Abbildung 1 dargestellt ist.4
Sehr hohes Risiko (Ziel-LDL-Cholesterin < 55 mg/dl, bei neuerlichem Ereignis < 40 mg/dl): dokumentierte atherosklerotische kardiovaskuläre Erkrankung (ASCVD), entweder klinisch oder unzweideutig durch eine Bildgebung. Dokumentierte ASCVD umfasst vorangegangene akute Koronarsyndrome (Herzinfarkt oder instabile Angina Pectoris), stabile Angina Pectoris, koronare Revaskularisation (PCI, CABG und andere Verfahren), Schlaganfall und TIA sowie PAVK. Unzweideutig durch eine Bildgebung dokumentierte ASCVD beinhaltet Befunde, welche prädiktiv für ein klinisches Ereignis sind, wie eine signifikante Plaque im Koronarangiogramm oder im Koronar-CT (Mehrgefäßerkrankung mit > 50 % Stenosen an zwei epikardialen Arterien) oder im Karotis-Ultraschall. Diabetes mellitus mit Endorganschäden oder mit mindestens drei Hauptrisikofaktoren oder frühe Manifestation eines Typ-1-Diabetes (T1D) mit > 20-jähriger Krankheitsdauer.
Schwere Nierenerkrankung (eGFR < 30 ml/min/1,73 m2). Kalkulierter SCORE > 10 % für das 10-Jahres-Risiko einer tödlichen kardiovaskulären Erkrankung. Familiäre Hypercholesterinämie (FH) mit ASCVD oder mit einem anderen Hauptrisikofaktor.
Hohes Risiko (Ziel-LDL-Cholesterin < 70 mg/dl): stark erhöhte einzelne Risikofaktoren, vor allem Triglyzeride > 8 mmol/l (> 310 mg/dl), LDL-C > 4,9 mmol/l (> 190 mg/dl) oder Blutdruck ≥ 180/110 mmHg. Patienten mit FH ohne andere Hauptrisikofaktoren. Patienten mit Diabetes mellitus ohne Endorganschäden, mit einer Diabetesdauer > 10 Jahre oder mit einem weiteren Risikofaktor. Moderate Nierenerkrankung (eGFR 30–59 ml/min/1,73 m2). Kalkulierter SCORE ≥ 5 % und < 10 % für 10-Jahres-Risiko einer tödlichen kardiovaskulären Erkrankung.
Moderates Risiko (Ziel-LDL-Cholesterin < 100 mg/dl): junge Patienten (T1DM < 35 Jahre; T2DM < 50 Jahre) mit einer Diabetesdauer < 10 Jahre, ohne anderen Risikofaktor. Kalkulierter SCORE ≥ 1 % und < 5 % für 10-Jahres-Risiko einer tödlichen kardiovaskulären Erkrankung.
Niedriges Risiko (Ziel-LDL-Cholesterin < 116 mg/dl): kalkulierter SCORE < 1 % für 10-Jahres-Risiko einer tödlichen kardiovaskulären Erkrankung.
Bedeutung für Patientenmit einem diabetischen Fuß
Nach den oben beschriebenen Risikoprofilen sind nun Patienten mit einem diabetischen Fußsyndrom bei Vorliegen einer PAVK oder einer Wunde in die Kategorie „sehr hohes Risiko“, ohne PAVK und Wunde (= Endorganschaden) in die Kategorie „hohes Risiko“ einzuordnen.
Was bedeutet dies nun für die Behandlungsstrategien bei Patienten in der Gruppe „hohes Risiko“? Bei einem Ausgangs-LDL-Cholesterin von maximal 200 mg/dl wäre ein hochintensives Statin in Kombination mit Ezetimib notwendig, um ein Ziel-LDL-Cholesterin von < 70 mg/dl erreichen zu können.
Was bedeutet dies nun für die Behandlungsstrategien bei Patienten in der Gruppe „sehr hohes Risiko“ (PAVK und/oder Wunde)? In dieser Gruppe darf das Ausgangs-LDL-Cholesterin nur maximal 156 mg/dl betragen, um mittels eines hochintensiven Statins in Kombination mit Ezetimib das Ziel-LDL-Cholesterin von < 55 mg/dl erreichen zu können. Bei dennoch weiterhin auftretenden Ereignissen (Amputation, Herzinfarkt, seltener aber auch Schlaganfall) muss das LDL-Cholesterin auf < 40 mg/dl gesenkt werden, d. h., dass das Ausgangs-LDL-Cholesterin maximal 116 mg/dl sein darf, um mit der Kombination hochintensives Statin und Ezetimib das Ziel-LDL-Cholesterin überhaupt erreichen zu können.
Dies bedeutet im „echten Leben“, dass die Mehrzahl aller Patienten mit einem diabetischen Fußsyndrom (PAVK und/oder Wunde) ein noch aggressiveres, aber natürlich auch kostenintensiveres LDL-Management brauchen wird. Somit wird in sehr vielen Fällen die sehr effiziente, bis dato nebenwirkungsarme Klasse der Proproteinkonvertase-9-(PCSK9-)Inhibitoren zum Einsatz kommen werden müssen.
Evidenz für den Einsatz derProproteinkonvertase-9-(PCSK9-)Inhibitoren
In zwei kardiovaskulären Outcomestudien – ODYSSEY OUTCOMES5 und FOURIER6 – konnte die eindrucksvolle LDL-Cholesterin-reduzierende Wirkung (im Mittel um > 50 mg/dl) dieser Medikamentenklasse zusätzlich zu einer vorhanden Statintherapie demonstriert werden. Während ODYSSEY OUTCOMES5 den kardiovaskulären Benefit einer solchen Therapie (15 % relative Senkung des Endpunktes Tod und 1,6 % absolute Risikoreduktion des kombinierten Endpunktes) bei einer Population mit einem vorangegangene akuten Koronarsyndrom ein bis zwölf Monate vor Einschluss zeigte, ging FOURIER6 ein Stück weiter: Hier wurden insgesamt 27.564 Patienten eingeschlossen, von denen mehr als 3.600 bei Einschluss eine PAVK hatten. Das LDL-Cholesterin konnte um 59 % gesenkt werden, von 92 auf 30 mg/dl im Mittel.
Diese radikale Senkung des LDL-Cholesterins war nicht mit einer Zunahme hämorrhagischer Schlaganfälle6 oder Störungen der neurokognitiven Funktionen7 assoziiert, wie sie in extremst seltenen Fällen (> 1 : 100.000) unter eine Statintherapie berichtet wurden. Also ist die radikale Senkung des LDL-Cholesterins ohne Gefahr für die Patienten.
In der FOURIER-Studie6 wurde ein zu ODYSSEY OUTCOMES identer kardiovaskulärer Benefit für die Gesamtpopulation nachgewiesen (15 % relative Senkung und 1,5 % absolute Risikoreduktion des kombinierten Endpunktes). Da die FOURIER-Studie jedoch auch Patienten mit Schlaganfall und PAVK einschloss, konnte sie bei dieser Gruppe (da diese Populationen ein noch höheres – man nennt dies in der medizinischen Statistik vererbtes – Risiko haben) noch eindrucksvollere Ergebnisse zeigen: Während bei Patienten mit dem Einschlussgrund Schlaganfall eine 23 % relative Senkung und 1,5 % absolute Risikoreduktion des kombinierten Endpunktes bestand6, zeigte sich bei Patienten mit PAVK sogar eine 43 % relative Senkung und 3,3 % absolute Risikoreduktion des kombinierten Endpunktes!6
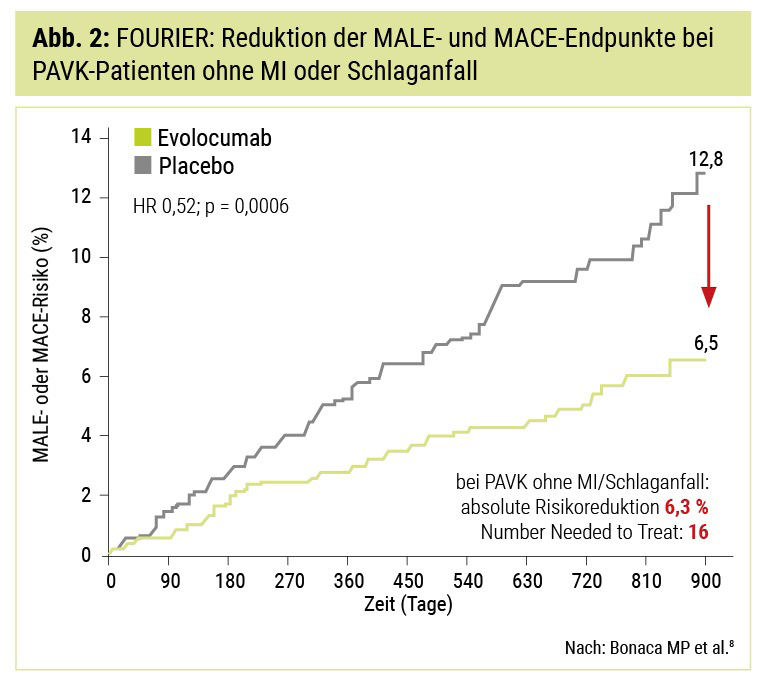
Doch damit für unsere Patienten mit DFS noch nicht genug: In einer präspezifizierten weiteren Analyse der FOURIER-Studie wurde neben dem seit der Framingham-Herz-Studie klassischen Endpunkt MACE (Tod, nichttödlicher Herzinfarkt oder Schlaganfall) auch der Endpunkt MALE („major adverse limb event“: akute Extremitätenischämie, Amputation oder Revaskularisation) untersucht: Hier zeigte sich sogar eine 48 % relative oder 6,5 % absolute Risikoreduktion (Abb. 2).8
Resümee
Die neue Lipidguideline der ESC und EAS zwingt uns, die LDL-Zielwerte unserer Patienten mit diesen gemeinsam noch engagierter zu verfolgen. Für Patienten mit einem diabetischen Fußsyndrom mit PAVK und/oder Wunde ist ab nun meistens die Verschreibung eines PCSK9-Inhibitors notwendig.