Chirurgische Therapie der Belastungsharninkontinenz: Inkontinenz nach Voroperation – (k)ein Drama in zwei Akten
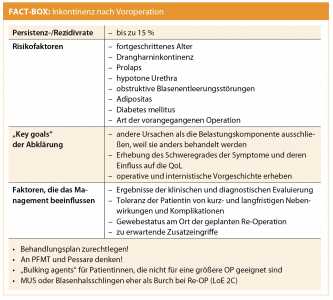
Eine Rezidivbehandlung nach einer Voroperation wird in bis zu 15 % der Fälle erforderlich. Da Daten oft nur zu Re-Operationen vorliegen, ist die Inzidenz von Rezidiven bzw. Persistenzen trotz erfolgter Therapie meist schwierig zu erheben. Re-Operationsraten werden in der Literatur je nach Arbeit mit 6 % bzw. 8,6 % bzw. 14,5 % angegeben.
Risikofaktoren
Wenig überraschend konnte das zunehmende Alter und vor allem die Altersgruppe über 50 Jahre als Risikofaktor identifiziert werden. Das Gesamtrisiko wird bei den 50–70-Jährigen < 20 % und bei den 80–90-Jährigen mit 25–50 % angegeben.
Weitere Risikofaktoren sind eine hypotone Urethra, obstruktive Miktionssymptome, ein BMI > 35 kg/m2, Diabetes mellitus, neuromuskuläre Schwäche und die intrinsische Sphinkterinstabilität. Bei Letzterer konnten in Studien lediglich Kontinenzraten von 55 bis 74 % gezeigt werden, während sich bei hypermobiler Urethra ohne intrinsische Sphinkterinstabilität Erfolgsraten bis zu 95,3 % einstellten.
Einen weiteren Risikofaktor stellt eine Drangharninkontinenz dar.
Beim höhergradigen Prolaps konnte u. a. im TOMUS-Trial gezeigt werden, dass konkomitante Inkontinenzeingriffe bei Prolapsoperationen zu einer höheren Rate eines objektiven Behandlungserfolges führen.
Die Art der Voroperation scheint auch im Hinblick auf das Rezidivrisiko eine wesentliche Rolle zu spielen. Mitturethralschlingen (MUS) stellen die häufigste Operation dar, Burch und Blasenhalsschlingen zeigen vergleichbare Erfolgsraten. Bulking Agents mit biologisch abbaubaren Substanzen wie z. B. Kollagen zeigen leider eine hohe Rezidivrate bei der Belastungsharninkontinenz.
Evaluierung
Es ist wesentlich, den Beginn der Symptome in Relation zur primären Kontinenzoperation zu erfragen, um persistierende von rezidivierenden Beschwerden zu unterscheiden.
Zusatzinformationen erhält man durch die Abfrage von Häufigkeit, Dauer und Menge des Harnverlustes, von Kofaktoren sowie ein Miktionstagebuch.
Die Lebensqualität der Patientin soll unbedingt abgefragt werden, zumal der Leidensdruck bei z. B. im Vergleich zur Primärsituation deutlich geringer ausgeprägten Rezidivsymptomen mitunter subjektiv keine starke Beeinträchtigung darstellt. Abgefragt werden sollen auch die Charakteristika der Inkontinenz-Symptome. Eine Drangsymptomatik nach Schlingenoperationen kann vorkommen. Ein Abflusshindernis durch eine Schlinge oder Narbe kann zu einer Überlaufinkontinenz führen. Wichtig ist im Rezidivfall eine symptombezogene Behandlung. Auch an seltene Ursachen für eine Inkontinenz, wie z. B. Divertikel und Fisteln ist im Rahmen der Abklärung zu denken. Es empfiehlt sich jedenfalls vor einem erneuten Eingriff die Reevaluierung von bereits durchgeführten Untersuchungen.
Auf anatomische Veränderungen ist im Rahmen der körperlichen Untersuchung zu achten. Hier gilt ein besonderes Augenmerk der Mobilität der Urethra, die nach Kontinenzoperationen abnimmt. Diese hat eine nicht unbeträchtliche Konsequenz für Folgeeingriffe. Ein Prolaps koexistiert oft mit einer Belastungsharninkontinenz. Eine Hypermobilität tritt vor allem bei einem Prolaps ab einem Stadium > 2 auf. Im Rahmen der Tastuntersuchung kann die vordere Vaginalwand mit der Position der Schlinge beurteilt werden. Ist die Patientin überkorrigiert und es kommt aber trotzdem zu einer Belastungsharninkontinenz, wäre dies wäre ein Hinweis für eine schwache intrinsische Funktion der Urethra. Ein kontinuierlicher oder unbemerkter Harnverlust könnte ein Hinweis auf ein Urethraldivertikel oder eine Fistel sein.
Prinzipiell sollte die diagnostische Abklärung gleich wie bei der Erstvorstellung erfolgen: Teile der ambulanten Abklärung sind Urinanalyse, Zystoskopie, Restharnbestimmung, Stresstest, Beurteilung der Mobilität der Urethra, ggf. Methylenblauprobe zum Ausschluss einer Fistel. Die Urodynamik hat ihren Stellenwert vor Rezidiveingriffen bei LUTS, die durch andere Untersuchungen nicht erklärt werden können. Man beurteilt die Blasencompliance, wobei eine hohe Compliance normal ist. Änderungen der Compliance sind bei einem Fehlen dieser Risikofaktoren sehr selten. Zeigt sich in der Urodynamik eine Detrusorinstabilität und niedrige Blasenkapazität, so wird die Patientin über OAB-Symptome berichten. Liegt eine urethrale Spinkterinsuffizienz vor, so werden zur Beurteilung der Urethrafunktion der maximale urethrale Verschlussdruck (MUCP), der Valsalva Leak Point Pessure (VLPP) und der Cough Leak Point Pressure (VLPP) herangezogen. Eine hypotone Urethra ist ein Hinweis auf eine ausgeprägte Sphinkterinsuffizienz.
Ein Ultraschall ermöglicht eine Diagnostik zur Position der MUS, die maßgeblich mit dem Kontinenzergebnis assoziiert ist. Relevant hierbei ist die Höhe der Position zwischen Blasenhals und Meatus urethrae externus sowie der Abstand der MUS zur Urethra in Ruhe und bei Valsalva. Als ideal wird hier ein Abstand zwischen der 50. und 70. Perzentile und zwischen 3–5 mm vom Urethralumen entfernt angesehen.
Eine Zystoskopie sollte bei der Abklärung einer persistierenden oder rezidivierenden Belastungsharninkontinenz nicht eingesetzt werden, es sei denn, Symptome deuten auf einen intravesikalen Fremdkörper oder einen Blasenpathologie hin.
Management
Im Management richtet sich der klinische Zugang nach der Behandlung der störenden Symptome (Belastungsinkontinenz?), dem Behandlungswunsch mit einer Risiko-Nutzen-Abwägung bei Invasivität sowie der Auslotung der Behandlungsziele und Erwartungshaltung aus der Sicht der Patientin. Einen chirurgischen Rezidiveingriff wird man von der Stärke und Art der Symptome abhängig machen.
Der Zustand des Stützapparates der Beckenorgane und die Mobilität der Urethra beeinflussen maßgeblich das weiter Vorgehen. Bei einer mobilen Urethra wird eine weitere Inkontinenz-Operation angestrebt werden, während man bei hypomobiler Urethra eher der Prolapsoperation den Vorzug gibt und die Belastungsharninkontinenz nach der Prolapsoperation reevaluiert. Wird in der Untersuchung eine Obstruktion evident, wird man sich zur Schlingenentfernung entscheiden.
Patientinnen, die eine Operation ablehnen oder ungeeignete Kandidatinnen dafür sind, kann man bei persistierender oder wiederkehrender Harninkontinenz Beckenbodentraining oder ein Pessar empfehlen. Der Vorteil ist ein geringes Morbiditätsrisiko. Nach einiger Zeit kann immer noch eine Operation empfohlen werden. Füllstoffe sind eine Option, jedoch leider im „long run“ nicht besonders erfolgreich und mit unerwünschten Nebenwirkungen vergesellschaftet.
Bei Patientinnen, die eine Operation möchten, kann, wenn sie körperlich geeignet sind, eine neuerliche MUS als eine effektive Option durchgeführt werden. So sind Kontinenzraten nach irgendwelchen Voroperationen von 79 % sowie nach MUS in 73 % beschrieben. Große retrospektive Studien konnten Kontinenzraten zwischen 54 und 62 % beschrieben. Offenbar macht es keinen Unterschied, ob die alte Schlinge im Rahmen der Rezidivoperation durchtrennt, entfernt oder belassen wird. Die Erfolgsraten nach Re-Operationen variieren stark je nach Studiendesign und liegen in randomisierten Studien bei 47 %. Adjustierbare Schlingen zeigen weit abgeschlagene Kontinenzraten von 21 bis 25 %. Für die Kolposuspension nach Burch oder Marshall-Marchetti-Krantz ist die Datenlage limitiert. So konnten in einer Fallserie Kontinenzraten nach 1, 2 oder 3 vorangegangenen Operationen von 81 %, 25 % und 0 % beschrieben werden.
Als „last exit procedure“ gilt bei Patientinnen mit refraktärer Belastungsharninkontinenz als maximal invasiver Eingriff der artifizielle Sphinkter, der leider mit einer hohen mechanischen Versagensrate bis zu 33 % und Erosionsraten bis zu 67 % einher geht. Auch die Harnableitung mit kontinenten, weil katheterisierbaren Stomata als auch die mit inkontinenten Stomata ist sehr invasiv und Stomastenosen und Verletzungen der Ureteren beschrieben.