Akute Pyelonephritis
Die akute Pyelonephritis ist meist die Folge einer aszendierenden Infektion des Urogenitaltraktes, die in einer Zystitis ihren klinischen Ursprung hat. Das Aufsteigen der Keime, meist Escherichia coli, über den Ureter in das Nierenbecken sowie in die Sammelrohre und die Tubuli der Niere prägt das klinische Erscheinungsbild der Erkrankung wie auch seinen Verlauf als
- akute unkomplizierte Pyelonephritis oder
- akute komplizierte Pyelonephritis (Urosepsis bzw. abszedierende Pyelonephritis).
Seltener ist die Pyelonephritis Folge einer hämatogenen Streuung aus anderen Infektionsherden des Körpers (z. B. Abszesse im Haut oder HNO-Bereich) durch grampositive Keime.
Die Patienten werden meist vom Allgemeinmediziner gesehen und dann zur weiteren stationären Behandlung an eine Abteilung für Urologie oder Innere Medizin zugewiesen. Die ambulante Behandlung der akuten Pyelonephritis ist aufgrund der häufig ausgeprägten Beschwerden der Patienten und der notwendigen parenteralen Antibiotikagabe nicht zu empfehlen.
Betroffene sind, wie auch bei der akuten Zystitis, überwiegend Frauen. Die Inzidenz der Erkrankung beträgt 15–17/10.000 Einwohner/Jahr bei Frauen, im Vergleicht von nur 3–4/10.000/Jahr bei Männern.1 Eine besondere Risikogruppe stellen Schwangere dar, bei denen die Inzidenz der Pyelonephritis besonders hoch ist (14/1.000 Schwangerschaften).2
Klinik
Klinisch ist eine Abgrenzung der Pyelonephritis zum fieberhaften Harnwegsinfekt oft schwierig. Flankenschmerzen, Inappetenz, Übelkeit bis zum Erbrechen bei Harnwegsinfekt verbunden mit febriler Temperatur mit zum Teil septischem Charakter zeigen jedoch eine akute Pyelonephritis an. Anamnestisch lässt sich in ca. 75 % aller Fälle eine aktuelle oder gerade abgelaufene Infektion des unteren Harntraktes erheben. Im Harnstatus zeigt sich eine Leukozyturie teilweise mit Mikro- oder Makrohämaturie. Das Vorliegen von Leukozytenzylindern im Harnsediment ist ein beweisender Faktor für eine Nierenbeteiligung, da diese in den Nierentubuli nur bei tubulärer oder glomerulärer Infektion entstehen.
Im Blutbild zeigt sich eine unspezifische Leukozytose wie auch eine CRP-Erhöhung, teilweise können die Nierenfunktionsparameter pathologisch erhöht sein. Das Vorliegen einer Thrombopenie oder einer Blutgerinnungsstörung zeigt einen klinisch gravierenden Verlauf an.
Diagnostik
Neben einer exakten Anamnese bezüglich Risikofaktoren (Tabelle 1), Vorerkrankungen mit antibiotischer Vortherapie sowie Spitalsaufenthalten kommt der Harndiagnostik eine entscheidende Bedeutung bei. Bei Frauen sollte bei positivem Harnlabor des Mittelstrahlurins die Abnahme eines Katheterharns zur mikrobiologischen Diagnostik erwogen werden. Bei Männern ist mit Ausnahme von Patienten mit großen Restharnmengen die Untersuchung des Mittelstrahlurins ausreichend. Bei septisch fiebernden Patienten empfiehlt sich parallel dazu die Abnahme einer Blutkultur. Neben der Labordiagnostik, die an den Schweregrad der Erkrankung adaptiert werden sollte, kommt dem Ultraschall in der Planung der Therapie eine entscheidende Bedeutung zu. So sollten eine Harnstauungsniere wie auch Restharnbildung der Harnblase unmittelbar ausgeschlossen werden.
Bildgebende Verfahren
Ultraschall: Sonographisch manifestiert sich eine Pyelonephritis durch eine Urothelverdickung unterschiedlichen Ausmaßes im Bereich des Nierenbecken oder der Kelche, teilweise eine Erweiterung des Nierenbeckenhohlsystems bzw. eine Verbreiterung des Nierenparenchyms mit zonalen Veränderungen der Echogenität im Vergleich zur Gegenseite. Die Abgrenzung des Nierenparenchyms zum Perirenalraum ist unter Umständen verwaschen. Im Farbdoppler kann eine Hyperperfusion des Parenchyms mit zonalen Perfusionsausfällen die Entzündungsreaktion, das begleitende Ödem wie auch eine beginnende Abszedierung anzeigen. Abszesse sind als echoarme Raumforderung gut zu erkennen. Sie sind anfänglich unscharf berandet, demarkieren sich jedoch mit Fortdauer der Erkrankung. Oftmals können komplizierende Faktoren wie Steine des Harntraktes unmittelbar detektiert werden.
Röntgen: Eine radiologische Abklärung ist nur bei unklarer Diagnose oder fehlender Besserung auf eine adäquate antibiotische Therapie indiziert. Die Durchführung eines Ausscheidungsurogramms (IVP) in dieser Indikation ist bei Verfügbarkeit eines Computertomographen (CT) heute nicht mehr zeitgemäß. Eine CT kann idealerweise entzündliche und morphologische Veränderungen wie auch komplizierende Faktoren exakt darstellen und sollte, normale Nierenfunktionsparameter vorausgesetzt, mit Kontrastmittel durchgeführt werden. Bei Kontrastmittelallergie bzw. Schwangerschaft kann alternativ eine MRT (Magnetresonanztomographie) zur Bildgebung eingesetzt werden.
Nuklearmedizin: Die Nierenszintigraphie mit Technetium 99 eignet sich sowohl zur Quantifizierung der seitengetrennten Nierenfunktion als auch zur Darstellung von Perfusionsausfällen und Parenchymdefekten. Aufgrund der geringeren Sensitivität im Vergleich zu CT oder MRT sind diese Untersuchungsmethoden in der Diagnostik der akuten Pyelonephritis nicht Methode der ersten Wahl. Sie eignen sich jedoch gut zur Verlaufskontrolle abgelaufener Pyelonephritiden insbesondere bei Patienten mit vesikoureteralem Reflux.
Therapie
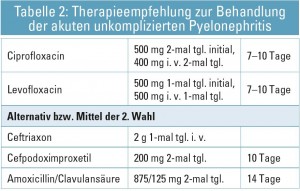
Akut unkomplizierte Pyelonephritis (Tabelle 2)
Die antibiotische Behandlung der akuten unkomplizierten Pyelonephritis ist die Domäne der Fluorchinolone, sofern die Resistenzlage bei E. coli nicht über 10 % liegt (EAU Guidelines 2011 LE 1b Grad A). Alternativ stehen Cephalosporine der 2. und 3. Generation zur Verfügung, wenn die Rate ESBL-resistenter Keimen nicht über 10 % zeigt. Für solche Fälle sollte abhängig von der Klinik der Einsatz von Carbapenemen erwogen werden. Nach initialer parenteraler Gabe kann bei klinischer Besserung und vorliegendem Antibiogramm auf eine orale Gabe umgestellt werden. Begleitend sollte auf Bettruhe sowie ausreichende Hydrierung geachtet werden. Auf eine Ansäuerung des Harns sollte während der antibiotischen Therapie verzichtet werden. Diese würde bei der Verwendung von Fluorchinolonen zu einer Wirkungsabschwächung führen.
Akute komplizierte Pyelonephritis (Tabelle 3)
Sowohl eine Urosepsis als auch eine abszedierende Pyelonephritis sind potenziell lebensbedrohliche Erkrankungen, die eine breite, hoch dosierte Antibiose erfordern. Die Therapieempfehlungen entstammen den S3-Leitlinien der DGU bzw. den Guidelines der EAU und sollten der lokalen Resistenzlage angepasst werden.
Urosepsis – infizierte Hydronephrose: Die infizierte Hydronephrose stellt eine leider oft unterschätzte Form der Pyelonephritis dar. Durch eine Harnabflussstörung (Stein, Tumor oder Ureterabgangsstenose) aus dem infizierten Nierenbeckenkelchsystem wird eine Bakteriämie begünstigt und der Antibiotikatransport in die Niere sowie die Filtration in die ableitenden Harnwege verringert oder gar unterbunden. Aufgrund der immer noch erheblichen Letalität dieser Erkrankung erfordert die Therapie der Urosepsis ein interdisziplinäres Behandlungskonzept. Urologen, Intensivmediziner, Infektiologen und Mikrobiologen sind gefordert, eine unverzügliche multimodale Therapie einzuleiten. Kardiorespiratorische Überwachung und gegebenenfalls auch Therapie, Gerinnungsmanagement, eine unverzügliche parenterale Antibiose und eine drucklose Harnableitung der gestauten Niere sind sicher zu stellen (EAU Guidelines 2011 LE 1a, Grad A). Diese Harnableitung sollte mittels perkutaner Nephrostomie oder äußerer Harnleiterschiene (Mono J) erfolgen, um eine Ausscheidungskontrolle der betroffenen Niere zu gewährleisten. Sollte es in weiterer Folge zu einer Verschlechterung des Zustandsbildes des Patienten kommen und keine Ausscheidung über die betroffene Niere erfolgen, so ist rechtzeitig eine Nephrektomie zu erwägen. Dies gilt besonders bei Vorliegen einer Sepsis mit Multiorganbeteiligung.
Abszedierende Pyelonephritis: Durch Konfluieren von Mikroabszessen im Nierenparenchym kommt es zur Bildung klinisch relevanter wie auch radiologisch sichtbarer Abszesse. Je nach Lage und Ausbreitung der Abszesse (Beziehung zur Nierenkapsel) spricht man von Nierenabszess bzw. perinephritischem oder paranephritischem Abszess. Klinisch stellen diese Erkrankungen ein sehr variables Bild dar. Vom Bild einer schwer verlaufenden akuten Pyelonephritis mit starken Schmerzen und deutlichem Krankheitsgefühl sowie dem Bild einer Sepsis, bis zum fast asymptomatischen Diabetiker mit chronischem Nierenabszess ist jede erdenkliche Ausprägung möglich. Kleine Abszesse bis 3 cm sollten primär nur antibiotisch behandelt und sonographisch oder mit CT kontrolliert werden. Bei Läsionen über 3 cm oder fehlender klinischer oder radiologischer Besserung ist eine perkutane (sonographisch oder CT gezielte) oder offene chirurgische Drainage unter laufender Antibiose indiziert.