„Early versus late Insulin“
Im Rahmen der Sitzung „Leitlinien 2012“ wurde in Salzburg auch das Thema „Early versus late Insulin“ diskutiert. Die Fragestellung des Themas ergibt sich daraus, dass – wie in dem aktuellen Konsensus-Statement der Amerikanischen und der Europäischen Diabetesgesellschaft (Inzucchi SE et al., Diabetologia 2012) – auch in den aktuellen ÖDG-Therapieleitlinien für Diabetes mellitus Typ 2 (siehe Kasten) die Einleitung einer Insulintherapie nach Versagen einer Monotherapie mit Metformin gleichwertig zu anderen oralen Therapiealternativen oder GLP-1-Mimetika angeführt ist.
Für die klinische Praxis stellt sich nun die Frage, bei welchem Patienten bzw. in welcher Situation eine frühzeitige Insulinisierung („early insulin“) angezeigt ist bzw. welche möglichen Vorteile, aber auch Gefahren mit einer derartigen Vorgangsweise verbunden sind.
Anhaltende Debatte um Startpunkt der Insulinisierung
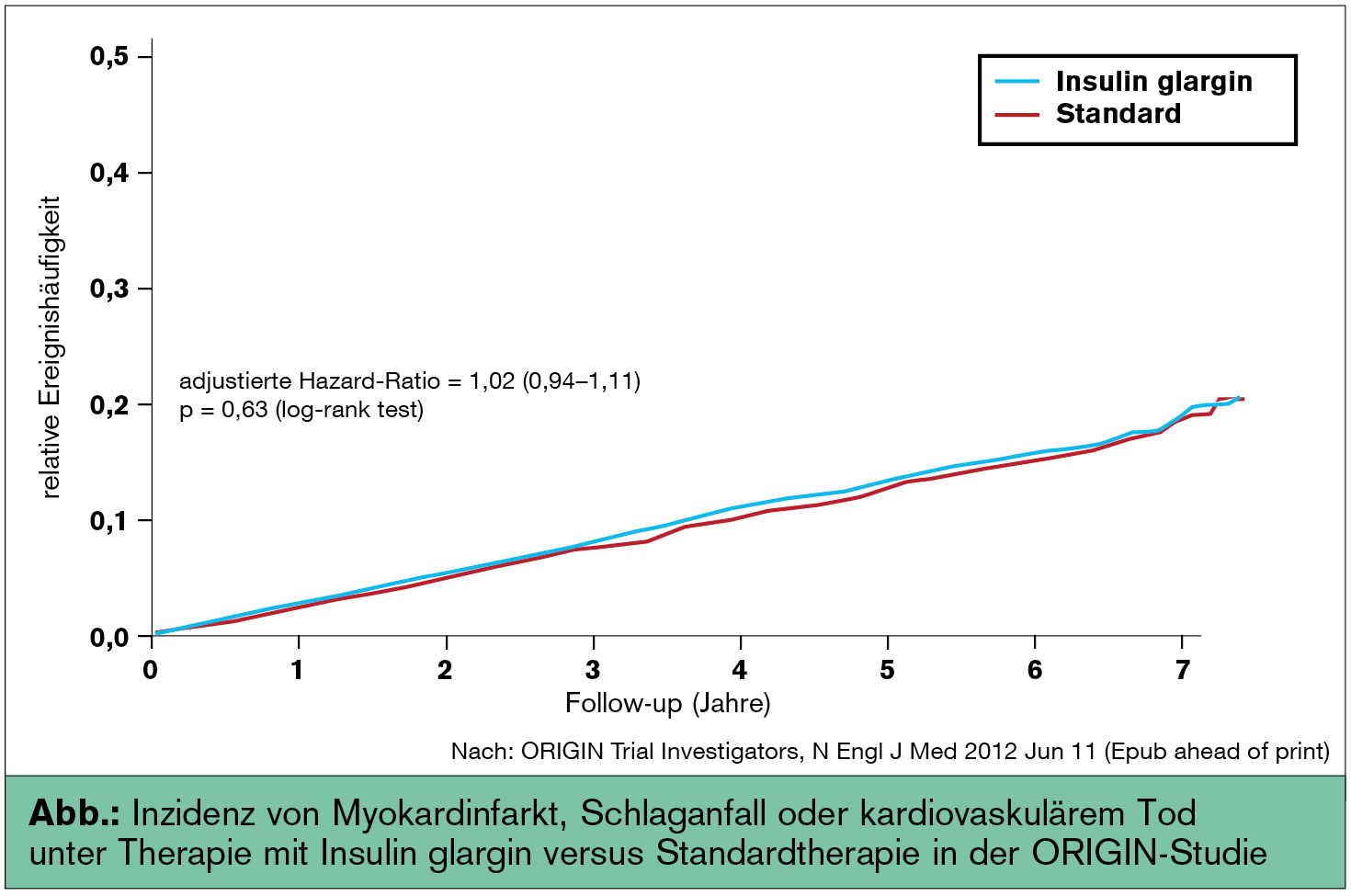
Gerade im Jahre 2012 wurde anlässlich der Jahrestagung der Amerikanischen Diabetesgesellschaft die ORIGIN-Studie (Outcome Reduction with Initial Glargine Intervention vorgestellt (ORIGIN Trial Investigators, N Engl J Med 2012). ORIGIN ist die bisher größte Outcome-Studie zur Frage, ob die Therapie mit Insulin – konkret mit dem Basalinsulin Insulin glargin – im Vergleich zu einer oralen Standardtherapie (meist Metformin und/oder Sulfonylharnstoff) die kardiovaskuläre Morbidität/Mortalität im Frühstadium des Typ-2-Diabetes verbessern kann.
Ergebnisse der ORIGIN-Studie
Insgesamt wurden 12.500 Personen mit Prädiabetes oder kurz dauerndem Typ-2-Diabetes und hohem kardiovaskulärem Risiko median über ca. 6 Jahre beobachtet. Am Ende der Studie, welches durch das Erreichen einer gewissen Anzahl von eingetretenen Endpunkten definiert war, unterschieden sich die beiden Therapiearme (frühe Insulinisierung mit Basalinsulin versus orale Kombinationstherapie) bezüglich der primären Endpunkte (nichtfataler Myokardinfarkt/Insult oder kardiovaskulärer Tod; zusätzlich koronare Revaskularisierung oder Hospitalisierung wegen Herzinsuffizienz) nicht (Abb.). Signifikant höher lag jedoch die Anzahl an beobachteten Hypoglykämien (zumeist aber keine schweren Hypoglykämien) in der Basalinsulingruppe sowie die Gewichtszunahme (wenn auch nur um wenige Kilogramm).
Auf der positiven Seite für die frühe Insulinisierung ist das um 28 % reduzierte Risiko der Manifestation eines Typ-2-Diabetes bei Patienten mit Prädiabetes zu nennen sowie die um den Faktor 3 (p < 0,001) erhöhte Chance, unter Insulintherapie über einen Zeitraum von 5 Jahren das HbA1c unter 6,5 % zu halten. Die pathophysiologische Erklärung könnte darin liegen, dass die Erhöhung der basalen Insulinkonzentration durch das Langzeitinsulin Glargin die endogene Glukoseproduktion in der Leber – vor allem morgens – reduziert, freie Fettsäuren vermindert und dadurch unter Umständen die Insulinsensitivität geringfügig verbessert und die Betazellen entlastet.
Einschränkend ist aber anzumerken, dass in der ORIGIN-Studie keine modernen oralen Antidiabetika oder GLP-1-Mimetika zum Einsatz kamen, welche eine verlässliche HbA1c-Senkung ohne Erhöhung des Hypoglykämierisikos und – bei gleichzeitiger Stabilisierung oder Reduktion – des Körpergewichtes ermöglichen können.
Weitere Studienevidenz
Aufgrund zahlreicher retrospektiver Analysen bzw. Kohortenstudien und auch einer kleinen prospektiven Subgruppenanalyse der UKPDS-Studie scheint auch die orale Kombination von (älteren) Sulfonylharnstoffen und Metformin bezüglich des kardiovaskulären „Outcome“ nicht optimal zu sein. Letztlich bleibt es eine individuelle Entscheidung, die der Arzt gemeinsam mit dem Patienten zu treffen hat, welche Therapieerweiterung bei unzureichender Stoffwechselkontrolle unter Metformin bzw. bei Unverträglichkeit von Metformin eingeschlagen wird.
Klinisches Resümee
Da durch eine frühzeitige Insulinisierung in der ORIGIN-Studie im vorliegenden Studiensetting keine signifikante Reduktion kardiovaskulärer Endpunkte nachgewiesen werden konnte, wird üblicherweise aufgrund der einfacheren Durchführbarkeit und der höheren Sicherheit bezüglich Hypoglykämien eine orale Kombinationstherapie mit Präparaten mit niedrigem oder fehlendem Hypoglykämierisiko die häufigere Variante im klinischen Alltag darstellen.
Bei Patienten ohne Übergewicht, bei jenen mit hohen Nüchternblutzuckerwerten trotz adäquater Metformin-Therapie oder bei jenen mit spezieller Unverträglichkeit von oralen Antidiabetika oder Kontraindikationen für diese empfiehlt sich natürlich eine rechtzeitige Insulinisierung bei Nichterreichen der vereinbarten Stoffwechselziele unter der laufenden Therapie.
Zusammenfassend gibt es dementsprechend keine klare Antwort auf die eingangs gestellte Frage nach frühzeitiger oder später Insulinisierung bzw. gibt es keinen „Sieger“, da eine moderne Diabetestherapie individuell auf die Bedürfnisse und Möglichkeiten des einzelnen Patienten abzustimmen ist. Bei Einleitung einer Insulintherapie ist natürlich auch auf die notwendige Schulung des Patienten hinsichtlich Insulinapplikation bzw. Blutzuckerselbstkontrolle oder auf die Instruktion des betreuenden Umfeldes (vor allem im geriatrischen Bereich) zu achten.