Koronar-CT und kardiale MRT – Zwei Modalitäten mit rasch wachsendem Potenzial
Lange Zeit waren die einzigen nicht-invasiv bildgebenden Verfahren in der Kardiologie die Echokardiografie und die Myokardszintigrafie. Während der Herzultraschall in Spitälern und Ordinationen weit verbreitet ist, stehen die nuklearmedizinischen Verfahren, insbesondere im niedergelassenen Bereich, eingeschränkt zur Verfügung. Mit dem Koronar-CT und der kardialen Magnetresonanztomografie (CMR) haben sich in den letzten Jahren zwei neue Verfahren in der kardialen Bildgebung etabliert, die wertvolle Zusatzinformationen liefern können.
Koronar-CT
Das Koronar-CT wird oft zur KHK-Diagnostik bzw. zum KHK-Ausschluss herangezogen. Die neue CT-Generation und die Möglichkeit des prospektiven EKG-Triggerings haben die Strahlenbelastung stark reduziert und eine ausgezeichnete Auflösung der Koronarien ergeben. Wichtig ist jedoch, dass nicht jeder Patient für eine CT-Untersuchung geeignet ist: Vorhofflimmern bzw. Tachyarrhythmien im Allgemeinen führen zu einer eingeschränkten Bildqualität; ein hohes Risikoprofil erhöht die Wahrscheinlichkeit, dass aufgrund starker Gefäßverkalkungen eine exakte Beurteilung des Stenosegrades nicht möglich sein wird.
Aussagekraft: In einer rezenten Übersichtsarbeit von Friedrich et al. wird die Sensitivität der Koronar-CT über mehrere Studien gemittelt mit ca. 92 % angegeben, die Spezifität mit ca. 89 %. Dabei ist jedoch zu beachten, dass die Aussagekraft der Untersuchungen von der Vortestwahrscheinlichkeit bzw. der Prävalenz in einer bestimmten Population abhängig ist. Errechnet sich der positive Vorhersagewert des CT bei einer Prävalenz von beispielsweise 80 % mit 97 %, fällt er in einem Niedrigrisiko-Kollektiv mit einer Vortestwahrscheinlichkeit von 10 % auf 47 %, d. h., mehr als die Hälfte der Befunde wäre hier falsch positiv und würde vermutlich einer unnötigen invasiven Abklärung zugeführt werden! Gerade hier muss also auf eine strenge Indikationsstellung und exakte Patientenauswahl geachtet werden.
Vor allem für Ausschlussdiagnose: Aufgrund des bisher Gesagten kann das Koronar-CT auch im Hinblick auf die kumulative Strahlendosis nicht als „nicht-invasiver Angiografieersatz“ unkritisch zum Screening empfohlen werden, sondern sollte in einem Kollektiv mit niedrigem bis niedrig-intermediärem Risiko bei atypischer Symptomatik und/oder inkonklusiven Ischämietests vor allem als Ausschlussdiagnostik zum Einsatz kommen. Darüber hinaus können spezielle Fragestellungen wie die Beurteilung von Bypassgrafts oder die Planung bestimmter Revaskularisationstechniken berücksichtigt werden. Zur Verlaufskontrolle bei bekannter KHK oder der Beurteilung von Stents soll das CT jedoch eindeutig nicht herangezogen werden. Im Zweifelsfall empfiehlt sich daher die Rücksprache mit oder die Vorstellung an einer kardiologischen Krankenhausabteilung mit entsprechender Expertise.
Kardiale MRT
Die CMR hat sich in den letzten Jahren zu einem wichtigen Verfahren in der kardiologischen Diagnostik entwickelt. Besonders attraktiv sind natürlich vor allem die fehlende Strahlenbelastung und die große Bandbreite an Indikationen. Neben der Abklärung von Kardiomyopathien und kardialen Raumforderungen (Tumoren, Thromben) stehen vor allem Myokarditis und KHK an der Spitze der Fragestellungen.
Myokarditis: Bei akuten entzündlichen Herzmuskelerkrankungen kann in T2-gewichteten Aufnahmen das myokardiale Ödem dargestellt werden, wobei sowohl der visuelle Eindruck als auch der quantitative Vergleich mit der Skelettmuskulatur herangezogen wird. Zusätzlich kommt es bei Myokarditis zu typischen Kontrastmittelanreicherungen. Alle diese Veränderungen werden in Zusammenschau mit der klinischen Präsentation analysiert und die Verdachtsdiagnose Myokarditis wird entweder bestätigt oder als unwahrscheinlich eingestuft.
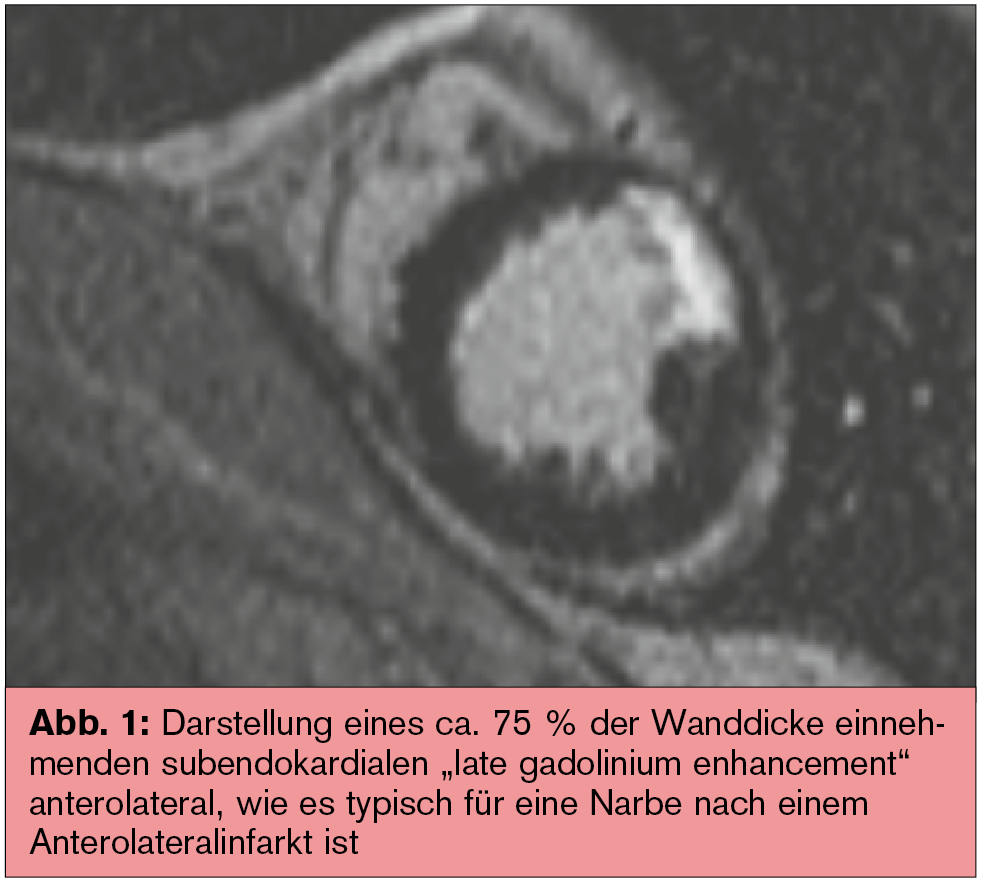
KHK: In der KHK-Abklärung findet die CMR vielfältigen Einsatz: Einerseits kann mittels pharmakologischer Belastung eine funktionelle Ischämiediagnostik durchgeführt werden. Dabei kommt v. a. der Vasodilator Adenosin zur Untersuchung von belastungsabhängigen Perfusionsdefiziten zur Anwendung, die sich in dynamischen Stress-Aufnahmen als dunkler subendokardialer Saum darstellen. Durch die höhere Auflösung und das dadurch mögliche Erkennen auch kleinerer Ischämieareale ist die CMR der Myokardszintigrafie wesentlich überlegen. Andererseits können Myokardnarben als sogenanntes „late enhancement“ dargestellt werden. Dabei wird die Tatsache genutzt, dass das MR-Kontrastmittel Gadolinium von nekrotischen Zellen nicht aufgenommen wird und daher länger im Extrazellulärraum verbleibt. Fibroseareale kommen daher noch Minuten nach Kontrastmittelgabe als helle, umschriebene Zonen zur Darstellung, während gesundes Myokard schwarz dargestellt wird („bright is dead“, Abb. 1). Anhand der Lokalisation können Infarktnarben von fibrotischem Material anderer Genese unterschieden werden. Subendokardiale Kontrastmittelanreicherung ist typisch für die koronare Herzerkrankung. Der große Vorteil der Narbendarstellung mittels CMR bei KHK gegenüber der Myokardszintigrafie besteht darin, dass das Ausmaß der Beteiligung der Myokardschichten (subendokardial bis transmural) sehr genau beurteilt werden kann. Wenn nur umschriebene subendokardiale Narben vorhanden sind, kann die regionale Wandbewegung vollkommen erhalten sein. Derartige kleine Infarkte sind derzeit mit keiner anderen Technologie so gut darstellbar wie mit der CMR.
Kardiomyopathie: Anhand der CMR kann gut zwischen ischämischer und dilatativer Kardiomyopathie unterschieden werden. Bei Letzterer ist entweder gar keine Kontrastmittelanreicherung vorhanden oder es kommt zu einer typischen „midmyokardialen“, streifigen Anreicherung. Eine derartige midmyokardiale Fibrose oder Narbe (Abb. 2) ist Zeichen einer schlechten Prognose beziehungsweise eines fortgeschrittenen Krankheitsgeschehens. Bei der hypertrophen Kardiomyopathie wurde gezeigt, dass Narbengewebe im Bereich der asymmetrischen Hypertrophie mit einer schlechteren Prognose verbunden ist. Analoge Daten gibt es für fokales Narbengewebe im hypertrophierten Myokard bei schwerer Aortenstenose.
Weitere Pathologien des Herzmuskels, die anhand des „late enhancement“ unterschieden werden können, sind die Amyloidose, die Sarkoidose und der M. Fabry.
Fibrose: Ein relativ junges, aber vielversprechendes Forschungsgebiet im Zusammenhang mit der Fibrosedarstellung mittels CMR stellt die Quantifizierung der diffusen Fibrose dar.
Die diffuse Fibrose ist einerseits ein „Vorstadium“ der fokalen Fibrose, andererseits dürften verschiedene Erkrankungen eher zu einem diffusen Verteilungsmuster des Zelluntergangs respektive der Fibrosebildung führen. Die diffuse Fibrose im histologischen Präparat ist beschrieben bei Hypertonie, Diabetes, bei der Aortenstenose und bei HFPEF (Heart Failure with Preserved Ejection Fraction). Rezente Daten deuten darauf hin, dass das Ausmaß der diffusen Fibrose zu einem wichtigen prognostischen Parameter werden könnte, mittels CMR nicht-invasiv messbar, noch bevor es zu einer Abnahme von systolischer Pumpfunktion kommt.
Vitien: Bei der Abklärung von Vitien hat die CMR für die Quantifizierung der Aortenklappen- und Pulmonalklappeninsuffizienz Bedeutung. Vor allem bei Patienten mit schlechter echokardiografischer Schallqualität kann die CMR hier wertvolle Zusatzinformationen liefern. Die Quantifizierung stenotischer Vitien sowie von Mitralklappen- und Trikuspidalklappeninsuffizienz bleibt jedoch weiterhin die Domäne der Echokardiografie.
Resümee: Koronar-CT und CMR haben die Möglichkeiten der nicht-invasiven Bildgebung nachhaltig erweitert. Grundlegende Kenntnisse der Indikationen und Basisbefunde sind für einen sinnvollen Einsatz notwendig und müssen in zukünftigen Ausbildungsrichtlinien vermehrt berücksichtigt werden.