Platz 3: Vom Pneumothorax zum Hämatothorax – und wir waren’s nicht!?
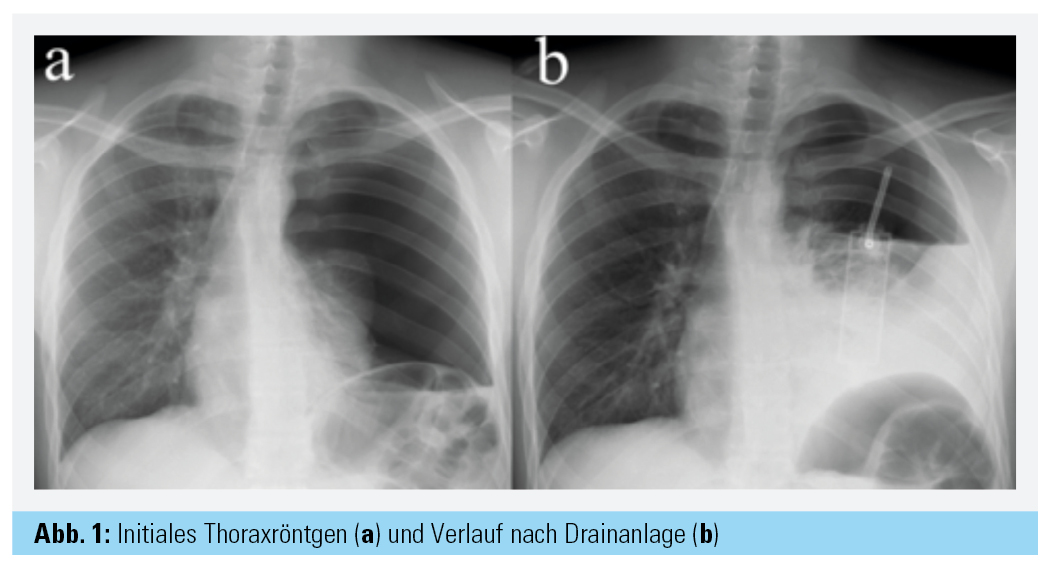
Fallvignette: Ein 21-jähriger Mann ohne Vorerkrankungen stellt sich wegen akuter Dyspnoe, Husten und stechender Thoraxschmerzen linksseitig an der Notfallaufnahme vor. Eine rezente Trauma-Anamnese wird verneint. Bei stabilen Vitalparametern (RR 140/80 mmHg, HF 100/min, SO2 95 %) wird ein Thoraxröntgen zugewiesen und der Patient an die Lungenambulanz verwiesen. Dort angekommen präsentiert sich der Patient jedoch kaltschweißig, tachykard, hypoton und mit fahlem Hautkolorit (Puls 140/min, RR 90/55 mmHg, SO2 94 %); im Thoraxröntgen zeigt sich links ein Pneumothorax mit Spannungskomponente (Abb. 1a).
Therapie und Verlauf: Sofort wird ein Tru-Close®-System (UreSil LLC.; Illinois/U. S. A.) über einen Monaldi-Zugang links eingebracht, der Zustand des Patienten bessert sich rasch, Puls und Blutdruck normalisieren sich. Dennoch kommt es in der weiteren Observanz zu einer erneuten Verschlechterung von Sauerstoffsättigung und Blutdruck, im Kontrollröntgen nach ca. 2 Stunden lässt sich ein deutlicher Erguss abgrenzen (Abb. 1b).
Nach Verlegung an die Überwachungsstation und hämodynamischer Stabilisierung zeigt sich in der CT des Thorax eine korrekte Lage der eingebrachten Drainage ohne Verletzung vaskulärer oder pulmonaler Strukturen, es besteht nun ein ausgedehnter Fluidopneumothorax links. Eine Bülau-Drainage wird angelegt, mehrere hundert Milliliter Blut entleeren sich.
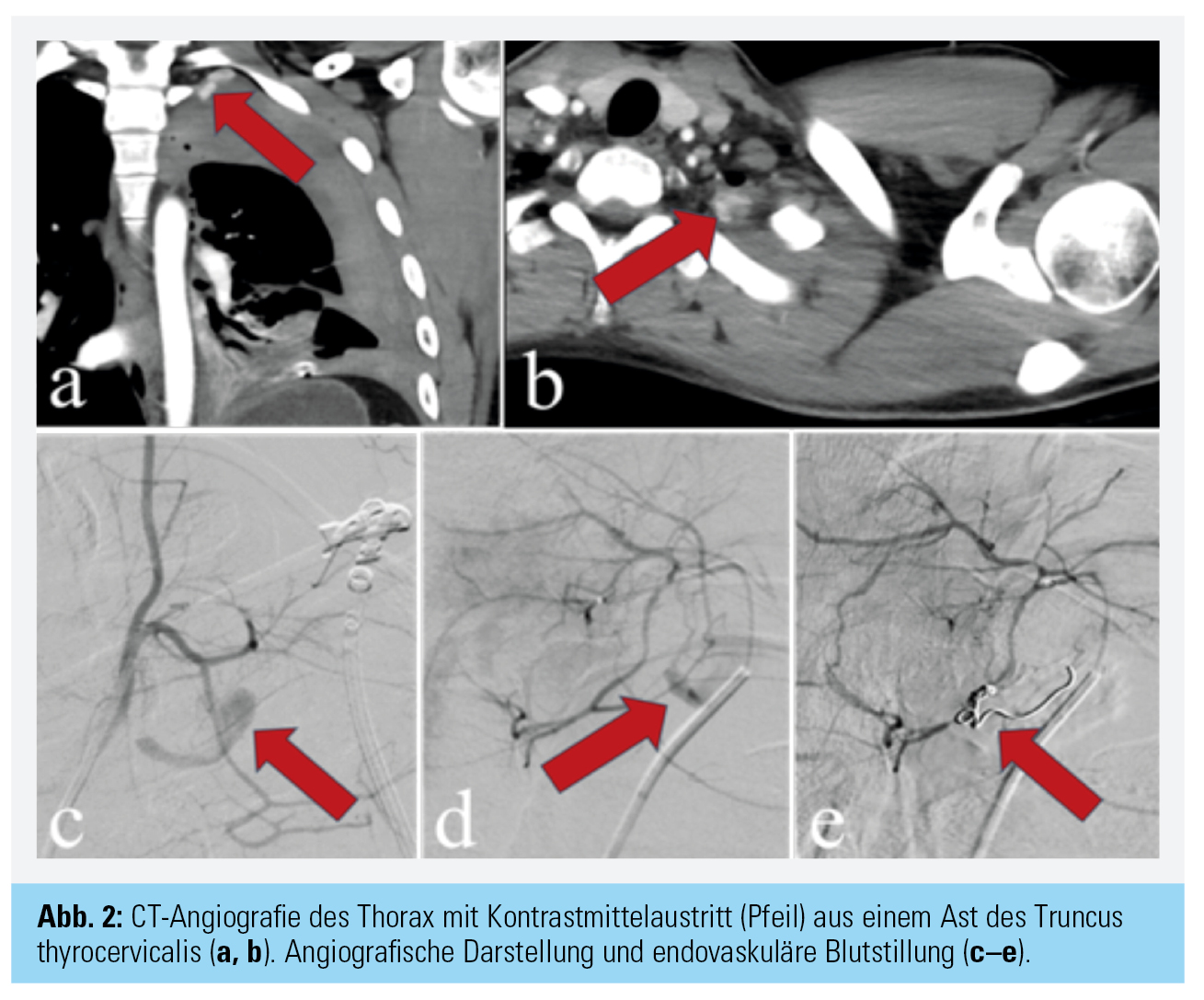
Als Blutungsquelle kann erst in der erneuten Durchsicht der Thorax-CT links apikal subpleural gelegen ein Kontrastmittelaustritt aus einem Seitenast des Truncus thyrocervicalis abgegrenzt werden (Abb. 2a und b).
Seitens der interventionellen Radiologie wird die Blutung angiografisch dargestellt und mit einem singulären 3-mm-Coil über einen Mikrokatheter gestillt (Abb. 2c–e). Dennoch kommt es im Verlauf weiterhin zu einem progredienten Abfall der Hämoglobinkonzentration bei persistierendem Blutverlust über das liegende Thoraxdrain. In der videoassistierten Thorakoskopie (VATS) kann schlussendlich eine aktive Blutung am korrespondierenden Lungenapex lokalisiert werden, eine Apexresektion wird durchgeführt, worauf der Blutverlust sistiert.
Retrospektiv war bereits im initialen Thoraxröntgen ein geringer Pleuraerguss sichtbar (Abb. 1a). Das Anlegen einer großlumigen Bülau-Drainage anstatt der kleinlumigen Monaldi-Drainage wäre daher schon als Erstmaßnahme sinnvoll gewesen, da sich dann wahrscheinlich die hämodynamisch wirksame Blutung früher gezeigt hätte. Aufgrund der akut lebensbedrohlichen Situation wurde aber die schnellere Monaldi-Drainage durchgeführt.
Resümee: In diesem seltenen Fall war eine aberrante Gefäßverbindung zwischen Lunge und Truncus thyrocervicalis am linken Lungenapex Ursache eines Spontan-Hämatopneumothorax. Begleitende Hämatothoraces treten bei ca. 5 % der Spontanpneumothoraces auf und sind meist Folge von pleuralen Adhäsionen, welche im akuten Ereignis reißen. Die Akuttherapie beinhaltet neben Volumenmanagement und ggf. Transfusionen das Platzieren einer großlumigen Thoraxdrainage. Wenn die Blutung nach Entfaltung der Lunge nicht spontan sistiert, können thoraxchirurgische und/oder endovaskuläre Eingriffe zur Blutungskontrolle notwendig sein.



























































































_Klinik_fu%cc%88r_Lungenerkrankungen_KUK_Linz_opt.jpg)

