Das Chamäleon der Hepatologie
Die heterogene Natur der AIH verursacht ein breites Spektrum klinischer Manifestationen. Bis zu einem Drittel der Patient:innen mit AIH ist asymptomatisch; die histologischen Befunde können jedoch denen symptomatischer Patient:innen ähneln. Die endgültige Diagnose wird häufig nach der Untersuchung unerklärlich erhöhter Serum-Aminotransferasen (Aspartat-Aminotransferase [AST] und Alanin-Aminotransferase [ALT]) im Rahmen von Routineuntersuchungen gestellt. Zum Zeitpunkt der Diagnose liegt bei etwa einem Drittel der Erwachsenen und der Hälfte der Kinder eine fortgeschrittene Lebererkrankung mit Leberzirrhose vor.
Symptomatik der AIH
Bei symptomatischen Patient:innen ist schnelle Ermüdbarkeit die Hauptbeschwerde (85 %), auch Gelbsucht kann auftreten. Unspezifische Symptome wie Unwohlsein, Arthralgien und Amenorrhö treten häufig auf. Besteht zum Zeitpunkt der Diagnose bereits eine Zirrhose, können körperliche Anzeichen einer chronischen Lebererkrankung vorliegen. In fortgeschrittenen Stadien können Anzeichen einer portalen Hypertonie wie Aszites, Ösophagusvarizen, portale hypertensive Gastropathie, Zytopenien und hepatische Enzephalopathie beobachtet werden. Bei 25–40 % der Patient:innen tritt die AIH akut auf, etwa 6% entwickeln ein akutes Leberversagen. Die AIH ist häufig mit anderen Autoimmunerkrankungen (Hashimoto, rheumatoide Arthritis etc.) assoziiert.
Diagnostik der AIH
Das typische Labor bei AIH ist durch eine Erhöhung von AST und ALT und/oder des Bilirubins charakterisiert. Cholestatische Leberenzyme (Gamma-Glutamyltransferase [GGT] und alkalische Phosphatase [ALP]) sind in der Regel normal oder leicht erhöht. Der Grad der ALT-Erhöhung korreliert nicht zuverlässig mit der Schwere der AIH auf histologischer Ebene. In einigen Fällen können AST/ALT und GGT trotz anhaltender entzündlicher Aktivität auf histologischer Ebene normalisiert werden. Spontane, scheinbare biochemische Remissionen können die Diagnose verzögern und/oder unterschätzen, was das Vorhandensein von Zirrhose bei etwa einem Drittel der Patient:innen zum Zeitpunkt der Diagnose erklären könnte. Erhöhte IgG-Werte werden bei 85% der Patient:innen mit AIH gefunden.
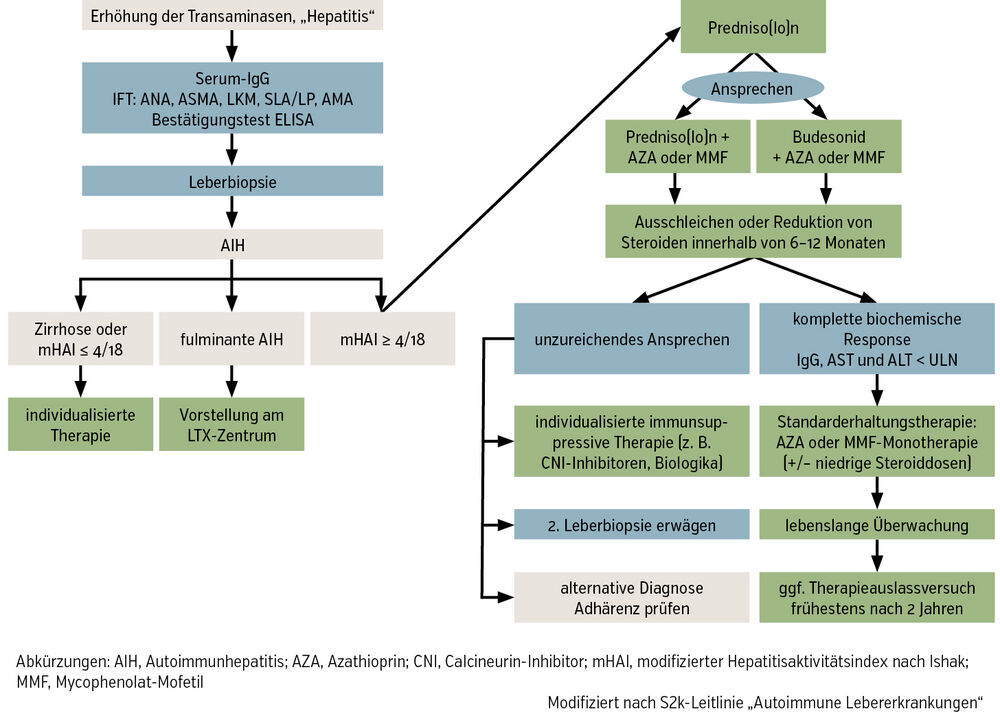
Eine Leberbiopsie mit einem kompatiblen histologischen Befund für AIH ist erforderlich, um die Diagnose zu stellen, und sollte, sofern nicht kontraindiziert, vor Beginn der Behandlung durchgeführt werden. Die Leberbiopsie hilft nicht nur bei der Diagnosestellung, sondern kann auch Informationen über Prognose und Behandlung liefern.
Die Internationale Autoimmunhepatitis-Gruppe (IAIHG) hat ein diagnostisches Bewertungssystem in vereinfachter Form erstellt (Abb.).
Das Bewertungssystem basiert auf 4 Parametern: Vorhandensein und Titer von Autoantikörpern, erhöhte Konzentration von Serum-IgG, Vorhandensein einer typischen oder kompatiblen Histologie und Abwesenheit von Markern für virale Hepatitis.
Therapie der AIH
Die traditionelle Behandlung der AIH besteht aus Steroiden zur Remissionsinduktion und Azathioprin oder Mycophenolat-Mofetil (MMF) zum Remissionserhalt (Abb.). Ziel der Behandlung ist das Erreichen einer kompletten Remission (Ausbleiben der Leberentzündung). Im Falle einer unzureichenden Response 6 Monate nach Therapiebeginn sollten Diagnose und Therapieadhärenz überprüft werden.
Zur Remissionsinduktion wird Prednisolon empfohlen, bei Patient:innen ohne Zirrhose kann stattdessen auch Budesonid eingesetzt werden. Azathioprin sollte frühzeitig innerhalb der Remissionsinduktion begonnen werden. Die Steroide sollten möglichst komplett innerhalb von 6–12 Monaten ausgeschlichen werden.
Es wurden verschiedene alternative Behandlungsmöglichkeiten für Patient:innen mit vollständigem oder teilweisem Versagen der herkömmlichen Therapien untersucht. Tacrolimus, ein Calcineurin-Inhibitor, ist die am häufigsten verwendete Option der dritten Linie in der klinischen Praxis, Biologika haben sich als vielversprechende Optionen für schwierige Fälle erwiesen, die nicht auf herkömmliche immunsuppressive Behandlungen ansprechen. Insbesondere der TNF-a-Inhibitor Infliximab hat das Potenzial gezeigt, herausfordernde AIH-Fälle zu behandeln, eine ähnlich positive Wirkung wurde auch mit dem B-Zell-depletierenden Antikörper Rituximab beobachtet. Zusätzlich zeigte in rezenten Forschungsarbeiten eine neue Gruppe von B-Zell-aktivierenden Faktor-Inhibitoren vielversprechende Ansprechraten. Die AIH bleibt jedoch eine klinische Herausforderung.
Praxismemo
- Im Labor zeigt sich die AIH häufig durch eine Erhöhung von AST/ALT, IgG und gelegentlich Bilirubin.
- Autoantikörper sind das Hauptmerkmal der AIH und spielen eine wichtige Rolle bei der Diagnose.
- Bei der Mehrheit der Patient:innen ist eine lebenslange Immunsuppression erforderlich.