„Akne“ – ein Begriff, doch völlig verschiedene Krankheiten
Laien verbinden mit dem Begriff „Akne“ in erster Linie die Akne vulgaris, die häufigste Hautkrankheit von Jugendlichen. Die Bezeichnung „Akne“ findet sich aber auch bei weiteren Krankheiten, die im Erwachsenenalter auftreten und für die Betroffenen oft schwerwiegende Folgen haben können.
Akne vulgaris
Die Akne vulgaris tritt vorzugsweise mit Beginn der Pubertät auf, nimmt einen chronisch rezidivierenden, nicht vorhersehbaren Verlauf und klingt mit Ende der Pubertät meist wieder ab. Mädchen und Buben sind gleich häufig betroffen, allerdings sind schwere und komplizierte Krankheitsformen beim männlichen Geschlecht etwas häufiger als bei Mädchen.
Die Akne vulgaris beginnt immer mit Komedonen, umgangssprachlich auch als „Mitesser“ bezeichnet. Diese Talgansammlungen entstehen unter dem Einfluss der mit Beginn der Pubertät einsetzenden erhöhten Testosteronproduktion; dies führt zu einer Proliferation der Epithelzellen der Ausführungsgänge der Talgdrüsen, es kommt zu deren Verengung, die „Öffnungen“ wölben sich aufgrund des Sekretstaus vor, es entstehen geschlossene Komedonen, die sich dann öffnen. Diese offenen Komedonen (Mitesser)definieren das erste klinische Stadium der Akne vulgaris, die Akne comedonica (Stadium 1). Der weitere Verlauf ist individuell ganz verschieden: es kann bei diesem Schweregrad der Krankheit bleiben, besonders, wenn frühzeitig eine medizinische Behandlung eingeleitet wird.
In diesem Stadium wird fast ausschließlich topisch behandelt. Benzylperoxid, Tretinoin (ein topisches Retinoid), Adapalene, Azelainsäure und „Fruchtsäure-Präparate“ können die verstopften Ausführungsgänge wieder öffnen, manche haben auch eine milde sebostatische und antibakterielle Wirkung. Abgerundet wird diese Behandlung durch nicht komedogen wirkende wirkstofffreie Reinigungspräparate und Pflegesalben.
Falls die Ausführungskanäle jedoch durch den zurückgestauten Talg platzen, kommt es zu den entzündlichen Formen der Akne. Nach dem Platzen tritt Talg ins Gewebe, es folgt eine lokale Entzündung und eine Papel („Wimmerl“) entsteht. Nun können auch bestimmte Bakterien wie Propionibacterium acnes, die natürlicherweise in den Talgdrüsen-Haarapparaten leben, aktiv den Krankheitsverlauf beeinflussen und verschlechtern. Folglich bilden sich kleine Abszesse, und es entstehen Pusteln – kleine, eitergefüllte Hohlräume unmittelbar unter der Haut. Sie kennzeichnen die Akne papulopustulosa (Stadium 2).
Leichtere Varianten dieses Stadiums können durchaus erfolgreich mit lokaltherapeutischen Maßnahmen zum Abklingen gebracht werden. Zusätzlich zu den oben genannten Medikamenten werden nun auch topische Antibiotika (als Salben und Lösungen) aufgetragen, gerne werden dazu Erythromycin-Präparate verwendet. Etwas schwerer verlaufende Formen müssen zusätzlich zur topischen Therapie systemisch mit Antibiotika, v. a. Tetrazyklinen, behandelt werden. Wichtig dabei ist, dass die antibiotische Therapie über einen längeren Zeitraum (Wochen und Monate) oral verabreicht wird.
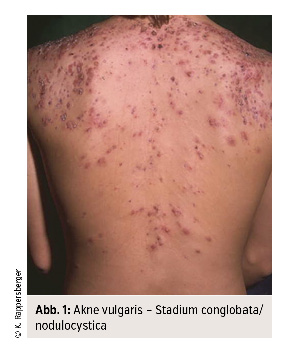
Gelegentlich schreitet der Entzündungsprozess weiter fort und aus Papeln und Pusteln entstehen dann große entzündliche Knoten und Zysten, wir sprechen von der Akne nodulocystica/conglobata (Stadium 3). Dieses ist die schwerste Form der Akne vulgaris und sollte immer möglichst rasch behandelt werden, damit Spätfolgen wie Aknenarben und Keloide verhindert werden. Zusätzlich zur Lokaltherapie und lokalen Pflege, die immer beibehalten werden sollte, wird diese Form der Akne systemisch mit Retinoiden (13-cis-Retinsäure, ein synthetisches Vitamin A) behandelt. Die Dosierung sollte 0,5 mg/kg Körpergewicht täglich nicht überschreiten und ebenfalls über mehrere Wochen und Monate verabreicht werden.
Zu beachtende Nebenwirkungen: Grundsätzlich sind die verschiedenen Behandlungsmethoden recht gut verträglich. Bei den Schälkuren beklagen die Jugendlichen aber oft die starke Trockenheit der Gesichtshaut. Tetrazykline sollten erst ab dem 12. Lebensjahr verabreicht werden. Zu beachten ist, dass Tetrazykline keinesfalls mit Retinoiden kombiniert werden dürfen, weil diese Kombination zu einer idiopathischen intrakraniellen Hypertension (Pseudotumor cerebri) führen kann. Beträchtliche Nebenwirkungen beobachten wir ausschließlich bei den oralen Retinoiden, die zu einer besonderen Trockenheit von Haut und hautnahen Schleimhäuten führen können, wobei insbesondere die Lippen- und die Nasenschleimhaut (blutige Rhinitis) betroffen sind. Linderung bringen fettreiche Lippensalbe und Nasenöle. Ebenso können Retinoide zu einem reversiblen diffusen Haarausfall, Paronychien, Gelenk- und Muskelschmerzen (Nackenschmerzen) führen, selten werden auch Durchfälle berichtet. Besonders zu beachten ist die teratogene Wirkung von Retinoiden. Patientinnen im gebärfähigen Alter müssen daher vor der Therapie einen negativen Schwangerschaftstest vorweisen, zudem muss eine sichere Empfängnisverhütung während der gesamten Therapiedauer und bis ca. 18 Monate nach deren Abschluss gewährleistet sein. Aus forensischen Gründen lohnt es sich, diese Aufklärung von Patientinnen und deren Erziehungsberechtigten genauestens zu dokumentieren.
(Akne) Rosazea
In den neueren Lehrbüchern wird diese Krankheit nur noch als Rosazea bezeichnet, hat man doch in den letzten Jahren erkannt, dass ätiopathogenetisch überhaupt kein Zusammenhang mit der Akne vulgaris besteht. Die Rosazea tritt meist ab dem 40. Lebensjahr auf, bleibt streng auf das Gesicht lokalisiert und nimmt einen lebenslang chronischen Verlauf. Sie ist nicht heilbar, kann aber gut behandelt werden.
Zunächst entwickeln die Patienten vor allem an den Wangen „diffuse Rötungen“ (Erytheme) , die sich aber auf das gesamte Gesicht ausdehnen können. Bei genauer Betrachtung erkennt man, dass diesen Erythemen zahlreiche erweiterte Blutgefäße (Teleangiektasien) zugrunde liegen. Diese kennzeichnen das Stadium erythematosum/teleangiectaticum (Stadium 1). Wahrscheinlich liegen diesem Phänomen genetische Ursachen zugrunde, die eine veränderte Regulation der neurogenen Gefäßversorgung bedingen und zu lokalen Entzündungsreaktionen führen. Sicher ist, dass exogen-extrinsische Faktoren diese pathophysiologischen Reaktionen fördern. Dazu zählt eine übermäßige Besiedelung der Gesichtshaut mit der Haarbalgmilbe (Demodex folliculorum), wiederholte und auch chronische Hitzeexposition. Ebenso können Genussmittel wie Kaffee, Tee, Alkohol, aber auch scharfe Gewürze die Krankheitsentwicklung fördern.
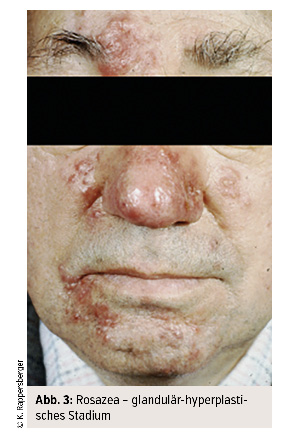
Manche Patienten entwickeln im weiteren Verlauf beträchtliche Entzündungen, die – nicht unähnlich zur Akne vulgaris – zu kleinen Papeln und Pusteln führen (Stadium 2 – Rosacea papulopustulosa). Eine Akne vulgaris lässt sich aber aufgrund der Teleangiektasien und des Fehlens von Komedonen klar abgrenzen. Ganz selten entwickeln v. a. männliche Patienten zusätzlich zu entzündlichen Knoten und Zysten eine ausgeprägte Hypertrophie der Talgdrüsen. Dieses glandulär-hyperplastisches Stadium (Stadium 3) tritt insbesondere an der Nase auf (Knollennase, Rhinophym). Die Rosazea kann in jedem Stadium mit einer Konjunktivitis assoziiert sein (Ophthalmo-Rosazea). Andere Organe/Gewebe sind aber nicht in das Krankheitsgeschehen involviert, ebenso fehlen typische Laborveränderungen.
Therapie: In allen 3 Stadien stellt wie bei der Akne vulgaris die Lokaltherapie und besondere Pflege die Basis der Behandlung dar. Diese erfolgt mit Antibiotika, v. a. Metronidazol und Erythromycin, seltener Clindamycin, Ivermectin und Azelainsäure. Sie alle werden in Fertigpräparaten und magistralen Zusammensetzungen angeboten. Relativ neu ist die Behandlung der „Gesichtsröte“ (Stadium 1) mit dem α2-Adrenozeptor-Agonisten Brimonidin. Die erweiterten Blutgefäße können aber auch physikalisch mit verschiedenen Farbstofflasern gut und dauerhaft verödet werden.
Im Stadium 2 ist eine systemische Therapie mit Antibiotika sinnvoll, meist werden Tetrazykline eingesetzt. Diese Therapie sollte über Wochen und Monate durchgeführt werden, bis sämtliche entzündliche Veränderungen abgeklungen sind. Die Krankheit ist nicht heilbar, eine Langzeit-Therapie mit niedrigdosiertem Minocyclin/Doxyzyclin (50 mg/2-mal/Woche) kann aber eine völlige Erscheinungsfreiheit aufrechterhalten. Auf die erweiterten Blutgefäße hat diese Behandlung allerdings keinen Effekt. Bei schwereren Verläufen des Stadium 2 und im Stadium 3 wird 13-cis-Retinsäure/Isotretinoin (0,3–0,5 mg/kg) oral eingesetzt. Ein Rhinophym kann hervorragend dermatochirurgisch saniert werden.
Sonderformen der „Akne“
Mallorca-Akne (Akne aestivalis): eine Hautkrankheit mit akneähnlichen Hautveränderungen, die durch UV-Licht verursacht wird und als eine Variante der polymorphen Lichtdermatose („Sonnenallergie“) betrachtet wird.
Akne medicamentosa: besonders hinzuweisen ist auf die „Anabolika-Akne“, verursacht durch anabole Steroide (Testosteron), die v. a. von jungen Männern missbräuchlich zum Muskelaufbau (Bodybuilder) eingesetzt werden.
Chlorakne: tritt sehr selten nach topischem und systemischem Kontakt mit chlorierten Kohlenwasserstoffen auf, etwa in Folge des Dioxin-Unfalls 1976 in Seveso (Italien). Ein prominentes Beispiel ist auch der ehemalige Präsident der Ukraine, Wiktor Juschtschenko, der diese Krankheit nach entsprechender Exposition entwickelte.
- Sowohl bei der Rosazea als auch bei der Akne vulgaris stellen in allen Erkrankungsstadien Lokaltherapie und besondere Pflege die Basis der Behandlung dar.
- Tetrazykline dürfen keinesfalls mit Retinoiden kombiniert werden, da dies zu einer idiopathischen intrakraniellen Hypertension führen kann.
- Besonders zu beachten ist die teratogene Wirkung von Retinoiden – Empfängnisverhütung und entsprechende Aufklärung sind notwendig.
- Eine Akne vulgaris lässt sich von der Rosazea aufgrund des Vorliegens von Komedonen und des Fehlens von Teleangiektasien klar abgrenzen.