Diabetes-Leitlinien für die Praxis: Was ist neu?
Alle zwei bis drei Jahre bringt die Österreichische Diabetesgesellschaft (ÖDG) eine neue Version ihrer Leitlinie zur Diabetestherapie in der Praxis heraus. Im Vordergrund der rezenten Aktualisierung steht die ständige Interaktion und Kommunikation zwischen dem Arzt und dem Diabetespatienten, wie Univ.-Prof. Dr. Alexandra Kautzky-Willer, Präsidentin der ÖDG, erläutert: „Die neue Leitlinie ist stark patientenzentriert. Das soll einerseits die Mitarbeit der Patienten begünstigen und andererseits den behandelnden Arzt dabei unterstützen, die Ziele regelmäßig zu überprüfen und das Setting und die Therapie anzupassen. Ärzte brauchen möglichst rasch die wichtigsten Informationen auf einen Blick. Deswegen haben wir uns bemüht, diese kompakt und leicht verständlich aufzubereiten und viele Inhalte für mehr Übersicht in Abbildungen und Tabellen zusammenzufassen. Der Geist der individualisierten Therapie und der ständigen Kommunikation zieht sich dabei durch sämtliche Kapitel der Leitlinien.“
Benefit durch Lebensstiladaptation
Die Basis jeder Diabetestherapie oder jeder prädiabetischen Therapie ist die Lebensstilmodifikation mit der Optimierung der Ernährung und einer Steigerung des Be- wegungsausmaßes (Kraft- und Ausdauertraining 150 min/Woche beziehungsweise bei höherer Intensität 75 min/Woche). Das Kapitel Lebensstil wurde mit der Aktualisierung der Leitlinien deutlich erweitert. Dabei wird nun auch ausführlich auf Alkohol und Rauchen eingegangen. Die Wahrscheinlichkeit für die Entstehung von Diabetes und Spätschäden wird durch Rauchen und Passivrauchen deutlich erhöht. Ein Rauchstopp kann zwar durch Appetitsteigerung und Verringerung des Grundumsatzes zur Gewichtszunahme und dadurch zu erhöhtem Diabetesrisiko führen, senkt aber insgesamt die kardiovaskuläre und die Gesamtmortalität. Vermehrte Bewegung kann hier Abhilfe schaffen.
Die Empfehlungen zur körperlichen Aktivität für Diabetespatienten sind in ihren Grundzügen gleichgeblieben. Für Kautzky-Willer ist besonders wichtig, dass stark übergewichtige Personen oder solche, die sonst nie aktiv waren, langsam an die Bewegung herangeführt werden: „‚Sitting less‘ ist eine Maßnahme, die nachweislich Effekte zeigen kann. Allein dadurch, dass man das Sitzen reduziert und immer wieder unterbricht, kann die Insulinresistenz verbessert werden.“
Eine Lebensstiladaptation kann nur unter Berücksichtigung der kulturellen und sozioökonomischen Gegebenheiten sowie der Präferenzen erfolgreich sein. „Generelle Empfehlungen funktionieren nicht, man muss auf die individuelle Situation des Patienten eingehen – auch was die Komplexität des Therapieschemas betrifft. Oft hilft es, wenn auch Angehörige miteinbezogen werden, und auch die Patientenschulung mit all ihren neuen technologischen Möglichkeiten ist ein wesentliches Mittel zum Erfolg, dem die Leitlinien ein großes Kapitel widmen“, so die Expertin.
Medikamentöse Prävention
Durch angepasste Ernährung und Bewegung – idealerweise in Kombination – kann bei prädiabetischen Personen das Risiko, einen manifesten Diabetes mellitus zu entwickeln, um 30–60 % gesenkt werden. Lässt sich eine Lebensstilmodifikation jedoch nicht umsetzen, kann ein ähnlicher präventiver Effekt mit Metformin erzielt werden, wie Kautzky-Willer erörtert: „Besonders effektiv ist, wie in den neuen Leitlinien angeführt, die präventive Einnahme von Metformin bei Frauen nach einem Schwangerschaftsdiabetes, bei Patienten mit einem Body-Mass-Index > 35 und sowie bei unter 60-Jährigen.“ Metformin wird zwar von den Krankenkassen im prädiabetischen Stadium nicht erstattet, rangiert preislich jedoch bereits unterhalb der Rezeptgebühr.
Metformin bei eingeschränkter Nierenfunktion
Seit 50 Jahren die „Nummer 1“ in der Diabetestherapie, darf Metformin nun auch bei Patienten mit eGRF-Werten von 30–45ml/min/1,73 m2 eingesetzt werden, bei Fehlen von anderen Risikofaktoren für Laktatazidosen in einer Maximaldosierung von 1.000 mg täglich, aufgeteilt auf zwei Dosierungen.
„Aufgrund der langen Erfahrung und der zahlreichen Studienergebnisse konnte diese Empfehlung in die Leitlinien aufgenommen werden“, erläutert die ÖDG-Präsidentin die Hintergründe der Anwendungserweiterung. Darüber hinaus wurden auch die Empfehlungen zur medikamentösen Therapie bei Prädiabetes und zur Vitamin-B12-Kontrolle unter laufender Metformintherapie ergänzt.
Pausieren an „sick days“
An Tagen, an denen sich der Patient nicht wohl fühlt – sogenannte „sick days“ –, zum Beispiel aufgrund einer Infektionskrankheit, von Übelkeit, Durchfällen et cetera, empfiehlt es sich, die oralen Antidiabetika Metformin und/oder SGLT2-Hemmer zu pausieren, um das Risiko einer Laktat- beziehungsweise einer euglykämischen Ketoazidose zu reduzieren. Auch am Tag von Operationen (bei Metformin gegebenenfalls bereits früher) sollten diese Medikamente und Sulfonylharnstoffe jedenfalls prinzipiell vorsorglich pausiert werden und – je nach Art des Eingriffes – bei stabiler postoperativer Situation möglichst zeitnah wieder angesetzt werden: Metformin nach Kontrolle der Nierenfunktion und SGLT2-Hemmer bei stabiler kardiometabolischer Situation; perioperativ kann Insulin zur Stoffwechselkontrolle notwendig sein.
Komorbidität bestimmt Zweitlinientherapie
Wie bereits die Europäischen und die Amerikanischen Leitlinien empfiehlt auch die ÖDG eine differenzierte Auswahl der Zweitlinie. Bei Vorliegen einer kardiovaskulären Vorerkrankung sollte nach Metformin ein GLP1-Rezeptor-Analogon (Liraglutid, Semaglutid, Dulaglutid*) oder ein SGLT2-Hemmer (Empagliflozin, Canagliflozin, Dapagliflozin) mit erwiesenem kardiovaskulärem Benefit verordnet werden. Reicht eines alleine nicht aus, ist auch eine Kombination der beiden Präparate möglich. Für die Kombination gibt es derzeit noch Schwierigkeiten bei der Erstattung und man muss“, so Kautzky-Willer, „gut argumentieren.“
Steht eine Herzinsuffizienz oder eine chronische Niereninsuffizienz im Vordergrund, wird als erste Wahl nach Metformin ein SGLT2-Hemmer empfohlen. Alle zugelassenen Produkte dieser Klasse konnten einen Vorteil bei der herzinsuffizienzassoziierten Hospitalisierungsrate zeigen, sodass hier jedenfalls ein Klasseneffekt gegeben scheint. Außerdem liegen neue Daten aus den kardiorenalen Outcome-Studien vor, die neben der Verbesserung der Nierenfunktion beziehungsweise einer geringeren Progression von Nierenerkrankungen unter SGLT2-Hemmern, auch einen Benefit auf Nierenparameter für GLP-1-Analoga zeigen, weiß die Expertin. Wird kein Auslangen mit diesen Präparaten gefunden oder liegt eine Kontraindikation beziehungsweise Unverträglichkeit vor, kann auf andere orale Antidiabetika zurückgegriffen werden, wie DPP-4-Hemmer (außer Saxagliptin) und Pioglitazon bei Herzinsuffizienz. Aufgrund des fehlenden kardiovaskulären Benefits einer frühen Insulintherapie soll Basalinsulin bei Typ-2-Diabetes erst zum Einsatz kommen, wenn GLP-1-Analoga mit erwiesenem Benefit nicht ausreichen beziehungsweise kontraindiziert sind und die oralen Möglichkeiten nicht in den Zielbereich führen.
„Liegen keine Komorbiditäten vor, so bleibt immer noch das Bestreben, Hypoglykämien und üblicherweise Gewichtszunahmen möglichst zu vermeiden. SGLT2-Hemmer und noch mehr die GLP-1-Rezeptor-Agonisten führen bei den Patienten zu einer Gewichtsreduktion und haben kein höheres Hypoglykämierisiko“, führt die ÖDG-Präsidentin an.
Da die Therapie mit Sulfonylharnstoffen neben einem erhöhten Hyperglykämierisiko auch zur Gewichtszunahme führen kann, wurde diese Gruppe in den Empfehlungen deutlich nach hinten gereiht. Sulfonylharnstoffe können bei speziellen genetischen Diabetesformen allerdings primär indiziert sein, sie werden in den neuen Leitlinien in einem eigenen Kapitel ausführlich beschrieben.
Individualisierung des Zielblutdruckes
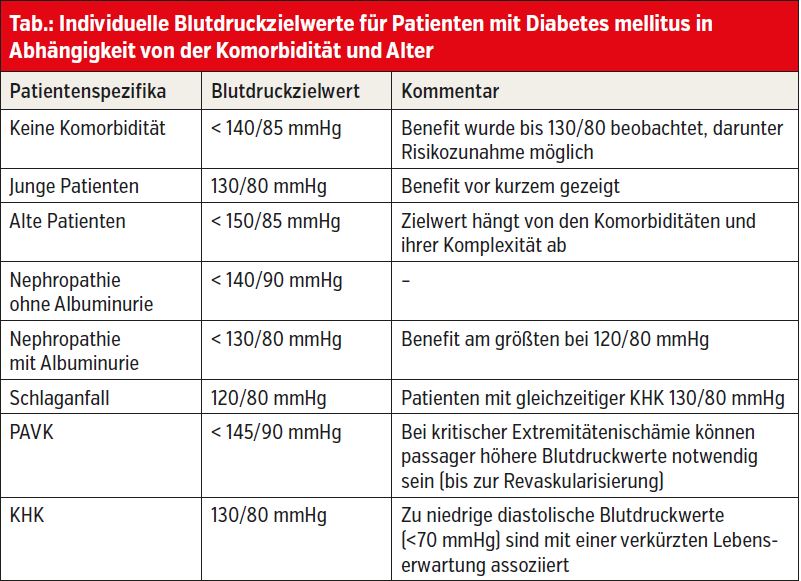
Ähnlich wie bei der Blutzuckereinstellung soll auch der Blutdruckzielwert individuell und in Abhängigkeit von Alter und Komorbiditäten (Schlaganfall, Herzinfarkt, Herzinsuffizienz, PAVK, Nephropathie) angestrebt werden. „Generell lässt sich sagen, dass das Optimum mit den besten Langzeitergebnissen bei 130/80 mmHg liegt, bei Nephropathie und Schlaganfall etwas darunter, bei älteren Patienten ohne Komorbiditäten etwas darüber. Ab 140/90 mmHg sollte medikamentös behandelt werden, wobei ein systolischer Wert < 120 mmHg und ein diastolischer Wert < 70 mmHg zu vermeiden ist“, fasst Kautzky-Willer die neuen Empfehlungen zusammen. In den aktualisierten Leitlinien sind die individuellen Blutdruckzielwerte in einer übersichtlichen Tabelle angeführt.
Zu berücksichtigen sind laut Expertin auch antihypertensive Effekte der einzelnen Antidiabetika: „Sowohl SGLT2-Hemmer als auch GLP-1-Rezeptor-Analoga und Pioglitazon haben eine deutliche antihypertensive Wirkung. Umgekehrt ist für RAS-Hemmer, ACE-Hemmer und Sartane beschrieben, dass sie die Insulinsensitivität verbessern können. Diese sind – allerdings nicht in Kombination – die Mittel der Wahl bei Hypertonie bei Diabetespatienten, gefolgt von Kalziumantagonisten.“
Mangelerscheinungen nach bariatrischer Chirurgie
Bariatrische Chirurgie hat vor allem beim Vorliegen von Diabetes mit Adipositas – beim sogenannten „Diabesity“ – gute Effekte gezeigt. Diese Methode ist jedoch nicht komplikationsfrei und bedarf einer qualitativen Langzeitnachsorge. Neben Mineralstoff- und Vitamin-Mangelerscheinungen, die durch die Teilresektion von Magen und/oder Dünndarm bedingt sind und eine lebenslange Substitution erfordern, sollte das Blutbild (Cave Anämie) und auch die Knochendichte regelmäßig überprüft werden. „Durch die bariatrische Chirurgie sind Diabetes-Remissionsraten von bis zu 80 % möglich, auch wenn es hier langfristig wieder zu einer Diabetesmanifestation kommen kann. Das sind aber jedenfalls tolle Daten, die medikamentös nicht erreicht werden können. Um eine gute Nachsorge für die Betroffenen zu gewährleisten, sind wir auch auf die Unterstützung im und die Zusammenarbeit mit dem niedergelassenen Bereich angewiesen“, führt die ÖDG-Präsidentin aus.
Ramadan mit Diabetes
Fasten ist grundsätzlich nichts Ungesundes, eine ketogene Diät mit circa 700 kcal/Tag kann bei einem Teil der Patienten mit Beta-Zell-Reserve selbst nach Jahren mit einer medikamentösen Behandlung zu einer Diabetes-Remission führen.
Während des muslimischen Fastenmonats Ramadan darf zwischen Sonnenaufgang und -untergang keine Nahrungs- und Flüssigkeitszufuhr erfolgen. In der Zeit dazwischen werden in kurzer Zeit häufig große Mahlzeiten konsumiert. In den aktualisierten Leitlinien wurde das Kapitel zum Ramadan komplett überarbeitet, es enthält nun detaillierte Dosierungsvorschläge für alle antidiabetischen Substanzen.
Durch die Umkehr des Tag-Nacht-Rhythmus müssen die Medikamente neu eingestellt werden, um Hypo- und Hyperglykämien entsprechend zu vermeiden – allen voran betrifft das die Insulin-Therapie. Bei zweimaliger Gabe eines Basalinsulins wird empfohlen, die übliche Morgendosierung zum Sonnenuntergang zu applizieren, die übliche abendliche Dosierung ist mit einer 50%igen Reduktion zum Sonnenaufgang zu applizieren.
„Obwohl der Ramadan eigentlich nur von gesunden Menschen eingehalten werden muss, wissen wir aus der Praxis, dass auch viele Patienten mit Diabetes darauf beharren, die Fastenzeit einzuhalten. Bei entsprechender Anpassung der Therapie und bei keinen weiteren vorliegenden Komplikationen ist dies aber durchaus machbar. Bei einer Low-Carb-Diät sollten SGLT2-Hemmer sicherheitshalber pausiert werden. Für ramadanspezifische Fastenformen konnte jedoch gezeigt werden, dass bei der Einnahme von SGLT2-Hemmern zum Abendmahl bei ausreichender Flüssigkeitszufuhr und guter Stoffwechselsituation eine Weiterführung ohne Dosisreduktion möglich war“, so Kautzky-Willer.
Autoimmunerkrankungen bei Kindern
Die neuen Methoden der regelmäßigen Blutzuckermessung mittels Real-Time-CGM und Flash-Glukose-Messung, die vor allem bei Kindern mit Diabetes zum Einsatz kommen, sollten 6—10-mal täglich stattfinden und ermöglichen eine deutlich bessere Überwachung und Einstellung der jungen Patienten. Pumpentherapien sind vor allem bei den Kleinkindern Mittel der Wahl ist und besonders sicher in Kombination mit Real-Time-CGM.
In den neuen Leitlinien wurde außerdem der HbA1C-Zielwert bei Kindern für alle Altersgruppen von < 7,5 auf ≤ 7 hinunterkorrigiert. „Durch die neuen Messmethoden und die damit mögliche Vermeidung von Hypoglykämien lässt sich dieser neue niedrigere Zielwert erreichen“, begründet Kautzky-Willer diese Änderung.
Ein weiterer wichtiger Punkt, der in den neuen Leitlinien besondere Aufmerksamkeit erhält, ist das Screening auf Autoimmunerkrankungen, die bei circa 30 % der Kinder mit Typ-1-Diabetes auftreten. Dazu gehören unter anderem die Autoimmunthyreoiditis (am häufigsten), Zöliakie, Morbus Addison (Nebenniereninsuffizienz) und Vitiligo. „Wichtig ist es, an diese Erkrankungen zu denken und Klinik und Antikörper diesbezüglich im Auge zu behalten“, betont die Expertin.
*Für Dulaglutid liegen mittlerweile Daten (REWIND-Studie) vor, die einen kardiovaskulären Vorteil bestätigen. Diese waren jedoch zum Zeitpunkt der Fertigstellung der aktualisierten Diabetes-Leitlinien noch nicht veröffentlicht.
Die Kurz- und die Langversion der neuen ÖDG-Leitlinien für die Praxis finden Sie unter: www.oedg.at/oedg_leitlinien.html