Sprunggelenkersatz aus dem 3-D-Drucker
Etwa 1 % der erwachsenen Bevölkerung leidet an einer schmerzhaften Arthrose des oberen Sprunggelenkes (OSG), die bei starker Ausprägung mit psychischen und körperlichen Einschränkungen einhergehen kann. Patienten beschreiben vor allem Anlaufschmerzen sowie Schmerzen bei längerer Belastung. Im Gegensatz zur Gon- oder Coxarthrose sind die degenerativen Veränderungen des OSG am häufigsten posttraumatisch bedingt (fehlverheilte Frakturen, wiederholte ligamentäre Verletzungen). Zu den wichtigsten Ursachen einer sekundären Arthrose des OSG gehören rheumatische Erkrankungen, Hämophilie, Hämochromatose, Gicht, avaskuläre Nekrose und postinfektiöse Zustände.
Entwicklung der OSG-Prothesen
Die meisten OSG-Prothesen der ersten Generation aus den 1970er- und frühen 1980er-Jahren waren Zwei-Komponenten-Prothesen mit zementierter Fixierung. Bei diesen kam es bei nahezu 90 % zu einer aseptischen Lockerung. Die OSG-Prothesendesigns der zweiten Generation Mitte der 1980er-Jahre wiesen Verbesserungen bei Prothesenformen und chirurgischer Technik (knochensparende Schnitte, Verzicht auf zementierte Fixierung) auf. Eine Analyse der Versagerfälle führte zur Entwicklung neuer Prothesendesigns, die stetig wachsende Akzeptanz bei chirurgisch tätigen Orthopäden finden. Mittlerweile existieren OSG-Prothesen der dritten Generation, die zementfrei und als „nichtgeführter“ Gelenkersatz implantiert werden können und in Studien mittel- und langfristig vielversprechende Ergebnisse zeigen.
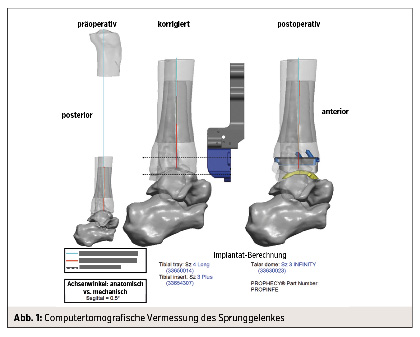
In den USA und der Schweiz kam vor einigen Jahren eine Weiterentwicklung auf den Markt: Mit Hilfe einer präoperativen Computertomografie wird das Sprunggelenk vermessen (Abb. 1). Auf Grundlage der Daten entstehen aus einem 3-D-Drucker Schablonen zum passgenauen Einbringen des Gelenkersatzes. Die genaue Bestimmung von Größe und Positionierung der jeweiligen Prothesenkomponenten soll u. a. zu einer längeren Haltbarkeit des Gelenkersatzes führen. Weitere Vorteile sind die verkürzte Operationszeit und die geringe Röntgenstrahlenbelastung während der Operation für Patienten und Chirurgen.
Präoperative Planung
Die Diagnose einer OSG-Arthrose kann vom niedergelassenen Arzt anhand einer klinischen und radiologischen Untersuchung gestellt werden.
Zur präoperativen Diagnostik zählen die Anamneseerhebung, Evaluierung aller vorhandenen Unterlagen und bereits ein-geleiteter Therapien sowie Erfassen weiterer Informationen wie BMI (Body-Mass-Index), physische Aktivität, Schmerzausprägung, Einschränkungen im Alltag, Schmerzmittelbedarf und Nebendiagnosen (z. B. Diabetes mellitus, Osteoporose, Polyneuropathie). Die klinische Untersuchung umfasst die Inspektion des Fußes u. a. hinsichtlich Ausrichtung, Stabilität und Beweglichkeit. Die radiologische Untersuchung beinhaltet konventionelle Röntgenaufnahmen im Stehen.
Für den Gelenkersatz aus dem 3-D-Drucker ist eine Computertomografie des Sprunggelenkes mit einem speziellen radiologischen Protokoll erforderlich, das nur an spezialisierten Zentren durchgeführt werden kann.
Sorgfältige Indikationsstellung
Bevor die Operationsindikation gestellt wird, sollte eine konservative Therapie (intensive Physiotherapie, lokale antiphlogistische Maßnahmen) eingeleitet werden sowie gegebenenfalls intraartikuläre Viskosupplementation mit Hyaluronsäure und eine orthopädietechnische Anpassung des Schuhwerks erfolgen.
Die ideale Indikation für den endoprothetischen Ersatz des OSG ist die fortgeschrittene OSG-Arthrose (primär, sekundär oder posttraumatisch) mit guter Knochenqualität, neutraler Achsenstellung, guter Stabilität und noch vorhandener OSG-Beweglichkeit. Zu den Sonderindikationen gehören Patienten mit beidseitiger OSG-Arthrose.
Zu den absoluten Kontraindikationen zählen akute oder chronische Infektionen mit oder ohne Osteomyelitis oder Osteitis, ausgedehnte Osteonekrosen des Talus, neuromuskuläre Erkrankungen, Neuroarthropathien (z. B. Charcot-Erkrankung) und schwere Durchblutungsstörungen sowie Metallallergien. Bei begleitenden relevanten ligamentären Instabilitäten und/oder Deformitäten, die intraoperativ nicht korrigiert werden können, sollte die OSG-Arthrodese bevorzugt werden.
Relative Kontraindikationen sind schwere Osteoporose, schlechte Knochenqualität (Steroidtherapie!), Diabetes mellitus, Nikotinabusus und Übergewicht. Bei hoher sportlicher Aktivität kann es zu aseptischer Lockerung der Prothesenkomponenten kommen, Sportarten mit geringer Belastung (Wandern, Schwimmen, Fahrradfahren, Golf) werden jedoch postoperativ empfohlen.
Nachbehandlung
Die Autoren empfehlen die postoperative Ruhigstellung im Unterschenkelgips oder Stabilisierungsstiefel für 6 Wochen, wobei Vollbelastung unter Zuhilfenahme von zwei Unterarmgehstützen nach Maßgabe der Beschwerden erlaubt ist. Bei Patienten mit reduzierter Knochenqualität und/oder zusätzlichen Eingriffen (z. B. Korrekturosteotomien) empfehlen die Autoren 15 kg Teilbelastung für 6 Wochen postoperativ. Während der Immobilisation wird eine Thrombembolieprophylaxe durchgeführt. Bei persistierenden Ödemen oder Weichteilschwellungen werden Kompressionsstrümpfe rezeptiert. Nach 6 Wochen erfolgt eine klinische und radiologische Kontrolle, danach beginnt die intensive ambulante Physiotherapie. Idealerweise 8–10 Wochen postoperativ sollten die Patienten einer Rehabilitation zugeführt werden.
Nach Erreichen der Vollmobilisation und Vollbelastungsfähigkeit können Sportaktivitäten mit niedrigem (Wandern, Schwimmen, Fahrradfahren, Golfspielen) oder mittlerem Aktivitätsniveau (Joggen, Tennis, Skifahren) empfohlen werden.
Die klinisch-radiologischen Verlaufskontrollen finden 6 Wochen, 3 Monate, 6 Monate und 1 Jahr postoperativ statt, in weiterer Folge Kontrollen 1-mal jährlich.
Stellenwert des OSG-Gelenkersatzes
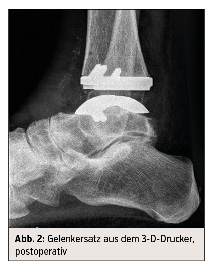
Bei der Behandlung der fortgeschrittenen OSG-Arthrose sollte bei keiner der beiden Optionen von einer „Goldstandard“-Therapie gesprochen werden. Die sorgfältige präoperative Untersuchung und Planung sowie strenge Patientenselektion sind gute Voraussetzungen, um postoperativ mittel- und langfristig zufriedenstellende Resultate bei Patienten mit endoprothetischem Ersatz des OSG erzielen zu können. Unter Einsatz moderner OSG-Prothesendesigns kann mit einer Erfolgswahrscheinlichkeit von 70–90 % nach 10 Jahren gerechnet werden. Die Weiterentwicklung der OSG-Prothese durch CT-basierte Schablonen aus dem 3-D-Drucker, mit denen Größe, Ausrichtung und Position des Gelenkersatzes individuell bestimmt werden können, soll diese Ergebnisse noch weiter verbessern (Abb. 2).
- Die Indikation zum Sprunggelenkersatz muss – durchaus auch unabhängig vom Alter des Patienten – sorgfältig gestellt werden. Dabei muss der Patient über sämtliche Vor- und Nachteile einer OSG-Arthrodese aufgeklärt werden.
- Mithilfe der Schablonen aus dem 3-D-Drucker lassen sich Größe, Position und Ausrichtung der OSG-Prothese genau vorausplanen. Damit sollen die Haltbarkeit und die Patientenzufriedenheit gesteigert werden.
- Analog zu anderen Endoprothesen sollten Patienten nach OSG-Prothesen unbedingt einer Rehabilitation – im Idealfall nach 8–10 Wochen – zugeführt werden.