Therapiestandards 2017 zur Behandlung des Diabetes
Die Technik hält weiter starken Einzug bei der Therapie des Diabetes mellitus Typ 1. In den 80er-Jahren des letzten Jahrhunderts wurde dem Diabetiker die Blutzuckerselbstmessung durch tragbare Geräte ermöglicht und seit dem Jahr 2015 bieten mehrere Hersteller die Möglichkeit, den Gewebszucker als Option für die Therapieentscheidung zu nutzen. Somit entfällt die für den Patienten lästige und schmerzhafte Messung des Blutzuckers. Dadurch, dass ein kontinuierlicher Glukoseverlauf über den gesamten Tag vorliegt, sind Therapieverbesserungen viel einfacher und genauer möglich als mit den bisher nur verfügbaren punktuellen Blutzuckermesswerten.
Kontinuierliche Glukosemessung
Mittlerweile ist die kontinuierliche Messung des Gewebszuckers (CGM) eine schon sehr genaue Technik und die subkutan platzierten Sensoren sind robuster und länger funktionell als zu Beginn.
Der Gewebszucker ist im Vergleich zum Blutzucker insofern ein anderes Medium, als zwischen Blut- und Gewebszucker eine Zeitverzögerung von bis zu ca. 15 Minuten vorliegt. Jedoch kann dieser Unterschied durch die alle fünf bis 15 Minuten von den Messsystemen gelieferten Zuckerwerte und die Angabe eines Trends ohne Probleme in der Therapie ausgeglichen werden.
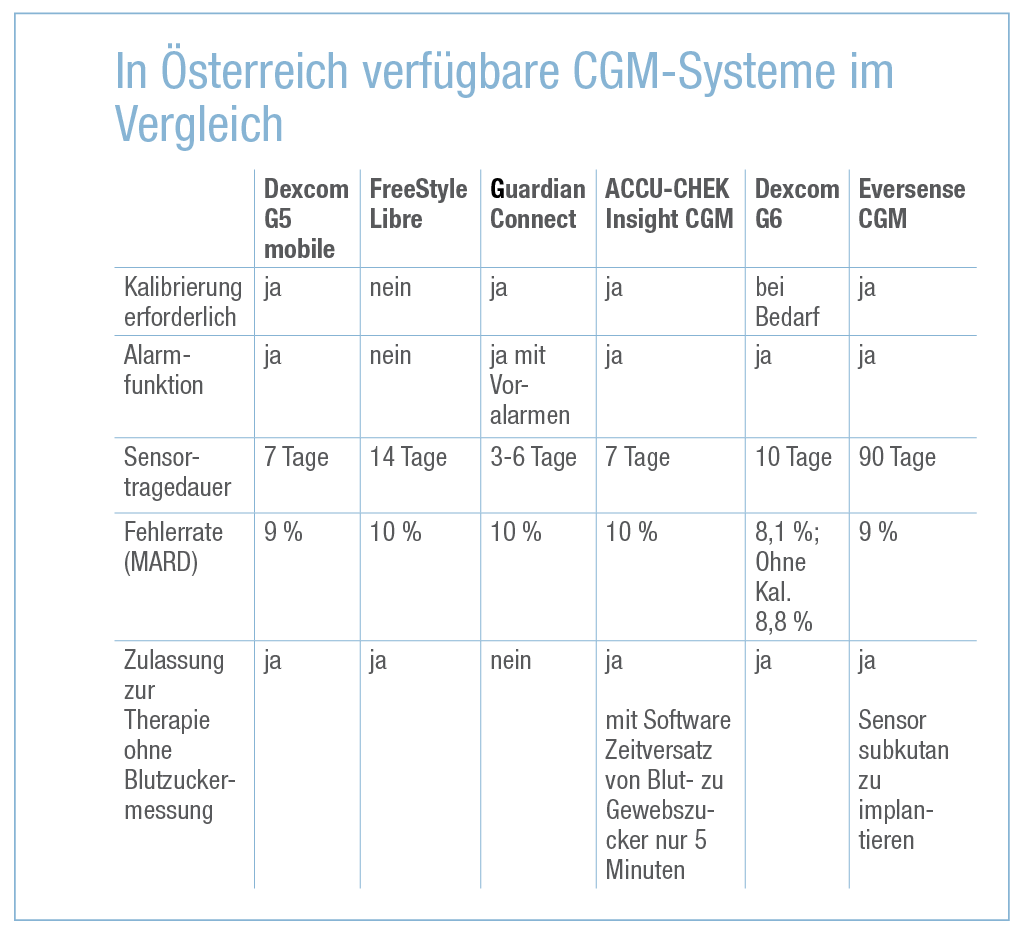
Die Messgenauigkeit der CGM-Systeme wird mit dem MARD (Mean Absolute Relative Deviation) definiert. Dieser Wert gibt die Fehlerrate des Systems an. Ein Fehler des Systems ist so definiert, dass der Patient basierend auf dem Wert eine nicht ganz korrekte Therapieentscheidung treffen würde. Systeme, die eine Gesamtfehlerrate (MARD) von 10 % aufweisen, können im Patientenalltag zur Insulindosierung verwendet werden.
Der Patient muss beim Setzen des Sensors darauf achten, dass dieser auf normalen Hautarealen ohne Lipodystrophien und am Besten im Bauchbereich oder am Oberarm platziert wird. Weiters darf die Kalibration der Systeme, wenn dies notwendig ist, nicht in extremen Blutzuckerbereichen erfolgen, sonst weist der Sensor eine inakzeptabel hohe Abweichung und Zeitverzögerung auf.
Die Werte des CGM-Systems können dann auch als Ersatz für Blutzuckermessungen zur Festlegung von Therapieentscheidungen verwendet werden.
Die von den subkutanen Sensoren ermittelten Werte werden mittels Bluetooth an einen Receiver, ein Smartphone oder eine Pumpe übertragen.
Aktuell verfügbare CGM-Systeme sind Dexcom G5 mobile, Dexcom G6, FreeStyle Libre, Medtronic Guardian Connect, Roche ACCU-CHEK Insight CGM und Eversense/Senseonics.Eine Besonderheit des Medtronic Guardian Connect ist, dass dieses CGM-Gerät zusätzlich über eine bereits in der Insulinpumpe angewandte Smart-Guard-Technik verfügt, bei der ein Alarm abgegeben wird, wenn der Glukoseverlauf stark fallend ist und wenn der festgesetzte Grenzwert überschritten werden wird. Beim Roche ACCU-CHEK Insight-System wird durch die etablierte Software eine nur 5-minütige Zeitverzögerung zwischen Blut- zu Gewebszucker erreicht. Beim Eversense/Senseonics-CGM-System wird der Sensor subkutan implantiert und hat dadurch eine längere Tragedauer (Tab.).
Insulinapplikation
Die Insulinapplikation kann entweder über die bekannten Pen-Systeme direkt mit einer subkutanen Nadel oder über Insulinpumpen erfolgen. Als neuere und noch einfachere Methode für die Pen-Applikation wurde ein Port, der alle drei Tage zu wechseln ist, auf dem ATTD (Advanced Technologies & Treatments for Diabetes) in Mailand letztes Jahr vorgestellt.
Insulinpumpen
Moderne Insulinpumpen sind multifunktionelle Geräte, die in der Steuerung ähnlich wie ein Smartphone zu bedienen sind.
Alle Pumpen besitzen einen Bolusrechner und eine Blutzuckermessvorrichtung, die den aktuellen Blutzuckerwert an den Bolusrechner der Pumpe übermittelt. So wird anhand der einprogrammierten Parameter sowohl der prandiale Insulinbolus als auch das notwendige Insulin zur Korrektur von erhöhten Glukosewerten automatisch, unter Berücksichtigung des noch aktiven Insulins, errechnet. Es können sechs bis acht unterschiedliche Basalraten programmiert werden, sodass je nach Situation die Basalrate vom Patienten gewechselt werden kann. Zum Beispiel liegt bei Infektionen ein deutlich höherer Basalinsulinbedarf vor, weswegen dann eine stärkere Basalrate hinterlegt werden kann. Im Gegensatz dazu wird bei körperlicher Aktivität viel weniger Insulin benötigt.
Die Insulinapplikation in das subkutane Gewebe kann entweder über eine auf der Haut platzierte Kanüle und einen Verbindungsschlauch zur Pumpe oder über die Patchpumpe ohne Schlauch erfolgen. Die Roche Pumpe Accu-Chek Insight ist eine klassische Kabelpumpe, die jedoch nicht mit einem CGM-System kombinierbar ist. Die Medtronic G640 Minimed ist eine Kabelpumpe, die von Haus aus mit einem CGM-System kombiniert ist und dieses auch zur Steuerung verwendet. Eine Steuerung der Insulintherapie seitens des Patienten mittels der vom CGM-System gelieferten Glukosewerte ist möglich, jedoch muss der Sensor hierfür alle drei Tage gewechselt werden. Eine Zulassung zur Therapie ohne Blutzuckermessung besteht jedoch nicht!
Die Pumpendaten können über den PC ausgelesen werden und sind somit verfügbar, ohne dass der Patient ein Tagebuch führt.
Die Insulinpumpe Mylife OmniPod ist eine Patchpumpe ohne Kabel und daher auch an alternativen Körperstellen tragbar. Es besteht die Möglichkeit, ein externes CGM-System zur Steuerung heranzuziehen.
Wie solch eine von dem Patienten gesteuerte Insulinpumpentherapie mit einem CGM-System möglich ist, ist auf folgender Homepage dargestellt: www. diabetestherapie.at
Eine einfachere Membranpumpe PaQ (CeQur) kann für die Therapie des Diabetes Typ 2 eingesetzt werden. Die Pumpe hat vorprogrammierte, einfach auswählbare Basalprogramme mit 16 bis 60 IE Insulin/Tag, zusätzlich kann per Knopfdruck ein Bolus mit 2 IE für die Mahlzeiten abgegeben werden. Die Einwegpumpe muss alle 72 Stunden gewechselt werden. Eine aufwendige Programmierung ist nicht notwendig.
Iport-Advance Medtronic: Der Port kann für bis zu drei Tage – auch während aller täglichen Aktivitäten und nachts – an der Hautoberfläche verbleiben und erlaubt die Insulininjektion mittels Spritze oder Pen ohne direkten Kontakt mit der Einstichstelle. Dies bedeutet besondere Vorteile für Patienten mit Spritzenangst oder neu diagnostizierte Patienten, die auf diesem Weg Sicherheit mit der Insulininjektion erlangen möchten.