Nebenwirkungspotenzial von Aromatasehemmern ± Everolimus
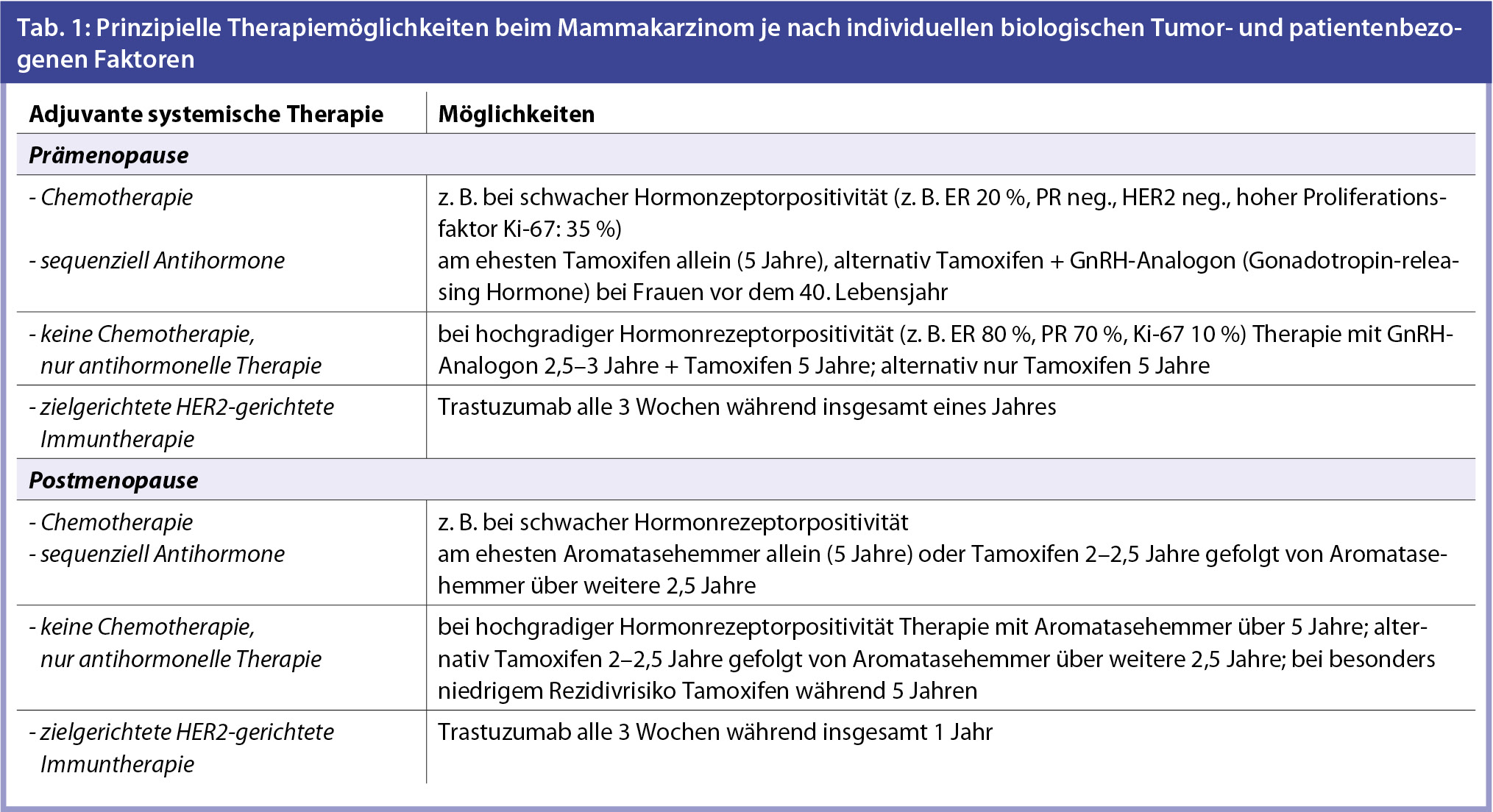
Die Antihormontherapie ist beim Mammakarzinom ein klassisches Beispiel für eine gezielte, individualisierte Therapie. Sie erfolgt auf der Basis individueller biologischer Tumorfaktoren sowie Charakteristika von Patientinnen. Eine Therapieentscheidung schließt primär den Menopausenstatus, Karnofsky-Status, die Tumorgröße und Lymphknotenstatus, Gefäßeinbruch, Hormonrezeptoren, den HER2-Rezeptor und den Proliferationsfaktor Ki-67 ein.
Sie erstreckt sich nach Möglichkeit von der Vorsorge bis zur Nachsorge bzw. auch Tod. Insbesondere in der metastasierten Tumorsituation stellt ein intaktes Vertrauensverhältnis zwischen Patientin und Arzt bzw. Krankenschwestern eine wichtige Basis für alle notwendigen Therapien dar. Wer als Therapeut die Patientin über Jahre kennt, weiß auch, vor welchen Nebenwirkungen sie besonders Angst hat und was ihr zumutbar ist. Hier sind insbesondere die prinzipielle Lebenseinstellung und das soziale Umfeld zu berücksichtigen.
Adjuvante Antihormontherapie beim Mammakarzinom
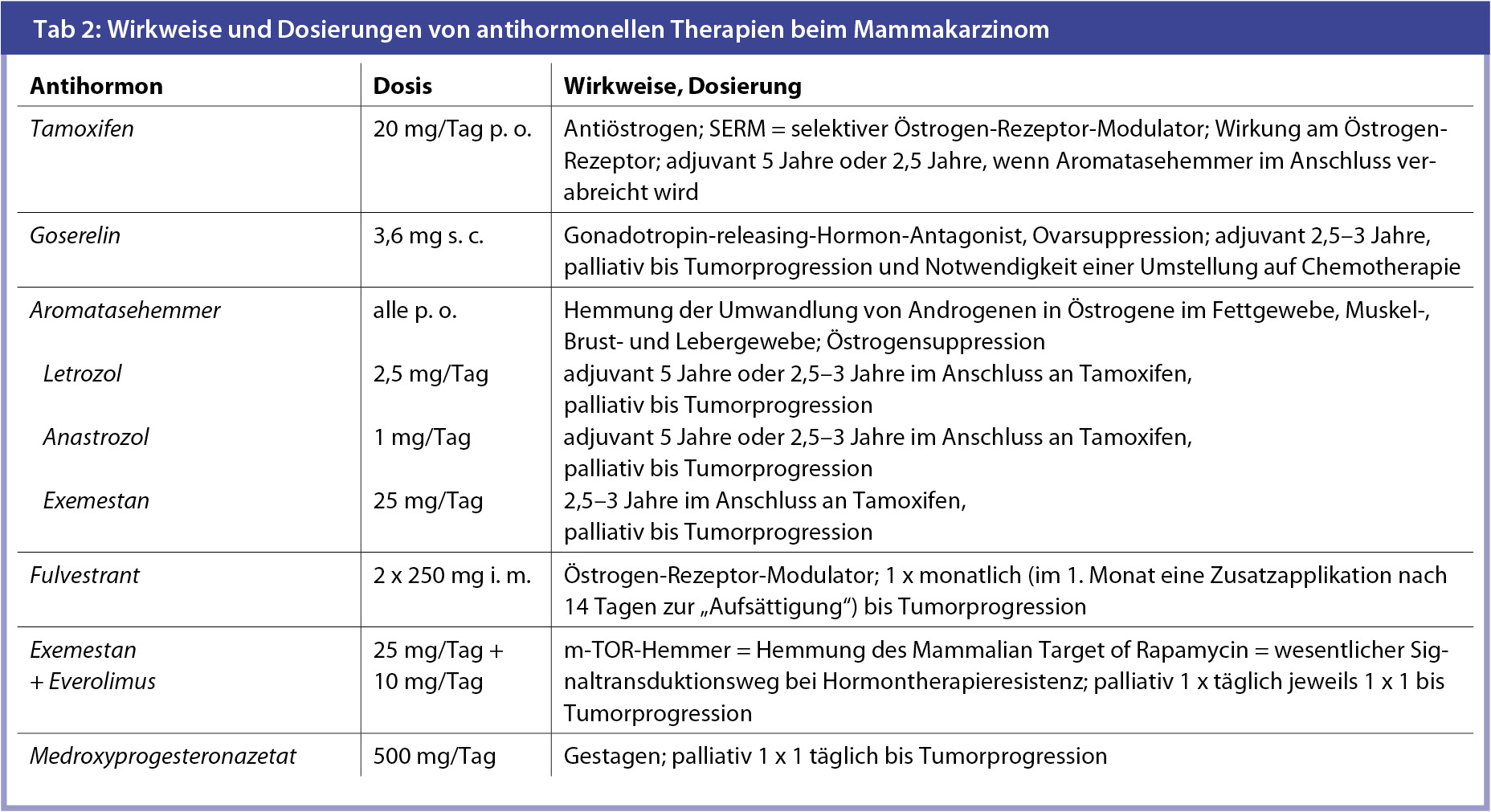
Ca. 70 % aller Mammakarzinome sind hormonabhängig. Tamoxifen ist ein klassisches Antiöstrogen. Es wirkt als selektiver Östrogenrezeptor-Modulator, indem es z. B. am Knochen in der Postmenopause protektiv und im Brustgewebe antiproliferativ, aber am Endometrium stimulierend wirken kann. In den letzten Jahren hat sich neben der Therapie mit dem Antiöstrogen Tamoxifen, dessen Wirkung am Hormonrezeptor lange den Therapiestandard dargestellt hat, die Behandlung mit Aromatasehemmern breit etablieren können. Aromatasehemmer (Letrozol, Exemestan, Anastrozol) wirken über eine massive Absenkung des Östrogenspiegels im Organismus, indem die Umwandlung von Androgenen in Östrogene blockiert wird. Dies geschieht im Fettgewebe, Brustdrüsengewebe, der Muskulatur und der Leber. Eine solche antihormonelle Therapie wird standardisiert über 5 Jahre durchgeführt.
Antihormontherapie beim metastasierten Mammakarzinom: Neben Tamoxifen und der Behandlung mit Aromatasehemmern steht heute auch eine Therapieoption mit dem selektiven Östrogenrezeptormodulator Fulvestrant (Faslodex®) zur Verfügung. Fulvestrant 2 x 500 mg wird prinzipiell in monatlichen Abständen intramuskulär appliziert.
Nebenwirkungen einer antihormonellen Therapie: Eine Antihormontherapie ist im Vergleich zu einer Chemotherapie zumeist die nebenwirkungsärmere Behandlung. Eine Anti-Hormon-Therapie verändert jedoch den Hormonhaushalt der Frau unabhängig vom Alter.
Wirkung der Aromatasehemmer: Aromatasehemmer hemmen die Umwandlung von Androgenen in Östrogene und führen so zu einer Senkung des körpereigenen Östrogenspiegels, des wichtigsten Geschlechtshormons der Frau. Dies geschieht durch die Blockade des Enzyms Aromatase. Da Mammakarzinomzellen an der Oberfläche Hormonbindungsstellen aufweisen, führt ein Abfall der Östrogene dazu, dass diese Hormone nicht zu den Hormonbindungsstellen an den Brustkrebszellen gelangen. Dieser Abfall der Hormone ist für die tumorhemmende Wirkung von Aromatasehemmern an den bösartigen Brustkrebszellen verantwortlich.
Perorale Einnahme von Aromatasehemmern: Am besten sind Aromatasehemmer verträglich, wenn die (eine) Tablette zu einer Hauptmahlzeit, z. B. mittags, mit reichlich Flüssigkeit eingenommen wird.
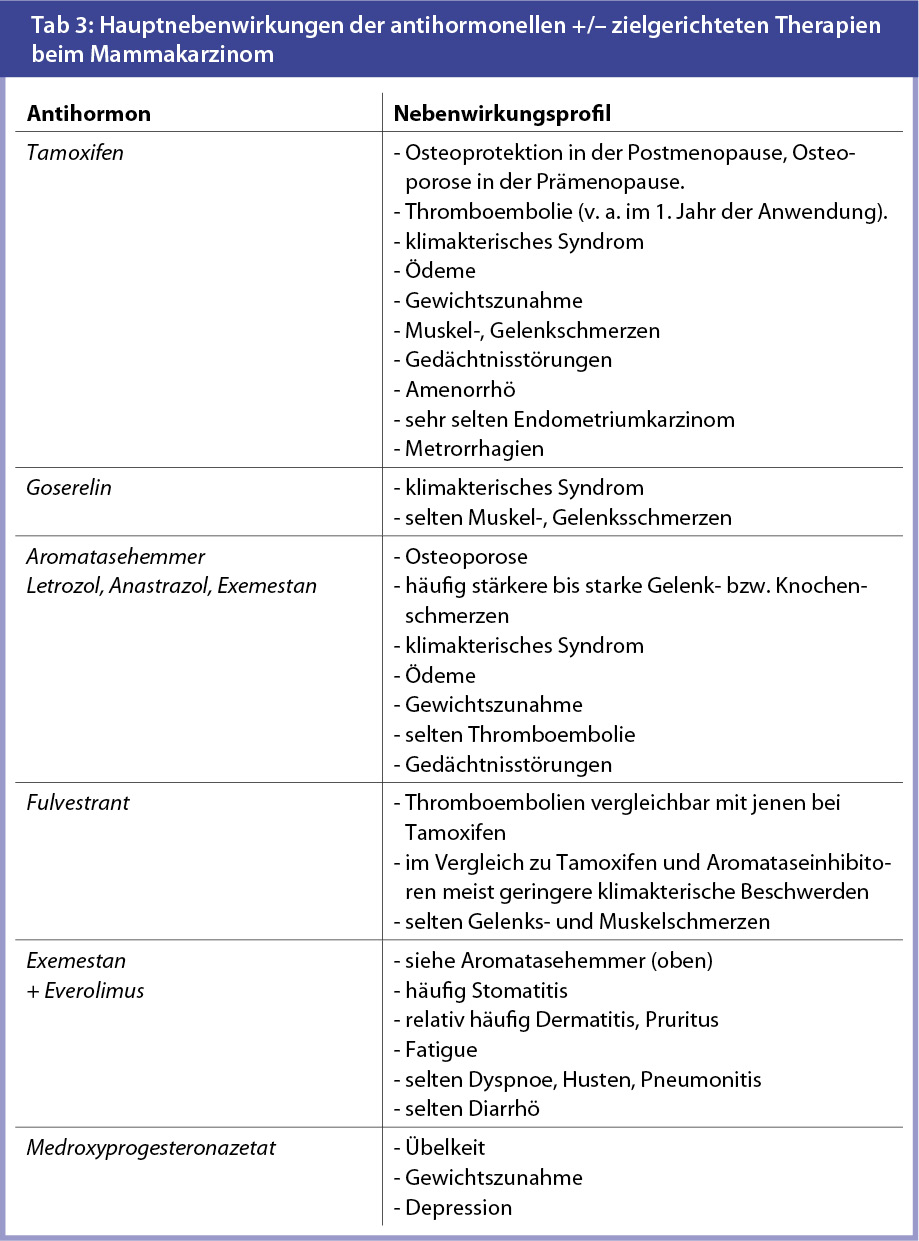
Mögliche Nebenwirkungen der Aromatasehemmer
Von Aromatasehemmern ist bekannt, dass ca. 20–30 % der Patientinnen ihre Medikamente nicht entsprechend der Rezeptur über 5 Jahre einnehmen. Dies führt u. U. zu schlechterem Überleben. Die Adhärenz der Patientinnen kann durch regelmäßige Kontrollen erhöht werden. Wesentlich ist neben der Frage von Nebenwirkungen v. a. eine entsprechende Behandlung dieser.
Die im Folgenden beschriebenen Beschwerden bzw. Nebenwirkungen können während der Einnahme von Aromatasehemmern auftreten. Die meisten Patientinnen weisen allerdings nur einen Teil der möglichen Beschwerden auf.
Es existieren keine prädiktiven Marker für das Auftreten bestimmter Nebenwirkungen bei einer bestimmten Patientin. So kann z. B. eine 52-jährige Patientin ähnliche Wechselbeschwerden wie eine 75-jährige Patientinnen aufweisen.
Arthralgien, Myalgien, Knochenschmerzen: Sie sind in leichter Form während der Behandlung mit Aromatasehemmern häufig. Gelenks- bzw. Gliederschmerzen treten typischerweise am stärksten in der Früh auf. Sie werden häufig als Morgensteifigkeit empfunden und betreffen meist die Finger-, Sprung- und Fußgelenke. Seltener sind das Ellenbogengelenk, die Knie- oder die Schultergelenke betroffen.
Gegenmaßnahmen: Manche Patientinnen profitieren davon, wenn sie Hände oder Füße eine zeitlang in warmem Wasser baden, andere empfinden Massagen als schmerzlindernd. Auch bewusst durchgeführte Bewegungsübungen, evtl. schon im Bett vor dem Aufstehen, können zur Reduktion der Beschwerden führen.
Andere Patientinnen wenden lokal Rheumasalben an. Perorales Diclofenac und ähnliche nicht-steroidale Antirheumatika sind wegen ihrer gastrointestinalen Nebenwirkungen nicht als Dauertherapie geeignet. Metamizol ist als etablierte Langzeitschmerztherapie beim onkologischen Patienten gegen Arthralgien im Allgemeinen nur mäßig wirksam. Paracetamol wird bei Notwendigkeit einer Langzeittherapie von den meisten Patientinnen präferiert. Bei Therapieresistenz kann Gabapentin angewendet werden.
Osteoporose: Aromatasehemmer führen durch Hormonunterdrückung zu Knochenabbau, v. a. wenn die Therapie über mehrere Jahre verabreicht wird. Es können vermehrt Frakturen v. a. in den Wirbelkörpern und selten im Schenkelhals auftreten. Vor Beginn der Behandlung mit Aromatasehemmern ist die Durchführung einer Röntgenaufnahme des Beckens und der Lendenwirbelsäule sowie eine Knochendichtemessung (Osteodensitometrie) notwendig. Letztere soll, je nach Ausgangsbefund, nach einem oder 2 Jahren wiederholt werden.
Gegenmaßnahmen: Die tägliche Einnahme eines Kalzium- und Vitamin-D-Präparats stellt den Therapiestandard dar. Allerdings ist diese häufig mit Übelkeit bzw. Oberbauchbeschwerden verbunden, was die Compliance reduziert.
Kalziumreiche Lebensmittel wie Milch und Milchprodukte werden empfohlen.
Bei manifester Osteoporose ist eine spezifische medikamentöse Therapie (z. B. Bisphosphonate oder Denosumab) angezeigt.
Klimakterische Beschwerden: Diese Beschwerden schließen Herzrasen, Blutungsunregelmäßigkeiten, das Auftreten von Hitzewallungen und Schweißausbrüchen, Schlaflosigkeit und/oder verminderte Lebensfreude im Sinne einer Depression ein.
Auch Atrophisierungserscheinungen von Haut und Haaren sowie an den Geschlechtsorganen sind möglich. Letztere äußern sich vor allem in Form einer trockenen, engen und geröteten Scheide. Dyspareunie kann auftreten. Hormonmangel kann auch Harninkontinenz bzw. Entzündungen der Harnblase begünstigen.
Gegenmaßnahmen: Antidepressiva wie Venlafaxin können Hitzewallungen oft gut beeinflussen. Bei Dyspareunie können ein Gleitgel bzw. Vaseline angewendet werden. Östriolhaltige Scheidenzäpfchen oder eine Creme, am Scheideneingang angewendet, können die Dyspareunie ebenso reduzieren.
Störungen der Sexualität: Durch die Erkrankung und/oder Therapie kann das Verlangen nach körperlicher Zärtlichkeit abnehmen. Allgemein sollten Patientinnen während einer Antihormontherapie nicht auf den Austausch sexueller Zärtlichkeiten verzichten. Wahrscheinlich werden diese jedoch anders als in der Vergangenheit empfunden. Unter Umständen kann die Nähe des eigenen Partners sogar stark irritieren.
Die durch eine Tumortherapie veränderte körperliche Situation sollte im Beisein des Partners mit dem behandelnden Arzt besprochen werden.
Wird das Thema Sexualität nicht offen angesprochen, kann aus Angst oder Unkenntnis der Rückzug eines oder beider Partner erfolgen. Eine Patientin sollte wiederholt das Thema Sexualität ansprechen, um eventuelle Schuldgefühle gegenüber dem Partner zu vermeiden.
Sexualität ist jedoch nur ein Aspekt einer befriedigenden Beziehung.
Geschlechtsverkehr kann durch die Betonung anderer körperlicher Zärtlichkeiten ersetzt oder ergänzt werden.
Die Scheide wird aufgrund eines Hormonmangels unter Chemotherapie/Antihormontherapie trockener und empfindlicher. Eine Dyspareunie kann auftreten. Eine Verlängerung des Vorspiels ist anzustreben. Gegen Scheidentrockenheit können auch Gleitmittel, z. B. in Form von Vaseline oder Cremes, verwendet werden. Eventuell sind auch hormonhaltige Cremes oder Zäpfchen indiziert. Bei abnormem und evtl. übelriechendem Ausfluss der Scheide oder Juckreiz sollte eine gynäkologische Untersuchung und gezielte Behandlung erfolgen.
Postmenopausenblutung: Bei solchen vaginalen Blutungsstörungen ist eine gynäkologische Untersuchung inklusive Ultraschall notwendig. In den meisten Fällen ist auch eine Hysteroskopie und Kürettage notwendig. Insgesamt ist bei Therapie mit Aromatasehemmern das Risiko eines Endometriumkarzinoms im Vergleich zu Tamoxifen niedriger.
Gewichtszunahme: Patientinnen nehmen unter einer Anti-Hormontherapie häufig an Gewicht zu. Es handelt sich dabei zum einen Teil um Ödeme, zum anderen Teil aber um Zunahme von Körperfettgewebe. Eine starke Gewichtszunahme kann ein bestehendes Lymphödem am Arm verstärken.
Gegenmaßnahmen: Das Führen eines Ernährungstagebuchs kann sehr hilfreich sein, sich die persönliche tägliche Essmenge bewusst zu machen. Es sollten auch täglich mindestens 2 Liter Wasser getrunken werden. Im Winter wird Tee meist angenehmer als Wasser empfunden.
Jede Hauptmahlzeit sollte möglichst mit einer Salatvorspeise beginnen.
Patientinnen sollten ausreichend Bewegung machen, ohne jedoch ihre persönliche Leistungsgrenze zu überschreiten.
Müdigkeit, Abgeschlagenheit (Fatigue): Tumorprogression, Östrogenmangel, starke Schmerzen oder eine schwere Gemütsstörung (= Depression) können zu Erschöpfung führen.
Gegenmaßnahmen: Patientinnen sollten Prioritäten setzen und ihre gewohnten und geliebten täglichen Aktivitäten möglichst nicht aufgeben, sondern diese nur mit langsamerem Tempo oder verkürzt durchführen.
Die Arbeitszeit sollte möglichst so eingeteilt werden, dass sie Patientinnen nur zu Zeiten relativen Wohlbefindens, wenn sie Energie dafür haben, verrichten müssen.
Haushaltspflichten und unwichtige Tätigkeiten sollten möglichst anderen Familienmitgliedern übertragen werden.
Patientinnen sollten sich möglichst viel an der frischen Luft bewegen. Das führt zu Ankurbelung des Körperstoffwechsels. So kann ein Erschöpfungszustand überwunden werden.
Nach anstrengenden Tätigkeiten sollte darauf geachtet werden, dass ausreichend Zeit zur Entspannung und für Ruhepausen bleibt. Schlafzeiten sollten geplant und möglichst genau eingehalten werden.
Mindestens 2 Liter Flüssigkeit pro Tag sollten getrunken werden.
Bei Schmerzen sollten Schmerzmittel und bei Depression Antidepressiva verabreicht werden.
Schlafstörungen können im Rahmen von Gemütsstörungen („Depression“), Wechselbeschwerden durch eine Verminderung der Geschlechtshormone und Schmerzen auftreten.
Gegenmaßnahmen: Patientinnen sollten sich möglichst viel an der frischen Luft aufhalten, um am Abend eine natürliche Müdigkeit zu verspüren. Auch Entspannungsübungen können vor dem Einschlafen hilfreich sein.
Es empfiehlt sich, die letzte Tagesmahlzeit spätestens ca. 3 Stunden, bevor die Patientin zu Bett geht, zu sich zu nehmen. Auch sollte man auf den Schlafrhythmus achten und möglichst immer zur gleichen Zeit zu Bett gehen.
Beruhigende Tees sind Baldrian- und Melissentee, außerdem können Antidepressiva hilfreich sein.
Übelkeit und evtl. Erbrechen: Diese Nebenwirkung ist selten.
Gegenmaßnahmen: Eine Tablette eines Aromatasehemmers sollte möglichst zur selben Zeit täglich mit reichlich Wasser zu einer Hauptmahlzeit eingenommen werden. Bei Übelkeit werden kühle Getränke und Speisen besser als warme vertragen. Grund dafür ist der weniger intensive Geruch und auch Geschmack. Geruchsarme Lebensmittel sind Reis, Kartoffeln, Püree, Nudeln, Knödel aller Art, Brot sowie Gebäck und Semmeln.
Um der morgendlichen Übelkeit besser zu begegnen, ist es sinnvoll, „trockene“ Lebensmittel wie Knäckebrot, Semmeln, Toastbrot, Salzstangen, Salzgebäck, Kräcker, Butterkekse oder Zwieback bereits 30 Minuten vor dem Aufstehen zu sich nehmen.
Es kann notwendig sein, vorbeugend ein leichtes Mittel gegen Übelkeit oder Erbrechen einzunehmen. Evtl. ist eine Teepause mit Kräuter-, Schwarz-, Pfefferminz-, Käsepappel-, Ingwer- oder Kamillentee kombiniert mit Zwieback oder getoastetem Weißbrot sinnvoll.
Nach dem Essen kann bei Übelkeit oft mit Erfolg Pfefferminztee getrunken werden. Patientinnen sollten sich die Zähne putzen, um den Essensgeschmack im Mund zu verlieren.
Patientinnen sollten sich nach dem Essen nur mit erhöhtem Oberkörper hinlegen und möglichst viele Spaziergänge im Freien absolvieren.
Störungen des Gedächtnisses: Selten treten Störungen der Merkfähigkeit unter einer Antihormontherapie vor. Bei den meisten Patienten bessert oder stabilisiert sich die Leistung der Merkfähigkeit nach Abschluss der Tumortherapie.