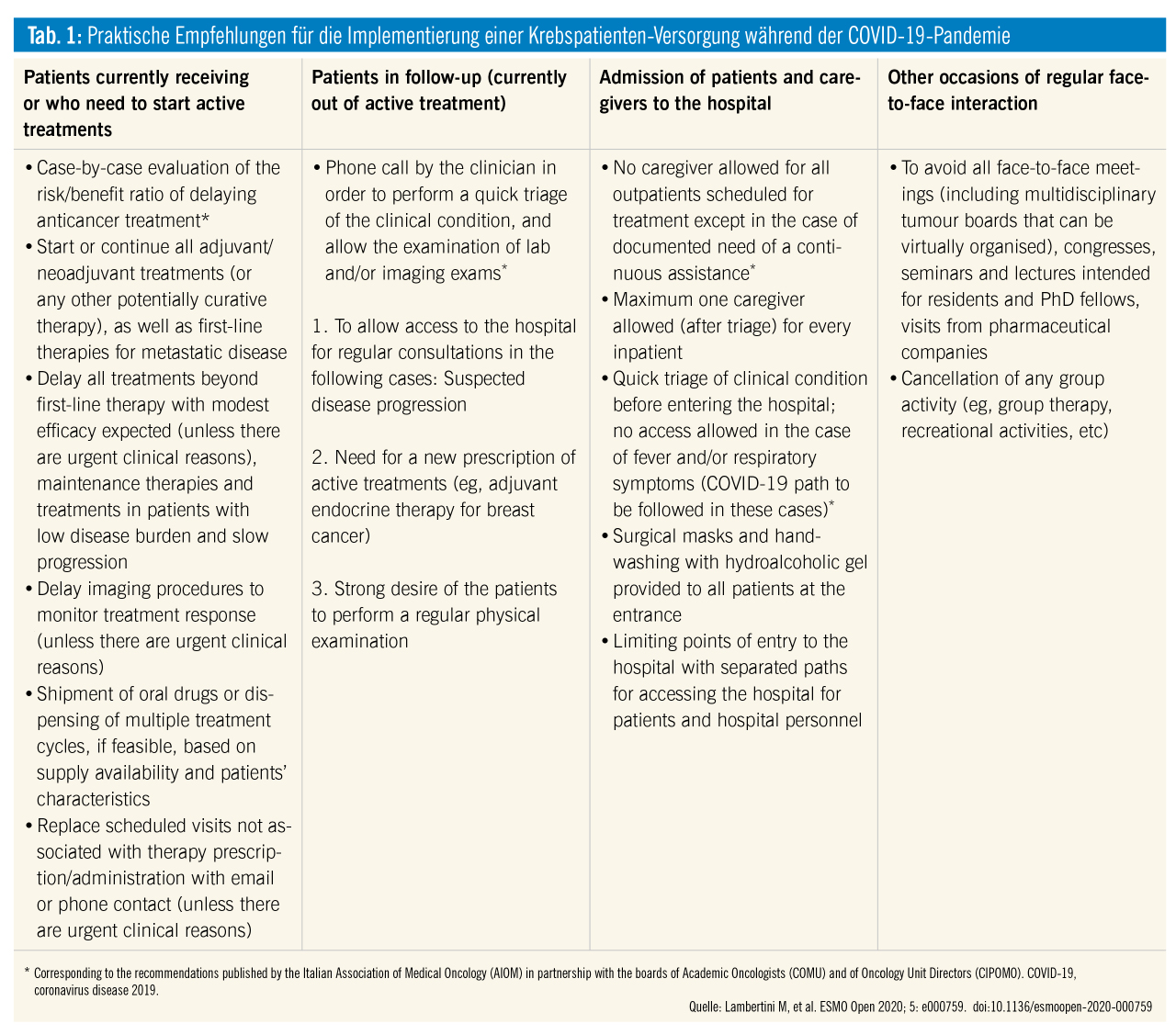
COVID-19 und solide Tumorerkrankungen
SARS-CoV-2 gehört zu den respiratorischen Viren (Community Acquired Respiratory Viruses = CARV), die obere und untere Atemwegsinfektionen auslösen können. SARS-CoV-2 ist ein 2019 von der WHO neu beschriebenes Beta- RNA-Coronavirus, das Ähnlichkeit mit dem SARS-Erreger von 2002/2003 besitzt und Ende 2019 in China als Auslöser der Atemwegsinfektion COVID-19 entdeckt wurde. Die COVID-19-Pandemie stellt Patienten, Behandler und Gesundheitssysteme vor beispiellose Herausforderungen. Eine Vielzahl von Berichten, Letters und Guidelines wurde mittlerweile publiziert. Das gemeinsame Ziel all dieser Publikationen ist, den Behandlern und Betreuern von Krebspatienten erste Informationen über das Outcome der COVID-19-infizierten Patienten (China) und Empfehlungen für die tägliche Behandlung von Krebspatienten in allen Settings (kurativ/ palliativ; ambulant/stationär) zu geben. Krebspatienten haben zusätzlich zu den allgemeinen Risikofaktoren für SARSCOVID- 19 (Alter, Komorbiditäten) eine konsumierende Erkrankung. Dazu kommt die Behandlung mit immun- und myelosuppressiven Substanzen und Bestrahlungstherapie. Die Krebstherapie per se kann bei manchen Patienten als additiver Risikofaktor betrachtet werden.
Allgemeine Risikofaktoren bei Krebspatienten (erhöhtes Infektionsrisiko bei Patienten):
- Unter laufender Chemotherapie oder Abschluss der Chemotherapie innerhalb der letzten 3 Monate
- Patienten, die eine ausgeprägte Strahlentherapie erhalten
- Patienten mit einer Leukozytopenie infolge neuer gezielter Therapien (z. B. CDK4/6-Inhibitoren etc.)
- Lange anhaltende Immunsuppression (z. B. lange Steroideinnahme)
- Gabe von IO-Therapie (Checkpoint- Inhibitoren) stellt primär keinen Risikofaktor für eine COVID-19-Infektion dar, kann jedoch sekundär durch pulmonale Nebenwirkungen oder längere Steroidgaben wegen Nebenwirkungen das Risiko erhöhen
Aktuelle Situation: Während der globalen COVID-19-Pandemie müssen Krebspatienten und Ärzte den potenziellen Nutzen einer routinemäßigen Krebsbehandlung sorgfältig gegen die hohe Morbidität und Mortalität von COVID-19 abwägen, insbesondere bei Patienten im höheren Alter und Patienten mit Komorbiditäten. Auch Personal und medizinische Ressourcen können für die Versorgung von COVID-19-Patienten umverteilt werden, und daher ist der vernünftige Einsatz von Ressourcen in dieser Zeit entscheidend. Es gibt ständig neue Entwicklungen und Adaptierungen von Richtlinien auf globaler, nationaler, bundesstaatlicher, institutioneller und abteilungsbezogener Ebene. Daher sollen diese Empfehlungen der verschiedenen onkologischen und onkologisch tätigen Fachgesellschaften einen Rahmen bieten, um darüber nachzudenken, wie das Management von Krebspatienten gehandhabt werden kann.
Während die Versorgung der Tumorpatienten in Österreich durch die frühzeitigen klugen Maßnahmen der Bundesregierung und der einzelnen Landesregierungen, aber auch durch das musterhafte Verhalten der Patienten und des Gesundheitspersonals vergleichsweise wenig bis kaum Einschränkungen erfahren hat, konnte man in anderen Staaten (Italien, Spanien, USA etc.) eine massive Überlastung der Spitäler mit COVID-Patienten, ein unvermeidbares Shifting und eine Verlagerung des Interesses und der Ressourcen (Intensiv- und Spitalsbetten, Gesundheitspersonal etc.) zum Nachteil von Krebspatienten beobachten.
Momentane Guidelines für bestimmte Tumor-Entitäten
Wir haben uns die Mühe gemacht, einige dieser Berichte und Guidelines zu sammenzufassen, im Wissen, dass einige dieser Empfehlungen sich bis zur Publikation dieses Heftes ändern können.
Wir sind prinzipiell der Meinung, dass eine Vermeidung von Kollateralschäden im Sinne von Verzögerungen, Verschiebungen und Stornieren von dringend notwendigen Krebstherapien absolut notwendig ist und die Gefährdung der Patienten durch ständige Evaluierung der gerade aktuellen Situation und das Setzen und die Adaptierung von gezielten Maßnahmen (Testung von Patienten und Personal, Reduzierung und Verbot von Spitalsbesuchen durch Angehörige, Maskenpflicht und Abstand halten etc.) ebenfalls vermeidbar ist. Für spezifische Handlungsanweisungen im Rahmen vom Management von Krebspatienten während dieser Pandemie sei außerdem auf die ESMO-Guidelines verwiesen.
Krebspatienten haben ein höheres Risiko für Infektionen aufgrund ihrer durch Chemotherapie verursachten Immunsuppression. Es fand sich eine höhere Anzahl an COVID-19-Infektionen unter Krebspatienten als in der allgemeinen Population (1 % der Stichprobe mit N = 1.590; 0,29 % auf 100.000 Menschen in der Allgemeinpopulation). Die Krebspatienten hatten auch ein höheres Risiko für schwere Verläufe (sind jedoch auch im Schnitt älter). Auch Patienten, die in den vorangegangenen Monaten eine Operation oder Chemotherapie erhielten, hatten ein höheres Risiko für schwere Verläufe. Es werden drei Vorschläge für den Umgang mit Krebspatienten in der COVID-19-Krise gemacht: Erstens ein Aufschieben adjuvanter Chemotherapie bei stabiler Krebserkrankung. Zweitens sollte eine stärkere „personal protective provision“ (prophylaktische Maßnahmen) für Krebspatienten gemacht werden. Drittens sollte eine intensivere Überwachung von Krebspatienten stattfinden, die mit COVID-19 infiziert sind.1
Patienten mit Gehirntumoren
Vor allem für Gliom-Patienten höheren Lebensalters und bei bestehender Immunsuppression sind besondere Überlegungen hinsichtlich therapeutischer Maßnahmen, vor allem bei terminaler Erkrankung, angebracht. In dieser Arbeit werden von einer multidisziplinären und internationalen Gruppe diesbezügliche Empfehlungen ausgesprochen. Neben den allgemein üblichen Restriktionen (soziales Abstandhalten, Selbstisolation, Reduktion von Krankenhauskontakten) werden die therapeutischen Optionen unter Bedachtnahme der entsprechenden Nebenwirkungen, hinsichtlich dieser in der Regel mit einer äußerst limitierten Lebenserwartung nach Diagnosestellung assoziierten Erkrankungen unter dem Aspekt des deutlich erhöhten Morbiditätsund Mortalitätsrisikos und der limitierten medizinischen Ressourcen während der bestehenden Pandemie, besprochen. Diese Empfehlungen sind natürlich der aktuellen Situation entsprechend zu hinterfragen und können aus unserer Sicht derzeit für Österreich, mangels aktueller Überlastung des Gesundheitssystems, nicht als Rechtfertigung für eine Limitierung der palliativen/therapeutischen Betreuung gesehen werden.
End of Life-Gespräche: Besondere Bedeutung kommt der Besprechung der Situation mit den Patienten, der Diskussion der subjektiven Ziele für die restliche Lebensdauer und psychologischer Begleitung zu. Der allseits strapazierte Begriff der „End of Life-Diskussion“ mag hier subsummierend anzuwenden sein, vor allem hinsichtlich einer erforderlichen Intubation und assistierten Beatmung. Für Patienten, in der Regel solche mit einer voraussichtlichen Lebenserwartung unter 12 Monaten, sollten eine Strategie und Dokumentation, selbstverständlich unter Inklusion des Patienten, der Angehörigen, des Palliativteams und der psychologischen Betreuung, frühzeitig erfolgen, um Notfallaufnahmen, aggressive Interventionen und supportive/palliative Betreuung zu definieren und gegebenenfalls zu begrenzen.
Gleichzeitig ist aber erforderlich herauszustreichen, dass eine Untergruppe von Patienten mit Hirntumoren weit längere Überlebenszeiten von Jahren oder länger erwarten kann. Für diese Patienten ist sicherlich das Vorgehen komplett anders, vergleichbar mit jenem anderer chronischer, die Lebenszeit unter Umständen nicht weniger limitierender Erkrankungen, zu wählen.
Bei bestehender Überlastung des chirurgischen bzw. strahlenonkologischen Sektors kann bei Patienten mit wahrscheinlich benignen Tumoren ohne wesentliche progredient-neurologische Symptomatik (low risk) aufgeschoben werden. Bei low grade-Gliomen wird eine Wiederholung des MRTs in 3–6 Monaten empfohlen, um die Wachstumstendenz abschätzen zu können. Auch hier kann die Verschiebung der Intervention angedacht werden, vor allem, wenn komplette Resektion dennoch möglich erscheint.
Grading und Mutationsstatus: Bei Verdacht auf high grade-Gliom sollte das Standard-Vorgehen beibehalten werden (möglichst sichere Resektion, definitive Diagnose, angepasster Behandlungsplan). Bei älteren Patienten mit höhergradigen Einschränkungen und Komorbiditäten muss eventuell von einer Biopsie/Resektion Abstand genommen werden und das weitere Vorgehen von den radiologischen Befunden alleine abhängig gemacht werden. Nachdem bei IDH-Wildtyp-Gliomen (IDHwt), welche die Mehrzahl der high grade-Tumoren bei erwachsenen neuro-onkologischen Patienten ausmachen, ein rasches Tumorwachstum in kurzer Zeit zu verzeichnen ist, kann hier die Diagnostik und Therapie (Chemotherapie und Radiotherapie) nicht verzögert erfolgen. Dasselbe gilt bei Patienten mit MGMT Promotor methylierten-Tumoren, die von einer Temozolomid- Therapie bei gleichzeitiger Irradiation profitieren. In diesen Fällen ist von einem therapieassoziierten erhöhten Infektionsrisiko auszugehen.
MGMT-unmethylierte Gliome haben weniger Benefit vom Einsatz von Temozolomid, weshalb hier die weitere Vorgangsweise, unter Rücksichtnahme auf Alter und Performance Status, individuell zu diskutieren ist.
IDH-mutierte (IDHmt) Gliom-Patienten haben einen indolenteren Verlauf, was verzögerte Interventionen rechtfertigen kann, während IDHmt-Glioblastome aggressiv wachsen und das diagnostische/therapeutische Vorgehen wie bei IDHwt-Tumoren erfolgen sollte. Patienten mit Grad-2- und Grad-3-IDHmt-Gliomen sollten aufgrund des erhöhten Aplasierisikos unter der Therapie mit Procarbazin, CCNU und Vincristin verzögert therapiert werden, vor allem jene mit (1p/19q)-Co-Deletion (bei oligosymptomatischen Patienten bis zu 6 Monate). Bei Rezidiven ist eine sorgfältige Risiko/ Nutzen-Abwägung hinsichtlich einer erneuten therapeutischen Intervention unter Bedachtnahme des zusätzlichen Infektionsrisikos angezeigt.2
NCCN Guidelines: Therapie bei Prostatakrebs-Patienten
Im Vordergrund steht die sorgfältige Abwägung des möglichen Nutzen-Risiko- Prinzips hinsichtlich der hohen Mortalität und Morbidität in der täglichen Routine. Prinzipiell sollte der Vorteil der routinemäßigen Behandlung des lokalisierten Prostatakrebses nicht überschätzt werden. Laut NCCN entsteht kein wesentlicher Schaden, wenn die Therapie um 3–6 Monate verzögert wird, vor allem, wenn man das Mortalitätsrisiko in Relation sieht. Patientenvisiten sollten so gut wie möglich durch Tele- oder Videovisiten ersetzt oder verschoben werden.
Für Prostatakrebs-Patienten mit sehr niedrigem, niedrigem, günstigem intermediärem Risiko (IR) gilt die Empfehlung der Vermeidung von Staging-Untersuchungen, „active surveillance“, Bestätigungstests und Behandlungen, bis die COVID-19-Gefährdung vorüber ist. Generell ist von einer prophylaktischen Beckenbestrahlung aufgrund der damit häufig verbundenen Lymphopenie Grad IV Abstand zu nehmen (nicht publizierte Daten, RTOG 9413).
Für Prostatakrebs-Patienten mit metastasierter Erkrankung empfehlen die NCCN Guidelines, den Beginn einer Hormonblockade zu verschieben, wenn das Prostata-spezifische Antigen (PSA) eine Verdoppelungszeit von mehr als 9 Monaten hat. Sollte die Hormonblockade bereits begonnen oder ein intermittierendes Behandlungskonzept gewählt worden sein, ist eine Tele- bzw. Videokonferenz der Patientenvisite vorzuziehen. PSA, Testosteron und andere Labortests sind im Sinne einer Exposition zu überdenken.
Bei Prostatakrebs-Patienten mit asymptomatischem, ungünstigem intermediärem Risiko (UIR), hohem Risiko und sehr hohem Risiko (HR) wird empfohlen, das weitere Staging sowie radikale Maßnahmen zeitlich zu verschieben, bis die akute Gefährdung durch COVID-19 gebannt ist. Eine neoadjuvante Hormontherapie (ADT) sollte bei asymptomatischen UIR- und HR-Patienten mit Prostatakrebs, die definitiv eine Strahlentherapie erhalten sollen, in Betracht gezogen werden. Diese kann laut NCCN Empfehlung, wenn notwendig, unbedenklich für 4–6 Monate verordnet werden. Daten der John Hopkins Universität weisen darauf hin, dass die Verschiebung einer Operation bis zu 6 Monate nach der Biopsie keine negativen Auswirkungen auf den Erkrankungsverlauf hat.
Bei Patienten mit Prostatakrebs, die bereits eine Behandlung, Operation oder Strahlentherapie erhalten haben, kann die Nachbehandlung mittels Monitoring des PSA-Testes oder der digitalen rektalen Untersuchung (DRE) bis zur Beendigung der COVID-19-Gefahr verschoben werden.
Für Patienten, die unter Hormontherapie stehen, gilt laut NCCN Empfehlung, einer 3-, 4- oder 6-monatigen Formulierung den Vorzug gegenüber einer 1-monatigen Formulierung zu geben. Auch für die Strahlentherapie sollte ein so kurz wie mögliches Protokoll verwendet werden.
Für symptomatische Prostatakrebs-Patienten (z. B. Blutungen oder obstruktive Symptomatik) sollten konservative Maßnahmen wie z. B. medikamentöse Therapie, ADT oder vorübergehende Katheterisierung angestrebt werden. Wenn nicht anders möglich, sind auch operative oder strahlentherapeutische Interventionen eine Option. Prinzipiell wird von den NCCN Guidelines empfohlen, die Kommunikation mit den Primärversorgern zu fördern, um die allgemeinen Gesundheitsrisiken zu reduzieren. Das frühzeitige Ansprechen und Dokumentieren von Pflegezielen bei fortgeschrittener Gebrechlichkeit und/oder begrenzter Lebensdauer soll ungewollte Besuche in der Notfallambulanz und Krankenhausaufenthalte vermeiden. Es möge hier im Speziellen rechtzeitig an die Dokumentation einer dauerhaften Vollmacht und an Kontaktpersonen für Notfälle gedacht werden. Orale Krebsmedikamente oder unterstützende Medikamente können auf dem Postweg zugestellt werden. Wiederholte Bildgebungen und PSA-Kontrollen sind bei Symptomlosigkeit zu verschieben, bis das COVID- 19-Risiko abgeklungen ist. Bei Patienten mit fortgeschrittenem Prostatakrebs ist nicht myelosuppressiven Therapien der Vorzug zu geben, damit die Immunsuppression und die daraus resultierende infektiöse Komplikation möglichst geringgehalten werden. Die Verabreichung von lang wirksamen Wachstumsfaktoren wie Pegfilgrastim soll die Anzahl der Besuche im Krankenhaus minimieren.3
Optionen für das Management von gynäkologischen Krebserkrankungen
Ambulanzbesuche 1. Beschränkung der Besuche auf neue Patienten oder Konsultationen 2. Erwägung der Beschränkung des Personals auf das für die Versorgung des Patienten absolut notwendige Personal 3. Beschränkung der begleitenden Familienmitglieder auf nur eine Person, wenn diese als absolut notwendig erachtet wird 4. Verschiebung aller routinemäßigen Nachfolge-/Überwachungsbesuche oder Übergang zu telemedizinischen/webbasierten Konsultationen 5. Erwägung einer telefon- und webbasierten Konsultation zu wichtigen Fragen, um eine korrekte, sicherere und schnellere Triage zu ermöglichen 6. Erwägung der Verschiebung jeder Art von Intervention, die nicht absolut notwendig ist
Palliative und unterstützende Pflege
- Es ist unerlässlich, dass Frauen mit gynäkologischen Krebserkrankungen in dieser Krisenzeit verstehen, dass die Bedürfnisse in Bezug auf Lebensqualität, Ziele der Patientin am Lebensende, Vorausplanung der Pflege, Schmerz- und Symptombehandlung und Unterstützung der Pflegekräfte eine Priorität des Gesundheitsteams bleiben.
- Es sollte eine multidisziplinäre Zusammenarbeit eingeführt werden, um eine „rasche Reaktion“ zu ermöglichen und sicherzustellen, dass die unterstützende Pflege und die Hospizversorgung so schnell wie möglich entweder in einer Einrichtung oder zu Hause eingerichtet werden, um dem Patienten die umfassendste Versorgung zu bieten und gleichzeitig das Krankenhausvolumen zu verringern.
- Berücksichtigung von Videokonsultationen für alle ambulanten und die meisten stationären Besuche, um die bidirektionale Exposition des Patienten und des Gesundheitspflegeteams gegenüber einer Coronavirus- Infektion zu minimieren.
- Das Engagement der Familie ist für Patienten, die unterstützende Pflege und Hospizpflege benötigen, von größter Bedeutung. Zu diesem Zweck werden die Zentren ermutigt, Strategien zur Aufklärung der Familienmitglieder zu implementieren, wie sie die meisten oder alle Dienstleistungen im Zusammenhang mit der Symptomkontrolle und dem Management der körperlichen Bedürfnisse des Patienten zu Hause erbringen können. Dieses Vorgehen kann man im Prinzip beispielhaft auf alle Tumorerkrankungen ausweiten.
Mammakarzinom
Weitere Guidelines im Umgang mit Patienten mit Brustkrebs und COVID-19-Pandemie wurden von Ontario Health, Cancer Care Ontario, „Pandemic Planning Clinical Guideline for Patients with Cancer“ [accessed March 23, 2020] zur Verfügung gestellt.
Die Empfehlungen sollen in das individuelle Behandlungskonzept des behandelnden Arztes einfließen und diese keinesfalls ersetzen. Die Empfehlungen müssen im Zusammenhang mit den Ressourcen und Guidelines der jeweiligen Klinik und der regionalen Ausprägung der COVID-19-Pandemie gesehen werden. Die Gesellschaft empfiehlt nachdrücklich eine multidisziplinäre Diskussion hinsichtlich der Priorität einer elektiven Operation und einer adjuvanten Behandlung für Brustkrebspatienten. Da man davon ausgehen kann, dass die Schwere der COVID-19-Pandemie sich auch laufend ändert, sollen die Empfehlungen an den jeweiligen Status angepasst werden.
Daher hat die Ontario Health and Cancer Care speziell für Brustkrebspatienten Empfehlungen veröffentlicht, die auf einem Prioritätsmodell basieren und in engem Zusammenhang mit dem Allgemeinzustand des Patienten stehen. 1. Priorität A: lebensbedrohlicher und klinisch instabiler Zustand 2. Priorität B: klinisch nicht-kritischer Zustand, jedoch könnte eine Verzögerung um 6–8 Wochen den Krankheitsverlauf negativ beeinflussen 3. Priorität C: der Zustand ist klinisch stabil genug, sodass die therapeutischen Maßnahmen bis zu dem Zeitpunkt, zu dem die COVID-19-Pandemie keine Bedrohung mehr darstellt, verschoben werden können Beispiele für Priorität A sind Patienten mit triple-negativem BC und Her2 neupositivem BC, die eine neo-, adjuvante und Erstlinien-palliative Therapie erhalten.
Im Gegensatz dazu gehören die antiresorptive Therapie (Ausnahme Hyperkalzämie) und eine neoadjuvante Chemotherapie bei Luminal-A und lobulärem Mamma-Ca zur Priorität C.
Zusammenfassend ist eine individuelle Evaluierung jedes einzelnen Patienten wichtig, am besten im Rahmen von multidisziplinären Teams.
Für einen Krebspatienten im Endstadium seiner Erkrankung mit vielleicht zusätzlichen Komorbiditäten wie Herz- oder Lungendysfunktionen und einer COVID- 19-Infektion, die eine invasive Beatmung erfordert, ist die Prognose, wie eine retrospektive Studie aus Wuhan gezeigt hat, sehr schlecht. In diesem Fall ist es unerlässlich, mit dem an Krebs erkrankten Patienten rechtzeitig eine „proaktive End of Life-Diskussion“ oder „palliative care discussion“ zu führen. Wenn auch diese ohnehin Teil der täglichen Routine ist, sollte in Zeiten der COVID-19-Pandemie ein noch größeres Augenmerk darauf gerichtet werden.
In Zeiten knapper werdender Ressourcen muss eine interdisziplinäre Diskussion unter krankheitsspezifischen, ethischen und palliativ-medizinischen Fachgruppen die Basis für Therapie-Entscheidungen sein.4